Content not available in English
 Este texto consolidado es de carácter informativo y no tiene valor jurídico.
Este texto consolidado es de carácter informativo y no tiene valor jurídico.La promoción y garantía de los derechos humanos, la atención a las personas con discapacidad y la promoción de su autonomía personal constituye uno de los principales retos de las legislaciones y políticas sociales de los países desarrollados. El reto no es otro que atender las necesidades de aquellas personas que requieren apoyos para desarrollar las actividades de la vida diaria, alcanzar una mayor autonomía personal y poder ejercer plenamente sus derechos de ciudadanía.
El Real Decreto 1723/1981, de 24 de julio, sobre reconocimiento, declaración y calificación de las condiciones de subnormal y minusválido, dictado al amparo de lo dispuesto en el Real Decreto-ley 36/1978, de 16 de noviembre, sobre gestión institucional de la Seguridad Social, la salud y el empleo, procedió a la unificación del Instituto Nacional de Servicios Sociales (INSERSO) de las competencias y facultades en orden al reconocimiento, declaración y calificación de la condición de persona con discapacidad.
La Orden del Ministerio de Trabajo y Seguridad Social, de 5 de enero de 1982, por la que se establecían normas para la aplicación y desarrollo del Real Decreto 1723/1981, de 24 de julio, vino a regular las actuaciones técnicas de los centros base del Instituto Nacional de Servicios Sociales para la emisión de dictámenes sobre las circunstancias físicas, mentales y sociales de las personas con discapacidad.
La Orden del Ministerio de Trabajo y Seguridad Social, de 8 de marzo de 1984, por la que se establece el baremo para la determinación del grado de minusvalía y la valoración de diferentes situaciones exigidas para tener derecho a las prestaciones y subsidios previstos en el Real Decreto 383/1984, de 1 de febrero, estableció el baremo para dicha determinación y la valoración de situaciones.
Por su parte, el texto refundido de la Ley General de la Seguridad Social, aprobado por el Real Decreto Legislativo 1/1994, de 20 de junio, estableció en sus artículos 144.1.c), 180, 182 y 185, respectivamente, la necesidad, para ser beneficiarios de la pensión de invalidez en su modalidad no contributiva y protección familiar por hijo a cargo minusválido, de que la persona esté afectada de un determinado grado de discapacidad.
La determinación de dicho grado de discapacidad, así como la necesidad de concurso de otra persona, según se estableció en el artículo 10 del Real Decreto 356/1991, de 15 de marzo, por el que se desarrolla en materia de prestaciones por hijo a cargo; la Ley 26/1990, de 20 de diciembre, por la que se establece en la Seguridad Social prestaciones no contributivas, y según se establece en el artículo 21 del Real Decreto 357/1991, de 15 de marzo, por el que se desarrolla, en materia de pensiones no contributivas, la Ley 26/1990, de 20 de diciembre, se efectuará previo dictamen de los equipos de valoración y orientación dependientes del Instituto de Migraciones y Servicios Sociales o de los órganos correspondientes de las comunidades autónomas a quienes hubieran sido transferidas sus funciones.
Ambos reales decretos precisan que el requisito de grado de discapacidad ha de establecerse aplicando los baremos contenidos en la Orden del Ministerio de Trabajo y Seguridad Social de 8 de marzo de 1984.
Asimismo, según se estableció en el Real Decreto 356/1991, de 15 de marzo, y según se regula en el Real Decreto 357/1991, de 15 de marzo, en sus disposiciones adicional primera.2 y adicional segunda.2, respectivamente, los citados baremos serán objeto de actualización mediante real decreto, con el fin de adecuarlos a las variaciones en el pronóstico de las enfermedades, a los avances médico-funcionales y a la aparición de nuevas patologías.
La regulación actual de esta materia se contiene en el Real Decreto 1971/1999, de 23 de diciembre, de procedimiento para el reconocimiento, declaración y calificación del grado de discapacidad, que tiene por objeto la regulación del reconocimiento de grado de discapacidad, el establecimiento de nuevos baremos aplicables, la determinación de los órganos competentes para realizar dicho reconocimiento y el procedimiento a seguir, todo ello con la finalidad de que la valoración y calificación del grado discapacidad que afecte a la persona sea uniforme en todo el territorio del Estado, garantizando con ello la igualdad de condiciones para el acceso de la ciudadanía a los beneficios, derechos económicos y servicios que los organismos públicos otorguen.
Asimismo, está vigente la Orden de 2 de noviembre de 2000, por la que se determina la composición, organización y funciones de los Equipos de Valoración y Orientación dependientes del Instituto de Mayores y Servicios Sociales y se desarrolla el procedimiento de actuación para la valoración del grado de discapacidad dentro del ámbito de la Administración General del Estado.
Con posterioridad a la publicación del Real Decreto 1971/1999, de 23 de diciembre, empieza a consolidarse a nivel internacional el modelo biopsicosocial de la salud desarrollado en el contexto de la Teoría General de Sistemas. Dicho modelo trasciende el enfoque tradicional meramente biológico incorporando un enfoque holístico en el que se consideran de manera integrada tanto los factores biológicos como los psicológicos y los sociales.
Este modelo biopsicosocial de la CIF es adoptado para conceptualizar la discapacidad por la Convención Internacional sobre los derechos de las personas con discapacidad, aprobada el 13 de diciembre de 2006 por la Asamblea General de las Naciones Unidas (ONU), en cuyo preámbulo se reconoce que la discapacidad es un hecho social y un concepto que evoluciona y que resulta de la interacción entre las personas con deficiencias y las barreras debidas a la actitud y al entorno que evitan su participación plena y efectiva en la sociedad, en igualdad de condiciones con las demás. El modelo describe y evalúa el funcionamiento y la discapacidad sobre la base de unos componentes estructurados en dos categorías: funcionamiento y discapacidad (funciones y estructuras corporales, actividad y participación) y factores contextuales (factores ambientales y factores personales).
Este tratado internacional consagra, como único abordaje de la discapacidad, el enfoque de derechos humanos siendo un imperativo legal para el Estado Español en virtud de los artículos 10.2, 94.1 y 96.1 de la Constitución Española.
Por otra parte, en febrero de 2009, se aprueba una proposición no de ley por la Comisión del Congreso de los Diputados para las Políticas Integrales de la Discapacidad, en virtud de la cual se insta al Gobierno a impulsar las medidas necesarias para la aprobación de nuevos baremos que valoren la discapacidad de acuerdo con la CIF.
El III Plan de Acción para las personas con discapacidad 2009-2012 del Ministerio de Sanidad y Política Social, en el punto 1.1 del Área IV-Protección social y jurídica, hace referencia expresa a la «Aprobación de nuevos baremos de discapacidad que valoren esta, de acuerdo con la CIF».
El mismo año 2009, la Comisión Estatal de Coordinación y Seguimiento de la Valoración del Grado de Discapacidad asumió la elaboración de una «Propuesta técnica de revisión y adecuación del referido procedimiento a la CIF-OMS/2001», consecuencia de lo cual, diferentes profesionales en colaboración con las comunidades autónomas y el sector social de la discapacidad realizaron una propuesta técnica de adecuación de los baremos de valoración de la situación de discapacidad, establecidos en el Real Decreto 1971/1999, de 23 de diciembre, a la CIF-OMS/2001. Dicha propuesta fue objeto de validación por el Instituto de Salud Carlos III, que la calificó como un producto inteligible y bien desarrollado, que logra dar respuesta efectiva a las necesidades planteadas de adaptación de los actuales baremos, a través de un sistema universal, estandarizado y uniforme de aplicación y valoración, basado en los contenidos, dimensiones y formas de graduación de la CIF.
Actualmente se ha aprobado la Estrategia Española sobre Discapacidad 2022-2030. En la misma se realiza un reconocimiento de las necesidades y situaciones de aquellas personas con discapacidad con mayores limitaciones, así como de las situaciones de sus familias, ya que es mucho más probable que sin acciones proactivas y preventivas vuelvan a quedar fuera de los planteamientos más innovadores de ejercicio de derechos, prestación de apoyos e incluso de la política social.
Por otro lado, el Texto Refundido de la Ley General de derechos de las personas con discapacidad y de su inclusión social, aprobado por el Real Decreto Legislativo 1/2013, de 29 de noviembre, incorpora el concepto de discapacidad y de persona con discapacidad de la Convención Internacional sobre los derechos de las personas con discapacidad, Las distintas normas citadas, la necesidad de adecuación de los baremos de valoración de la situación de discapacidad a la CIF-OMS/2001, así como la diversidad de fines para los que actualmente se requiere tener reconocido un determinado grado de discapacidad hacen precisa una nueva regulación del procedimiento para el reconocimiento, declaración y calificación del grado de discapacidad.
Por ello, este real decreto establece la normativa que regula el reconocimiento, declaración y calificación del grado de discapacidad en el ámbito de los Servicios Sociales y de la Seguridad Social, de conformidad con lo previsto en los artículos 354 y 367 del texto refundido de la Ley General de la Seguridad Social, aprobado por el Real Decreto Legislativo 8/2015, de 30 de octubre.
Este real decreto cumple con los principios de buena regulación, regulados en el artículo 129 de la Ley 39/2015, de 1 de octubre, del Procedimiento Administrativo Común de las Administraciones Públicas.
En efecto, obedece al principio de necesidad, puesto que cumple con el fin de interés público y general de dotarnos de un procedimiento y nuevos baremos mucho más completos, con una definición más precisa de la discapacidad, que contemple todos los factores ambientales, sociales, psicológicos, de apoyo, etc., relacionados con las deficiencias.
Obedece igualmente al principio de eficacia, puesto que el procedimiento y los nuevos baremos son idóneos para el cumplimiento de sus objetivos, esto es, lograr una evaluación mucho más completa y precisa de la situación de discapacidad y garantizar la igualdad de trato de la ciudadanía, así como homologar la regulación sobre la materia conforme a los estándares internacionales y garantizar la homogeneidad en las valoraciones llevadas a cabo en los distintos territorios del Estado.
Atiende asimismo al principio de proporcionalidad, ya que la norma no contiene medidas restrictivas de derechos ni impone obligaciones a la ciudadanía o a las empresas.
Cumple con el principio de seguridad jurídica, puesto que es coherente con el ordenamiento interno y con el internacional, al adaptar los baremos para la valoración de la situación de discapacidad a la CIF-OMS/2001.
En virtud del principio de transparencia, se ha posibilitado que los potenciales destinatarios tengan una participación activa en la elaboración de la norma mediante la realización de los trámites de consulta pública previa, audiencia e información pública, recabándose la opinión de las entidades representativas de los intereses de las personas con discapacidad y sus familias, de forma que se ha posibilitado el acceso sencillo, universal y actualizado a la normativa en vigor y a los documentos propios de su proceso de elaboración.
Responde al principio de eficiencia, puesto que no impone cargas administrativas a la ciudadanía, y, además, facilita la labor de la evaluación de la discapacidad, al dotarles de medios informáticos que permitan una aplicación lo más eficiente posible de los nuevos baremos. La dotación de medios informáticos permitirá racionalizar, en su aplicación, la gestión de los recursos públicos.
En relación con los aspectos más relevantes de la tramitación, con carácter previo a la elaboración del proyecto se ha sustanciado el trámite de consulta pública previa. Asimismo, se han realizado el trámite de información pública mediante la publicación del proyecto en la página web del Ministerio de Derechos Sociales y Agenda 2030, y de consulta directa a las organizaciones o asociaciones reconocidas por ley que agrupan o representan a las personas con discapacidad y sus familias, cuyos derechos o intereses legítimos se ven afectados por la norma y cuyos fines guardan relación directa con su objeto, en concreto el Comité Español de Representantes de las Personas con Discapacidad (CERMI). Asimismo, se ha recabado informe del Consejo Nacional de la Discapacidad.
Respecto de la participación de las comunidades autónomas, el proyecto ha sido acordado por el Pleno del Consejo Territorial de Servicios Sociales y del Sistema para la Autonomía y Atención a la Dependencia, en sesión extraordinaria celebrada el día 29 de abril de 2022.
Asimismo, ha sido sometido a informe previo de la Agencia Española de Protección de Datos, de conformidad con lo dispuesto en el artículo 5.3 b) del Real Decreto 389/2021, de 1 de junio, por el que se aprueba el Estatuto de la Agencia Española de Protección de Datos.
Este real decreto ha sido incluido en el Plan Anual Normativo de la Administración General del Estado para el año 2022, aprobado por el Consejo de Ministros el 11 de enero de 2022, de conformidad con lo previsto en el artículo 25 de la Ley 50/1997, de 27 de noviembre, del Gobierno.
Este real decreto se dicta al amparo de lo dispuesto en el artículo 149.1. 17.ª de la Constitución Española, que atribuye al Estado la competencia exclusiva en materia de legislación básica de la Seguridad Social, sin perjuicio de la ejecución de sus servicios por las comunidades autónomas.
En su virtud, a propuesta de la Ministra de Derechos Sociales y Agenda 2030, con la aprobación previa de la Ministra de Hacienda y Función Pública, de acuerdo con el Consejo de Estado, y previa deliberación del Consejo de Ministros en su reunión del día 18 de octubre de 2022,
DISPONGO:
Este real decreto tiene por objeto la regulación del procedimiento para el reconocimiento, declaración y calificación del grado de discapacidad, el establecimiento de los baremos aplicables, así como la determinación de los órganos competentes, todo ello con la finalidad de que la evaluación del grado de discapacidad que afecte a la persona sea uniforme en todo el territorio del Estado, garantizando con ello la igualdad de condiciones para el acceso de la ciudadanía a los derechos previstos en la legislación.
1. A los efectos previstos en este real decreto las situaciones de discapacidad se califican en grados según el alcance de las mismas.
2. La calificación del grado de discapacidad responde a criterios técnicos unificados, fijados mediante los baremos que se acompañan como anexos I, II, III, IV, V y VI a este real decreto, y serán objeto de evaluación, tanto las deficiencias, las limitaciones en la actividad y las restricciones en la participación que presente la persona, como, en su caso, los Factores Contextuales/Barreras Ambientales.
El grado de discapacidad resultante se expresará en porcentaje.
3. La calificación del grado de discapacidad que realicen los equipos multiprofesionales de calificación y reconocimiento del grado de discapacidad, será independiente de las valoraciones técnicas efectuadas por otros organismos en el ejercicio de sus competencias públicas.
Se aprueban las normas generales y el resumen básico de los componentes del baremo que figuran como anexos I y II, así como el baremo de evaluación de las funciones y estructuras corporales/Deficiencia Global de la Persona (BDGP), el baremo de evaluación de las capacidades/Limitaciones en la Actividad (BLA), el baremo de evaluación del desempeño/ Restricciones en la Participación (BRP) y el baremo de evaluación de los Factores Contextuales/Barreras Ambientales (BFCA), que se contienen en los anexos III, IV, V y VI, respectivamente.
1. La evaluación de la discapacidad, expresada en porcentaje, se realizará mediante la aplicación de los baremos que se acompañan como anexos I, II, III, IV, V y VI.
2. Para la determinación del grado de discapacidad, el porcentaje obtenido en la evaluación de las deficiencias, las limitaciones en la actividad y las restricciones en la participación que presente la persona, se modificará, en su caso, con la adición de la puntuación obtenida en el baremo de Factores Contextuales/Barreras Ambientales, siendo el máximo de puntos posibles de veinticuatro. Dicha puntuación modifica por adición el «grado de discapacidad ajustado» (GDA) sin poder cambiar de clase, conforme a lo establecido en el anexo I.
3. La evaluación de aquellas situaciones específicas de discapacidad que se establecen en los artículos 353.2 y 364.6 del Texto Refundido de la Ley General de la Seguridad Social, aprobado por el Real Decreto Legislativo 8/2015, de 30 de octubre, para tener derecho a la cuantía específica de la asignación económica por hijo a cargo y al incremento de la cuantía de la pensión de invalidez de la Seguridad Social en su modalidad no contributiva por necesitar el concurso de otra persona para realizar los actos más esenciales de la vida, así como la prevista en el artículo 25.1.b) del Real Decreto 383/1984, de 1 de febrero, por el que se establece y regula el sistema especial de prestaciones sociales y económicas para personas con discapacidad para ser beneficiaria del subsidio de movilidad y compensación por gastos de transportes, se realizará de acuerdo con lo que se establece a continuación:
a) La determinación por el órgano técnico competente de la necesidad del concurso de tercera persona a que se refieren los artículos 354 y 367.2 del Texto Refundido de la Ley General de la Seguridad Social, aprobado por el Real Decreto Legislativo 8/2015, de 30 de octubre, se realizará mediante la aplicación del baremo establecido conforme a lo dispuesto en el artículo 27.2 de la Ley 39/2006, de 14 de diciembre, de Promoción de la Autonomía Personal y Atención a las personas en situación de dependencia.
Se estimará acreditada la necesidad de concurso de tercera persona cuando de la aplicación del referido baremo se obtenga una puntuación que dé lugar a cualquiera de los grados de dependencia establecidos.
b) La relación exigida entre el grado de discapacidad y la determinación de la existencia de dificultades de movilidad para utilizar transportes colectivos a que se refiere el artículo 25.1.b) del Real Decreto 383/1984, de 1 de febrero, se fijará por aplicación del Baremo de Evaluación de las Capacidades / Limitaciones en la Actividad (BLA) que figura dentro del anexo IV.
Cuando una vez evaluadas todas las actividades, el porcentaje de limitación obtenido en el dominio de movilidad asigne una limitación final de movilidad igual o superior al veinticinco por cien se determinará que la persona tiene movilidad reducida y dificultades de movilidad para utilizar transportes colectivos.
4. La Comisión Estatal de Coordinación y Seguimiento de la Valoración del Grado de Discapacidad es el órgano colegiado de la Administración General del Estado, adscrito al Ministerio con competencias en materia de discapacidad, creado, con carácter permanente, como instrumento de coordinación y consulta entre las distintas Administraciones Públicas competentes en la materia y a los efectos de garantizar la uniformidad en los criterios de aplicación de los baremos en todo el territorio del Estado. También se integrará en esta Comisión Estatal una persona representante de la asociación de utilidad pública más representativa en el ámbito estatal de los diferentes tipos de discapacidad.
1. Corresponderá a los órganos competentes de las comunidades autónomas o, en el caso de las ciudades de Ceuta y Melilla, al Instituto de Mayores y Servicios Sociales (en adelante, Imserso):
a) El reconocimiento y revisión de grado de discapacidad.
b) El reconocimiento de la necesidad de concurso de otra persona para realizar los actos esenciales de la vida diaria, así como de la dificultad para utilizar transportes públicos colectivos, a efectos de las prestaciones, servicios o beneficios públicos establecidos.
c) Aquellas otras funciones relativas a la evaluación y orientación de situaciones de discapacidad atribuidas o que puedan atribuirse por la legislación, tanto estatal como autonómica.
2. Dichas competencias, así como la gestión de los expedientes de evaluación y reconocimiento de grado de discapacidad, se ejercerán con arreglo a los principios generales y disposiciones de común aplicación contenidos en la Ley 39/2015, de 1 de octubre, del Procedimiento Administrativo Común de las Administraciones Públicas, con las especialidades que se establecen en este real decreto y sus normas de desarrollo.
3. De conformidad con lo previsto en el artículo 71.2 de la citada ley, en el despacho de los expedientes se guardará el orden riguroso de incoación en asuntos de homogénea naturaleza, salvo que por la persona titular de la unidad administrativa se acuerde motivadamente lo contrario, entre otros supuestos cuando concurran razones humanitarias, de especial necesidad social o circunstancias basadas en la severidad de las consecuencias de la deficiencia, debiendo dejar constancia de las mismas.
El ejercicio de las funciones señaladas en el artículo anterior corresponderá al órgano competente de la comunidad autónoma en cuyo ámbito territorial figure empadronada y tenga la residencia efectiva la persona interesada y, al Imserso en las ciudades de Ceuta y de Melilla.
Si la persona interesada con nacionalidad española residiese fuera del territorio español, la competencia para el ejercicio de las funciones relacionadas en el artículo anterior, corresponderá a la Administración competente a cuyo ámbito territorial pertenezca el último domicilio en el que la persona interesada figurase empadronada en el territorio español.
1. Los dictámenes correspondientes para el reconocimiento de grado de discapacidad serán emitidos por equipos multiprofesionales de calificación y reconocimiento del grado de discapacidad, que son los órganos técnicos competentes de las comunidades autónomas y los equipos de valoración y orientación del Imserso en su ámbito competencial.
Los equipos multiprofesionales deberán contar en su composición, en todo caso, con profesionales del área sanitaria y con profesionales del área social, con titulación mínima de grado universitario o equivalente.
2. Serán funciones de los equipos multiprofesionales:
a) Efectuar la valoración de las situaciones de discapacidad y la calificación de su grado, así como, en su caso, la revisión por intensificación o atenuación o error material o de hecho.
b) Determinar la necesidad de concurso de otra persona para realizar los actos esenciales de la vida diaria.
c) Determinar si existen dificultades de movilidad.
d) Proponer si el grado de discapacidad es permanente o tiene que ser revisado y el plazo a partir del cual se podrá instar la revisión del grado de discapacidad.
e) Aquellas otras funciones que, legal o reglamentariamente, sean atribuidas por la normativa reguladora.
3. El régimen de funcionamiento de los equipos multiprofesionales de calificación y reconocimiento del grado de discapacidad será el establecido en la sección 3.ª del capítulo II del título preliminar de la Ley 40/2015 de 1 de octubre, de Régimen Jurídico del Sector Público.
La composición, organización y funciones de los equipos de valoración y orientación dependientes del Imserso, así como el procedimiento para la valoración del grado de discapacidad dentro del ámbito de la Administración General del Estado serán desarrolladas por orden del Ministerio competente en la materia.
La composición, organización y funciones de los órganos técnicos competentes de las comunidades autónomas, así como el procedimiento para la valoración del grado de discapacidad dentro de su ámbito competencial serán desarrolladas normativamente por las respectivas Administraciones territoriales.
4. La aplicación del baremo establecido conforme a lo dispuesto en el artículo 27.2 de la Ley 39/2006, de 14 de diciembre, para la determinación de la necesidad de concurso de otra persona, se llevará a cabo por los órganos técnicos que determinen las comunidades autónomas y el Imserso en su ámbito competencial.
Respecto a las personas valoradoras que apliquen el baremo, a los efectos previstos en el párrafo anterior, en relación a los conocimientos y formación básica a requerirles como cualificación profesional en dicha función, serán de aplicación los criterios adoptados por Acuerdo del Consejo Territorial de Servicios Sociales y del Sistema para la Autonomía y Atención a la Dependencia, en cumplimiento de lo previsto en el artículo 28.5 de la Ley 39/2006, de 14 de diciembre.
1. La evaluación de las situaciones de discapacidad y la calificación de su grado se efectuará previo examen de la persona interesada, por los equipos multiprofesionales de calificación y reconocimiento del grado de discapacidad a que se refiere el artículo 7.
2. El proceso de evaluación se realizará en condiciones de accesibilidad universal, incluidos los ajustes razonables para que las personas solicitantes puedan interactuar con el equipo multiprofesional de calificación y reconocimiento del grado de discapacidad. La persona solicitante podrá estar acompañada por una persona de su confianza durante el proceso.
3. Cuando las especiales circunstancias de las personas interesadas así lo aconsejen, el órgano competente para resolver, de oficio o a instancia de la persona interesada, podrá acordar que el equipo multiprofesional realice la valoración por medios no presenciales o telemáticos, quedando garantizada en todo caso la accesibilidad universal y considerando los factores contextuales y ambientales en el entorno habitual de residencia de la persona conforme al anexo VI.
En el seno de la Comisión Estatal de Coordinación y Seguimiento de la Valoración del Grado de Discapacidad se elaborará y revisará la relación de circunstancias especiales que puedan dar lugar a la aplicación de lo contenido en el párrafo anterior.
4. A propuesta del equipo multiprofesional se podrá acordar, por el órgano competente para resolver, requerir la cooperación de las organizaciones sociales de la discapacidad, al objeto de informar, auxiliar, asistir o aportar conocimiento experto en todas las cuestiones relacionadas con la valoración de la discapacidad.
5. Los menores y las personas con medidas de apoyo para el ejercicio de su capacidad jurídica tendrán derecho a ser informados, oídos y escuchados sin discriminación por razón de la edad o discapacidad. Los menores con discapacidad ejercerán sus derechos en igualdad de condiciones con los demás menores, recibiendo la asistencia apropiada con arreglo a su discapacidad y edad.
6. El equipo multiprofesional emitirá un dictamen propuesta, que deberá contener como mínimo:
a) El grado de discapacidad.
b) Las puntuaciones obtenidas con la aplicación de los distintos baremos contenidos en los anexos de este real decreto.
c) Los códigos de diagnóstico, deficiencia, limitaciones en la actividad, restricciones en la participación, barreras ambientales, y cualesquiera otros que puedan establecerse.
d) Las puntuaciones de los baremos para determinar la necesidad del concurso de otra persona, en su caso.
e) La existencia de dificultades de movilidad para utilizar transportes públicos colectivos, en su caso.
1. La Administración competente deberá dictar resolución expresa, a la vista del dictamen propuesta, sobre el reconocimiento de grado de discapacidad, así como sobre la puntuación obtenida en los baremos para determinar la necesidad del concurso de otra persona o dificultades de movilidad, si procede.
Dicha resolución se dictará y notificará en el plazo máximo de seis meses a contar desde la fecha de presentación de la solicitud.
Asimismo, se notificará junto con la resolución el dictamen propuesta.
2. El reconocimiento de grado de discapacidad se entenderá producido desde la fecha de solicitud y tendrá validez en todo el territorio del Estado.
3. En la resolución deberá figurar necesariamente la fecha en que puede tener lugar la revisión, de acuerdo con lo que se establece en el artículo 12.
1. La Administración competente podrá acordar la tramitación urgente del procedimiento de reconocimiento de grado de discapacidad, de oficio o a instancia de la persona interesada, con o sin medidas de apoyo para el ejercicio de su capacidad jurídica, cuando concurran razones de interés público que así lo aconsejen, entre otras las relacionadas con la salud, la violencia de género, la esperanza de vida u otras de índole humanitaria.
2. La tramitación por vía de urgencia implicará que los plazos establecidos para la realización de los trámites del procedimiento reducirán a la mitad su duración.
1. La Administración competente emitirá la tarjeta acreditativa del grado de discapacidad que será válida en todo el territorio del Estado. A los efectos anteriores, el grado de discapacidad deberá haberse reconocido de conformidad con lo previsto en este real decreto.
2. Dicha tarjeta tendrá un formato común y contendrá los siguientes datos mínimos:
a) Datos identificativos.
b) Grado de discapacidad.
c) Periodo de vigencia.
d) Dificultades de movilidad, en su caso.
e) Necesidad de tercera persona, en su caso.
f) Medidas de seguridad y confidencialidad.
En el seno de la Comisión Estatal de Coordinación y Seguimiento de la Valoración del Grado de Discapacidad se determinará el formato común para la citada tarjeta.
3. Las Administraciones Públicas emisoras de la tarjeta acreditativa del grado de discapacidad garantizarán la accesibilidad universal del soporte o formato de la misma.
1. El grado de discapacidad será objeto de revisión siempre que se prevea una modificación de las circunstancias que dieron lugar a su reconocimiento, y en todo caso, en la fecha de revisión prevista en el artículo 9.3.
2. El grado de discapacidad será revisable:
a) De oficio por las Administraciones competentes, por alguna de las siguientes causas:
1.º En la fecha de revisión prevista en la resolución de reconocimiento de grado de discapacidad
2.º Cuando sean conocedoras de circunstancias que puedan dar lugar a una modificación del grado de discapacidad.
3.º Cuando se constate la omisión o inexactitud en las informaciones de las personas usuarias.
b) A instancia de la persona interesada, con o sin medidas de apoyo para el ejercicio de su capacidad jurídica:
1.º Cuando hubieran transcurrido al menos dos años desde la fecha de la resolución.
2.º Excepcionalmente, este plazo puede reducirse, cuando se acredite documentalmente que se han producido cambios sustanciales en las circunstancias que motivaron el reconocimiento del grado de discapacidad o un error cuya corrección implique un cambio en el grado reconocido.
3.º Asimismo, la persona interesada podrá instar la incoación del procedimiento de revisión a partir de la fecha prevista a tal efecto en la resolución de reconocimiento del grado de discapacidad, aunque esta sea anterior al referido plazo de dos años, para el caso de que la Administración competente no haya procedido a la iniciación de oficio.
3. Los errores materiales, de hecho o aritméticos existentes podrán, asimismo, rectificarse en cualquier momento, de oficio o a instancia de parte.
4. Cuando la Administración competente no haya revisado el grado de discapacidad en plazo, por causas ajenas a la persona interesada, se mantendrá el grado de discapacidad hasta que haya una nueva resolución.
Contra las resoluciones de reconocimiento de grado de discapacidad y de revisión del grado de discapacidad que se dicten por la Administración competente, las personas interesadas, con o sin medidas de apoyo para el ejercicio de su capacidad jurídica, podrán interponer reclamación previa a la vía jurisdiccional social, de conformidad con lo dispuesto en el artículo 71 de la Ley 36/2011, de 10 de octubre, reguladora de la jurisdicción social.
A los efectos de comprobar que la evaluación del grado de discapacidad sea uniforme en todo el territorio del Estado, se crea un Sistema de intercambio de información entre el Imserso y las Comunidades Autónomas. Dicho Sistema contendrá la información que se determine por el Imserso.
El Sistema dispondrá de datos con fines estadísticos, con la previa anonimización de los mismos y garantizando las medidas adecuadas y específicas para proteger los intereses y derechos fundamentales de la persona interesada.
Con la finalidad anterior, las Comunidades Autónomas remitirán al Imserso la información requerida y deberán cooperar en la recopilación, ordenación, tratamiento, publicación, actualización y transparencia de los datos de valoración del grado de discapacidad, a incorporar en el Sistema con enfoque de género.
1. Las Administraciones competentes darán cumplimiento a las previsiones contenidas en el Reglamento (UE) 2016/679, del Parlamento Europeo y del Consejo, de 27 de abril de 2016, relativo a la protección de las personas físicas en lo que respecta al tratamiento de datos personales y a la libre circulación de estos datos (RGPD), así como en la Ley Orgánica 3/2018, de 5 de diciembre, de protección de datos personales y garantía de los derechos digitales.
2. No serán objeto de tratamiento datos de carácter personal diferentes a los contemplados en este real decreto y no podrán utilizarse para una finalidad distinta del reconocimiento, declaración y calificación del grado de discapacidad. Asimismo, se realizará una evaluación de impacto en la protección datos a fin de adoptar medidas técnicas y organizativas reforzadas para garantizar los derechos y libertades de las personas afectadas, incluidas las que garanticen la integridad, confidencialidad y disponibilidad de los datos personales. Dichas medidas deberán en todo caso garantizar la trazabilidad de los accesos y comunicaciones de los datos.
1. A instancia de la persona interesada, con o sin medidas de apoyo para el ejercicio de su capacidad jurídica, se certificará por la Administración competente el tipo o los tipos de deficiencia o deficiencias que determinan el grado de discapacidad reconocida, conforme a la información que conste en el expediente, a los efectos que requiera la acreditación para la que se solicita.
2. La Administración competente emitirá el certificado a que se refiere el apartado anterior en el plazo máximo de quince días naturales siguientes al de la presentación de la solicitud.
En el plazo máximo de seis meses a contar desde el día siguiente a la publicación de este real decreto en el «Boletín Oficial del Estado, la Comisión Estatal de Coordinación y Seguimiento de la Valoración del Grado de Discapacidad elaborará la relación de circunstancias especiales que puedan dar lugar a la valoración del grado de discapacidad por medios no presenciales o telemáticos
En cumplimiento de lo previsto en la disposición adicional centésima cuadragésima primera de la Ley 6/2018, de 3 de julio, de Presupuestos Generales del Estado para el año 2018, las Administraciones Públicas, entidades y organismos con competencias en materia de evaluación y calificación del grado de discapacidad, transmitirán por vía electrónica a Tarjeta Social Digital, con periodicidad mensual, la información sobre las resoluciones emitidas para el reconocimiento y/o variación del grado de discapacidad con indicación expresa del tipo de discapacidad, su carácter temporal o permanente, así como su incidencia en la limitación de la movilidad y necesidad de asistencia de tercera persona.
El Imserso, en colaboración con las comunidades autónomas, pondrá a disposición de los equipos de evaluación un programa de formación específico en relación con los baremos que se contienen en este real decreto.
Transcurrido el primer año de aplicación del baremo establecido en este real decreto, el Imserso en colaboración con las comunidades autónomas y previa consulta al Consejo Nacional de la Discapacidad, realizará una evaluación de los resultados obtenidos en la aplicación del mismo y propondrá las modificaciones que, en su caso, estime procedentes.
Quienes, con anterioridad a la entrada en vigor de este real decreto, tuvieran reconocido un grado de discapacidad igual o superior al treinta y tres por ciento con arreglo al procedimiento establecido en el Real Decreto 1723/1981, de 24 de julio, o en el Real Decreto 1971/1999, de 23 de diciembre, no precisarán de un nuevo reconocimiento. Cuando se realice la revisión de dichas valoraciones, de oficio o a instancia de parte, se aplicará lo previsto en este real decreto.
En todos aquellos procedimientos iniciados con anterioridad a la entrada en vigor de este real decreto, en los que no se haya llevado a cabo la valoración del grado de discapacidad, se aplicarán las normas contenidas en este real decreto.
Quedan derogadas cuantas normas de igual o inferior rango se opongan a lo dispuesto en este real decreto.
En particular, queda expresamente derogado el Real Decreto 1971/1999, de 23 de diciembre, de procedimiento para el reconocimiento, declaración y calificación del grado de discapacidad, y la Orden de 2 de noviembre de 2000, por la que se determina la composición, organización y funciones de los Equipos de Valoración y Orientación dependientes del Instituto de Mayores y Servicios Sociales y se desarrolla el procedimiento de actuación para la valoración del grado de discapacidad dentro del ámbito de la Administración General del Estado.
Este real decreto se dicta al amparo de lo dispuesto en el artículo 149.1.17. ª de la Constitución Española, que atribuye al Estado la competencia exclusiva en materia de legislación básica de la Seguridad Social, sin perjuicio de la ejecución de sus servicios por las comunidades autónomas.
Se habilita a la persona titular del Ministerio competente en la materia para acordar la incorporación de modificaciones a los baremos que figuran como anexos I, II, III, IV, V y VI de este real decreto, así como para dictar las disposiciones que sean necesarias para la ejecución y desarrollo del mismo.
El presente real decreto entrará en vigor a los seis meses de su publicación en el «Boletín Oficial del Estado».
Dado en el Consulado General de España en Fráncfort, el 18 de octubre de 2022.
FELIPE R.
La Ministra de Derechos Sociales y Agenda 2030,
IONE BELARRA URTEAGA
Procedimiento para el reconocimiento, declaración y calificación del grado de discapacidad adaptado a la CIF-OMS/2001
Contenido:
0.1 Consideraciones generales para la evaluación del funcionamiento y de la discapacidad.
0.2 Directrices éticas para la evaluación del funcionamiento y la discapacidad.
0.3 Baremos que conforman la evaluación del funcionamiento y la discapacidad.
0.3.1 Anexo III: Baremo de evaluación de las funciones y estructuras corporales. «Deficiencia global de la persona» (BDGP).
0.3.2 Anexo IV: «Baremo de evaluación de las capacidades / limitaciones en la actividad» (BLA).
0.3.3 Anexo V: Baremo de evaluación del desempeño. «Restricciones en la participación» (BRP).
0.3.4 Anexo VI: Baremo de evaluación de los «Factores contextuales / barreras ambientales» (BFCA).
0.4 Graduación del funcionamiento y de la discapacidad: Clases de discapacidad.
0.4.1 Graduación del funcionamiento y de la discapacidad.
0.4.2 Clases de discapacidad.
0.5 Metodología general y criterios de inclusión de los porcentajes de gravedad del problema de funcionamiento evaluados en las clases de discapacidad.
0.5.1 Coincidencia de los constructos evaluados en la misma clase de discapacidad.
0.5.2 No coincidencia de los constructos evaluados en la misma clase de discapacidad
0.5.3 Situaciones en las que se puede tomar el baremo de evaluación de las limitaciones en la actividad (BLA) como criterio principal (CP) de inclusión de clase de discapacidad, en lugar del baremo de evaluación de la deficiencia global de la persona (BDGP).
0.5.4 Modificador especial de grado y clase de discapacidad en situaciones de «limitación grave y total para realizar actividades de autocuidado».
0.5.5 Casos particulares (condiciones de salud especial, provisionalidad, edad...).
0.5.6 Criterios de validez del «Baremo de evaluación de las restricciones en la participación» (BRP-QD).
0.6 Determinación del problema de funcionamiento de la persona o «grado de discapacidad».
0.6.1 Asignación inicial de grado del «problema de funcionamiento de la persona» dentro de las clases de discapacidad por «criterio principal» (CP). Valor de intervalo de grado (VIG) y valor inicial de ajuste (VIA).
0.6.2 Modificación del valor inicial de ajuste (VIA) de grado de discapacidad
0.6.3 Ajuste por la repercusión objetivada en el baremo de limitación grave y total en el dominio de actividades de autocuidado (clases 3 y 4): ajuste de la discapacidad en grados de discapacidad iguales o superiores a 75%.
0.6.4 Niveles de simplificación / profundización del baremo.
0.6.5 Criterios específicos de evaluación en la infancia y la adolescencia.
0.6.6 Ajuste por las barreras objetivadas en el entorno.
0.6.7 Grado final de discapacidad de la persona (GFD).
0.7 Perfil global de funcionamiento y discapacidad.
0.1 Consideraciones generales para la evaluación del funcionamiento y de la discapacidad.
Tienen como referente el modelo biopsicosocial propuesto por la Clasificación Internacional del Funcionamiento, de la Discapacidad y de la Salud (CIF) (OMS-2001), que describe y evalúa el funcionamiento y la discapacidad sobre la base de los siguientes componentes:
1. Funciones y Estructuras corporales: Son las funciones fisiológicas de los sistemas corporales (incluyendo las funciones mentales) y las partes anatómicas o estructurales del cuerpo, respectivamente. Ambas susceptibles de sufrir una pérdida o una desviación significativa respecto a la norma estadística para los seres humanos, refiriéndose a estas como «Deficiencias».
2. Actividad: Es la realización de una tarea o acción por una persona. Representa la perspectiva del individuo respecto al funcionamiento.
3. Capacidad: Describe la aptitud de un individuo para realizar una tarea o acción. Indica el máximo nivel probable de funcionamiento que una persona puede alcanzar en un dominio, en un momento dado y un entorno normalizado.
4. Limitaciones en la actividad: Son las dificultades que puede experimentar una persona para realizar actividades en un entorno normalizado.
5. Desempeño: Describe lo que una persona hace en su contexto o entorno real en el que vive.
6. Participación: es la implicación de la persona en una situación vital. Los problemas que experimenta una persona para realizar actividades e implicarse en situaciones vitales son las «Restricciones en la Participación».
7. Demora: Define, en la infancia y juventud, los aspectos negativos de las Funciones Corporales, las Estructuras Corporales, la Limitación en la Actividad y la Restricción en la Participación, para reflejar el hecho de que un problema en cualquiera de estos ámbitos también puede reflejar un retraso en el desarrollo.
A su vez estos componentes interactúan con los factores ambientales y personales, que constituyen el «contexto» de la vida de un individuo, y determinan el nivel y extensión de su funcionamiento.
Según la CIF la «discapacidad» incluye deficiencias, limitaciones en la actividad y restricciones en la participación. Indica los aspectos negativos de la interacción de un individuo (con una «condición de salud») y sus factores contextuales (factores ambientales y personales).
La «deficiencia» es una anomalía o pérdida de una estructura corporal o de una función fisiológica. Las funciones fisiológicas incluyen las funciones mentales. Con el término «anormalidad» se hace referencia estrictamente a la normalidad estadística establecida para los seres humanos y solo debe usarse en ese sentido.
La «limitación en la actividad» abarca desde una desviación leve hasta una grave, en términos de cantidad o calidad, en la capacidad o aptitud para la realización de la actividad comparándola con la manera, extensión o intensidad en que se espera que la realizaría una persona sin esa condición de salud en un medio normalizado.
La «restricción en la participación» viene determinada por la comparación de la participación (desempeño en la realización de una actividad en su entorno real) de la persona con una condición de salud, con la participación esperable de una persona sin discapacidad en esa cultura o sociedad.
Operativamente por «discapacidad» se entiende a la resultante de la interacción entre la evaluación de las deficiencias de las funciones y estructuras corporales, las limitaciones para realizar actividades y las restricciones en la participación social como consecuencia de las barreras del contexto, que se obtiene siguiendo la metodología propuesta en el procedimiento que se reglamenta, mediante la graduación de las «deficiencias» y las «limitaciones en la actividad» evaluadas conforme a los criterios de los baremos del anexo III y IV, y la restricción en la participación social una vez evaluados el desempeño en su contexto real y los «factores contextuales ambientales» conforme a los criterios expuestos en los baremos del anexo V y VI.
La evaluación final de la discapacidad responde a una múltiple evaluación inicial de los problemas por cuatro constructos diferenciados:
1. La deficiencia (pérdida de una estructura o función corporal).
2. La limitación (capacidad o aptitud teórica para realizar una actividad).
3. El desempeño (realización real de una actividad en su entorno).
4. Los factores contextuales ambientales.
Cada uno siguiendo el sistema de graduación de los problemas en los cinco niveles de gravedad propuestos por la CIF.
Cada constructo cuantificado conforme a su escala genérica mantiene la característica de ser finalista en su dimensión particular, conformando cuatro baremos independientes, que finalmente confluyen en una dimensión global del problema: la «discapacidad».
La metodología seguida dará lugar a la formación de una red de problemas compartidos en los cuatro constructos, que se interrelacionan e interactúan bidireccionalmente entre sí, mediante varias escalas y jerarquías.
La interacción principal viene determinada por la relación jerárquica entre los cuatro constructos diferenciados, constituyendo alguno de ellos, según se verá más adelante, el Criterio Principal (CP) de evaluación y el resto los Criterios Secundarios de Ajuste (CSA).
La dimensión global del problema de funcionamiento de la persona quedará finalmente representada por un «Grado final de discapacidad de la persona» y por un «Perfil global de funcionamiento y discapacidad».
0.2 Directrices éticas para la evaluación del funcionamiento y la discapacidad.
La evaluación del funcionamiento y la discapacidad de las personas con una «condición de salud» tendrá como referente el modelo centrado en las personas y se realizará en consonancia con las directrices éticas para el uso de la CIF, propuestas por la OMS.
0.3 Baremos que conforman la evaluación del funcionamiento y la discapacidad.
0.3.1 Anexo III: Baremo de evaluación de las funciones y estructuras corporales / «Deficiencia Global de la Persona» (BDGP).
Fija las pautas para la evaluación estandarizada de las deficiencias permanentes en las distintas funciones y estructuras corporales, asociadas a las limitaciones en la capacidad para realizar las Actividades de la Vida Diaria (AVD).
0.3.2 Anexo IV: «Baremo de Evaluación de las Capacidades / Limitaciones en la Actividad» (BLA).
Establece criterios para la evaluación de los problemas de capacidad para realizar las AVD1 tanto en lo que respecta a la gravedad del problema en cada actividad, el número de ellas afectadas y el tipo. Parte del mismo constituye un Baremo específico de evaluación del problema de «Limitación grave y total para realizar actividades de autocuidado» (BLGTAA). Y otra parte conforma el denominado Baremo de evaluación de las «Limitaciones en las actividades de movilidad» (BLAM), «Movilidad reducida».
0.3.3 Anexo V: Baremo de Evaluación del Desempeño / «Restricciones en la Participación» (BRP).
En estrecha relación tanto con el BLA como con el BFCA, sirve de «puente» entre ambos y establece criterios para la evaluación del desempeño para la realización de actividades en el contexto real de la persona en el último mes, pudiendo ampliarse este plazo a seis meses en las situaciones que así considere el técnico evaluador, tomando en consideración la influencia de los factores contextuales ambientales. Se basa en la información aportada por la persona en el «Cuestionario de desempeño» (QD), que se describe en el mismo.
0.3.4 Anexo VI: Baremo de Evaluación de los «Factores Contextuales / Barreras Ambientales» (BFCA).
Se evalúan aquellos factores del entorno de la persona que, cuando están presentes o ausentes, interfieren en su funcionamiento. Factores contextuales ambientales identificados por la CIF, que pueden actuar como barrera, incrementando la discapacidad y restringiendo su participación plena en la sociedad.
0.4 Graduación del funcionamiento y de la discapacidad: Clases de discapacidad.
0.4.1 Graduación del funcionamiento y de la discapacidad.
Tabla 0.1 Niveles de gravedad de la escala genérica de cuantificación de los problemas (CIF)
| 0. No hay problema (ninguno, ausente, insignificante...). | 0-4% |
| 1. Problema LIGERO (poco, escaso...). | 5-24% |
| 2. Problema MODERADO (medio, regular...). | 25-49% |
| 3. Problema GRAVE (mucho, extremo...). | 50-95% |
| 4. Problema COMPLETO (total...). | 96-100% |
0.4.2 Clases de discapacidad.
El núcleo central de las relaciones jerárquicas, dentro de la metodología propuesta, está conformado por las denominadas «Clases de discapacidad».
Clases de discapacidad
| Clase 0. | Discapacidad nula | 0% - 4% | ||
|
El nivel de discapacidad evaluado es insignificante y no justifica una dificultad evaluable en la realización de las actividades de la vida diaria (AVD). Objetivándose: – Entre un 0% y un 4% de los puntos en el BDGP – Menos de 5% de los puntos en el BLA y el BRP-QD. |
||||
| Clase 1. | Discapacidad leve | 5% - 24% | ||
|
El nivel de discapacidad evaluado es leve y justificaría una dificultad leve en la realización de las AVD, siendo la persona independiente en la práctica totalidad de las mismas. Objetivándose: ‒ Entre un 5% y un 24% de los puntos en el BDGP. ‒ Entre un 5% y un 24% de los puntos en el BLA y el BRP-QD. |
||||
| Clase 2. | Discapacidad moderada | 25% - 49% | ||
|
El nivel de discapacidad evaluado es moderado y justificaría una dificultad moderada en la realización de las AVD estudiadas. Pudiendo existir una limitación total o imposibilidad para realizar alguna de ellas en cualquier dominio, siendo independiente en las actividades de autocuidado. Objetivándose: ‒ Entre un 25% y un 49% de los puntos en el BDGP. ‒ Entre un 25% y un 49% de los puntos en el BLA y el BRP-QD. ‒ Entre un 0% y un 4% de los puntos en el BLGTAA. |
||||
| Clase 3. | Discapacidad grave | 50% - 95% | ||
|
El nivel de discapacidad evaluado es grave y justificaría una dificultad grave en la realización de las AVD estudiadas. Pudiendo existir una limitación total o imposibilidad en su realización, en cualquier dominio, incluidas las actividades de autocuidado. Objetivándose: ‒ Entre un 50% y un 95%% de los puntos en el BDGP. ‒ Entre un 50% y un 95% de los puntos en el BLA y el BRP-QD. ‒ Entre un 5% y un 74% de los puntos en el BLGTAA. |
||||
| Clase 4. | Discapacidad total | 96% - 100% | ||
|
El nivel de discapacidad evaluado es grave o total y justificaría la imposibilidad en la realización de casi todas las AVD estudiadas, incluidas las de autocuidado. Objetivándose: ‒ Un 96% a 100% de los puntos en el BDGP. ‒ Un 96 a 100% de los puntos en el BLA y el BRP-QD. ‒ Pudiendo obtener una puntuación igual o superior al 75% en el BLGTAA. |
||||
0.5 Metodología general y criterios de inclusión de los porcentajes de gravedad del problema de funcionamiento evaluados en las clases de discapacidad.
0.5.1 Coincidencia de los constructos evaluados en la misma clase de discapacidad.
Habitualmente una clase de discapacidad supone la coincidencia de los grados evaluados, tanto de la deficiencia como de la limitación para realizar actividades y la restricción en la participación, dentro de los porcentajes de gravedad del problema propuesto por la CIF para cada nivel de gravedad según la siguiente tabla:
Tabla 0.2 Porcentajes de gravedad del problema de funcionamiento de la persona que se incluyen en las clases de discapacidad según la gravedad de la deficiencia, de la limitación para realizar actividades y de la restricción en la participación
| Clase o nula |
Clase 1 (Leve) |
Clase 2 (Moderada) |
Clase 3 (Grave) |
Clase 4 (Total) |
|
|---|---|---|---|---|---|
| BDGP | 0 - 4% | 5 - 24% | 25 - 49% | 50 - 95% | > 95% |
| BLA | 0 - 4% | 5 - 24% | 25 - 49% | 50 - 95% | > 95% |
| BLGTAA | ‒ | ‒ | 0 - 4% | 5 -74% | > = 75% |
| BRP | 0 - 4% | 5 - 24% | 25 - 49% | 50 - 95% | > 95% |
A su vez cada clase de discapacidad se dividirá, como veremos más adelante, en cinco «intervalos de grado de discapacidad» (tabla 0.3).
0.5.2 No coincidencia de los constructos evaluados en la misma clase de discapacidad.
Para las situaciones en que no se da la coincidencia de clase e intervalo de grado recogida en la tabla anterior, se establecen las siguientes pautas de inclusión y ajuste de grado:
0.5.2.1 «Criterio principal» (CP) de inclusión de clase.
Es aquel que determina la inclusión en una de las clases de discapacidad. Con carácter general, se considerará Criterio Principal el resultado de la evaluación de la deficiencia global de la persona por ser el más objetivo, fiable y permanente.
El criterio principal (CP) asigna la clase de discapacidad y determina el «Valor del intervalo de grado de discapacidad» (VIG) dentro de la clase de discapacidad en la que resulte comprendido el grado de deficiencia que alcance su evaluación con el «Baremo de evaluación de la deficiencia global de la persona» (BDGP). Sobre dicho valor se establece el grado o punto de partida, al que se denominará «Valor inicial de ajuste» (VIA) y que ajusta el grado que se va a determinar en el proceso de evaluación, tal y como se expondrá más adelante en el apartado de «Determinación del grado de discapacidad», mediante una relación jerárquica con el resto de constructos descritos para la evaluación de la discapacidad, que funcionarán como «Criterios secundarios de ajuste de grado» (CSA) o «Factores modificadores» (FM)
0.5.2.2 Criterios secundarios de ajuste (CSA) de arado.
Se consideran criterios secundarios habituales de ajuste de grado o factores modificadores, los siguientes:
1.º La «Limitación» conforme a la puntuación obtenida en el BLA, que podrá modificar el valor inicial de ajuste al alza o a la baja.
2.º El «Desempeño» conforme al valor obtenido en el baremo de restricción en la participación (BRP-QD) que podrá modificar el valor inicial de ajuste al alta o a la baja.
3.º Finalmente los «Factores contextuales», conforme el valor obtenido en el baremo correspondiente, que podrá modificar el valor inicial de ajuste sólo al alza, y dentro de los valores de los intervalos de la clase que ha signado el criterio principal (CP).
0.5.3 situaciones en las que se puede tomar el Baremo de Evaluación de las Limitaciones en la Actividad (BLA) como Criterio Principal (CP) de inclusión de clase de discapacidad, en lugar del Baremo de Evaluación de la Deficiencia Global de la Persona (BDGP).
0.5.3.1 Plurideficiencias.
En plurideficiencias, como puede ocurrir en pluripatologías, por edad o ciertas condiciones de salud, en la que la deficiencia global de la persona (BDGP) sea consecuencia de más de tres combinaciones y se considere que el BLA representa mejor la clase de discapacidad, siempre que las diferentes pluripatologías que presenta la persona tengan la suficiente entidad patológica a criterio del evaluador.
0.5.3.2 Deficiencias leves sin limitación.
En aquellos casos con evaluación de la deficiencia global de la persona leve (5-24%), por combinación de valores pequeños (de 0 a 4%) y en las cuales la evaluación de la limitación en las actividades, sea insignificante (0-4%).
0.5.3.3 Deficiencias insignificantes con limitación leve.
En los casos de deficiencias insignificantes (0-4%) con limitación leve (5-24%), detectada en el baremo de limitaciones en la actividad (BLA).
0.5.4 Modificador especial de grado y clase de discapacidad en situaciones de «Limitación grave y total para realizar actividades de autocuidado».
Conforme a la puntuación obtenida en el BLGTAA, podrá utilizarse esta como criterio definitorio de clase, tal y como se explica a continuación.
0.5.4.1 Puntuaciones del BLGTAA superiores a 25:
Cuando se obtenga una puntuación superior al 25% en el baremo de limitación grave y total para realizar actividades de autocuidado (BLGTAA).
0.5.4.2 Puntuaciones de deficiencia global de la persona superiores a 75%:
En valores de deficiencia global de la persona superiores a 75%, ya que, a partir de este grado, independientemente de cual sea la puntuación asignada por el BDGP o por el resultado de la combinación de varias deficiencias, deberá de quedar siempre objetivado un nivel de «limitación grave y total para realizar actividades de autocuidado» superior a 25% en el BLGTAA.
0.5.4.3 Clase 4 de discapacidad:
Habida cuenta que la obtención de más de 95% en el baremo de deficiencia global de la persona (BDGP) es realmente excepcional, el criterio principal de inclusión en la clase 4 de discapacidad será la imposibilidad para realizar casi todas las actividades de autocuidado, con puntuación en el BLGTAA superior a 75%.
0.5.5 Casos particulares (condiciones de salud especial, provisionalidad, edad...).
En aquellos casos, no incluidos en alguna de las situaciones señaladas en los puntos anteriores, en los que por causas motivadas, el evaluador considere que la inclusión en las clases de discapacidad basada en la evaluación de la deficiencia, no representa la situación real a evaluar, este podrá decidir, justificándolo en el informe final de la evaluación, cuál de los otros constructos: «limitaciones en la actividad» según la puntuación obtenida en el BLA; o «limitación grave y total para realizar actividades de autocuidado» según la puntuación obtenida en el BLGTAA, es el que ha llevado a la inclusión en la clase de gravedad de discapacidad.
0.5.6 Criterios de validez del «Baremo de Evaluación de las Restricciones en la Participación» (BRP-QD).
0.5.6.1 El constructo «desempeño», según la puntuación obtenida, el baremo de restricciones en la participación (BRP-QD) en ningún caso podrá utilizarse como criterio principal. Los datos de este baremo, en ocasiones, serán de difícil verificación, y pueden estar condicionados por diversos factores ajenos al objetivo de la evaluación de la discapacidad en su implementación, por lo que su utilización como criterio modificador de grado quedará sujeto a su fiabilidad y a la no existencia de contradicciones en relación a los demás criterios evaluativos.
0.5.6.2 Se considerará que existe esta contradicción cuando en el acto de la entrevista y exploración de la persona a evaluar se aprecie una clara incoherencia en las actividades exploradas (marcha, vestirse, interacciones personales etc.) y lo referido por el evaluado en el BRP-QD.
0.5.6.3 También se considerará contradictorio si la puntuación es superior a dos «intervalos de gravedad» en relación con la evaluación de la «capacidad» que resulte del BLA.
0.6 Determinación del problema de funcionamiento de la persona o «Grado de discapacidad».
Partiendo de la «clase de discapacidad» y del «valor del intervalo de grado» (VIG) asignado, según la metodología expuesta, por el «criterio principal» (CP), por defecto la deficiencia, y manteniendo los criterios de relación jerárquica entre constructos descrita en la «metodología general y criterios de inclusión en la clase de discapacidad», el «Grado de discapacidad» se determina como sigue:
0.6.1 Asignación inicial de grado del «Problema de funcionamiento de la persona» dentro de la clase de discapacidad por «Criterio Principal» (CP), Valor de Intervalo de Grado (VIG) y Valor Inicial de Ajuste (VIA).
El grado inicial se asigna a partir de la inclusión en una de las clases de discapacidad que a su vez están subdivididas en cinco «valores fijos»: A, B, C, D, y E, (valores de intervalo de grado de discapacidad (VIG) (en rojo en la tabla 0.3). Cada uno de dichos valores representa, en orden creciente, a unos porcentajes del problema de funcionamiento de la persona, entre un mínimo y un máximo (en negro en la tabla 0.3) que se corresponden con los tramos de puntuación asignados a cada uno de los cinco intervalos de cada clase. Cualquier puntuación comprendida entre estos tramos de puntuación queda representada por un solo valor el denominado «valor de intervalo de grado de discapacidad (VIG) (en negrita en la tabla 0.3), según se explicita, como modelo genérico en la siguiente tabla:
Tabla 0.3 Plantilla de evaluación del problema de funcionamiento de la persona dentro de las clases de discapacidad. Tramos de puntuación de los «valores de intervalo de grado de discapacidad» de las clases de gravedad de discapacidad
| Valor | Clase 0 | Clase 1 | Clase 2 | Clase 3 | Clase 4 | ||||||
|---|---|---|---|---|---|---|---|---|---|---|---|
| A | 0 | 5 | 7 | 25 | 27 | 50 | 55 | 59 | 96 | ||
| B | 1 | 8 | 10 | 12 | 28 | 30 | 32 | 60 | 65 | 69 | 96 |
| C | 2 | 13 | 15 | 17 | 33 | 35 | 37 | 70 | 75 | 79 | 96 |
| D | 3 | 18 | 20 | 22 | 38 | 40 | 44 | 80 | 85 | 89 | 96 |
| E | 4 | 23 | 24 | 45 | 49 | 90 | 95 | 96 | |||
Siguiendo los criterios de inclusión de clase explicados anteriormente y en consonancia con el porcentaje de deficiencia obtenido, en el baremo de deficiencia global de la persona (BDGP), nos situamos, en el «valor de intervalo de grado de discapacidad» (VIG) (valor A, B, C, D, E, que a su vez se corresponden con los valores numéricos 1,2,3,4,5 de la clase de gravedad de discapacidad correspondiente, conforme a la «Plantilla de evaluación del problema de funcionamiento de la persona dentro de las clases de discapacidad (tabla 0.3). Y este es el punto de partida del «valor inicial de ajuste» (VIA) en la evaluación del grado discapacidad que podrá ser modificado al alza o a la baja, dentro de la misma clase, por los valores de ajuste de los criterios secundarios.
0.6.2 modificación del Valor Inicial de Ajuste (VIA) de grado de discapacidad.
Criterios secundarios de ajuste (CSA). Grado de discapacidad ajustado (GDA). Modificadores de grado (MG).
A los modificadores de grado descritos anteriormente (Limitación, Limitación Grave y Total, y Desempeño, y Factores Contextuales Ambientales*), les corresponderá asimismo un determinado «Valor de Intervalo de grado de discapacidad» (VIG) en consonancia con las puntuaciones obtenidas en los correspondientes baremos de «limitaciones en la actividad» (VIG-BLA); «limitación grave y total para realizar las AA.AA». (VIG-BLGTAA); «restricciones en la participación» (VIG-BRP-QD); que podrán modificar el grado inicial de discapacidad al alta o a la baja para obtener el denominado: «grado de discapacidad ajustado» (GDA), siguiendo metodología que se exponen a continuación:
* La puntuación del Baremo de Factores Contextuales Ambientales (BFCA) como modificador de grado tendrá unas características propias)
0.6.2.1 Ajuste de grado por la repercusión objetivada en la capacidad y el desempeño para realizar actividades:
0.6.2.1.1 Criterio general de elección de los criterios secundarios modificadores de grado en el ajuste de grado.
Como norma general, cuando se utilice como «Criterio Principal» el grado de «deficiencia global de la persona» (BDGP) para la obtención de la «clase de problema de funcionamiento de la persona / clase de discapacidad», el modificador de grado («Criterio Secundario») será la puntuación obtenida en el baremo de limitaciones en la actividad "(BLA). Así mismo, y de cumplir criterios de validez, podrá utilizarse como modificador de grado el resultado en el baremo de restricciones en la participación / desempeño "(BRP-QD) («criterio secundario»).
0.6.2.1.2 Ajuste neto de grado.
Cuando la clase del criterio principal y la de los criterios secundarios sea la misma, los cinco «valores de intervalo de grado de discapacidad» (VIG): A, B, C, D y E, descritos en la tabla 0.3, podrán coincidir o no. En este último caso se realizará el siguiente «ajuste neto de grado»:
El porcentaje de deficiencia global obtenido (puntuación en el BDGP) nos situará en el «valor inicial de ajuste» VIA (BDGP) dentro del intervalo de grado (A, B, C, D, E) de la clase de discapacidad que corresponda.
Los «valores de intervalo de grado de discapacidad» (VIG) obtenidos como resultado de la evaluación del «baremo de limitaciones en la actividad» (VIG-BLA) y, si se ha realizado y cumple criterios de validez, el del «baremo de restricciones en la participación» (VIG-BRP), nos servirán para realizar el «ajuste neto».
El «ajuste neto de grado» se obtiene modificando el «valor inicial de ajuste» (VIA), con los valores de intervalo de grado de discapacidad (VIG) de los «criterios secundarios», al alta o a la baja, desde el nivel de intervalo de grado (A, B, C, D, E) ‒en el que esté situado en la clase de discapacidad, representado en el punto 0 según la tabla siguiente:
Tabla 0.4 Aplicación del ajuste de intervalo de grado dentro de la clase de discapacidad
| Valores Intervalos de Grado (VIG) dentro de la clase de discapacidad | |
|---|---|
| Ajuste neto | Modificador |
| ≤ 2* | VIG (BLA/BRP) |
| ‒ 1 | VIG (BLA/BRP) |
| 0 (ABCDE / 12345) | VIA (BDGP) |
| 1 | VIG (BLA/BRP) |
| ≥ 2* | VIG (BLA/BRP) |
|
* El ≥ 2 indica que a pesar de que el valor del VIG modificador de grado (BLA/BRP) esté a más de dos intervalos de grado del VIA, solo podrá modificar el valor de este un máximo de dos intervalos. |
|
Se seguirán los siguientes pasos:
Paso 1: Identificar en tabla 0.3 el intervalo de grado de la clase de discapacidad que corresponde al VIA (BDGP).
Paso 2: Identificar en tabla 0.3 el intervalo de grado de la clase de discapacidad que corresponde al VIG (BLA) y al VIG (BRP).
Paso 3: Calculo del: «valor de intervalo de grado modificador de grado» dentro de ajuste neto de grado VIG (BLA/BRP): Nos podemos encontrar con las dos siguientes situaciones de ajuste neto de grado:
‒ Que los valores de los intervalos de grado de discapacidad sean tanto en el BLA como en el BRP-QD el mismo. En este caso, será este valor de intervalo de grado, el que se considere como de. «valor de intervalo de grado modificador de grado» dentro de ajuste neto de grado VIG (BLA/BRP)
‒ En caso de existir dos valores de intervalo de grado de discapacidad válida entre el BLA y el BRP-QD no coincidentes, se empleará la fórmula siguiente, para el cálculo del «valor de intervalo de grado modificador de grado» dentro de ajuste neto de grado VIG (BLA/BRP):
VIG (BLA/BRP) = VIG (BLA) + VIG (BRP-QD) / 2
En dicha fórmula se emplearán los valores 1, 2, 3, 4, 5 en representación de los valores de los intervalos de grado de discapacidad A, B, C, D, E respectivamente. El resultado con decimales se redondea al número entero superior.
Paso 4: Finalmente para el cálculo del «ajuste neto de grado» se empleará la fórmula:
Ajuste neto de grado = VIG (BLA/BRP) - VIA (BDGP)
0.6.2.1.3 Consideraciones sobre el ajuste neto de grado.
a) El ajuste secundario no podrá modificar el «valor inicial de ajuste» VIA (BDGP) en +/‒ 2 intervalos de grado de discapacidad, ajustando siempre el resultado máximo (o mínimo) al límite máximo (o mínimo) de la clase de discapacidad en la que se sitúa.
b) En aquellos casos en los que el modificador de grado pertenezca a otra clase de discapacidad se adopta el «valor de intervalo de grado de discapacidad» (VIG) mayor (valor E) si es de una clase de discapacidad mayor o el menor (valor A) en caso de ser de una clase de discapacidad menor de la clase en la que hemos situado el valor inicial de ajuste (VIA).
c) En ningún caso los modificadores de grado podrán servir para cambiar de clase de discapacidad asignada por el criterio principal.
d) Una vez situados en un intervalo de «grado de discapacidad ajustado», excepcionalmente, y en aquellos intervalos que lo permitan, podrá realizarse un último ajuste al alta o a la baja, dentro de dicho intervalo, razonando el evaluador los motivos de dicho ajuste.
e) Al resultado de estos ajustes de grado de discapacidad se le denominará «grado de discapacidad ajustado» (GDA)
0.6.2.1.4 Grado de discapacidad ajustado (GDA) en situaciones especificas de limitación o deficiencias pequeñas (clases 0 y 1).
a) En aquellos casos con evaluación de la deficiencia global de la persona leve (BDGP) (5-24%), por combinación de valores pequeños (de 0 a 4%) y en las cuales la evaluación de las limitaciones en la actividad (BLA), sea insignificante (0-4%) se evaluará con el mínimo de la clase 1: con un GDA de 5%.
b) En los casos de deficiencias insignificantes en el BDGP (0-4%) con limitación leve detectada en el baremo de limitaciones en la actividad (BLA) (5-24%), se evaluará esta última como criterio principal en la clase 1, con el mínimo de la clase: con un GDA de 5%.
0.6.2.1.5 Evaluación del problema de funcionamiento / grado de discapacidad de la persona sin ajuste de grado.
En aquellos casos en que así se establezca y en los casos en que el evaluador, excepcionalmente, bien sea por carecer de datos verificables o por otros motivos razonados, considere que la evaluación de la deficiencia es suficiente para evaluar el problema de funcionamiento / grado de discapacidad de la persona, podrá, razonando el caso por escrito, no realizar ajuste de grado.
0.6.3 Ajuste por la repercusión objetivada en el baremo de limitación grave y total en el dominio de actividades de autocuidado (clases 3 y 4): ajuste de la discapacidad en grados de discapacidad iguales o superiores a 75%.
0.6.3.1 Grado de discapacidad ajustado con el baremo de limitación grave y total en autocuidado (BLGTAA).
En las clases de limitación grave y total (clases 3 y 4 del BLA) y por la propia definición de las mismas, podrán incluir situaciones en las cuales se den situaciones de necesidad de ser apoyado o ayudado por otra persona de forma más significativa. La evaluación con características específicas y diferenciadas de estas dos clases 3 y 4, exclusivamente en el dominio de autocuidado, intentará identificar estas situaciones y conformará el baremo de «Limitación grave y total para realizar actividades de autocuidado» (BLGTAA).
Teniendo en consideración lo anterior, las puntuaciones del BLGTAA de 25% o más reflejaran situaciones de necesidad de apoyo de otra persona significativas en el dominio del autocuidado y se utilizará en el ajuste de grado de la discapacidad en puntuaciones iguales o superiores a 75% como se explica a continuación.
0.6.3.2 Grado de discapacidad ajustado en puntuaciones iguales o superiores a 75%. Consideraremos dos situaciones:
1.ª Cuando la puntuación obtenida en el BLGTAA sea igual o superior a 25%:
En estos casos, el BLGTAA será utilizado como «criterio principal» (CP) y reflejará un grado de discapacidad ajustado (GDA) igual o superior a 75%, con la siguiente relación:
| Baremo de limitación grave y total en AA. AA. | (BLGTAA) (25-39%) | GDA 75% |
| Baremo de limitación grave y total en AA. AA. | (BLGTAA) (40-54%) | GDA 85% |
| Baremo de limitación grave y total en AA. AA. | (BLGTAA) (55-74%) | GDA 95% |
| Baremo de limitación grave y total en AA. AA. | (BLGTAA) (>=75%) | GDA 96% (clase 4) |
2.ª Cuando tras la evaluación del BDGP se superen porcentajes de deficiencia del 75%:
En estos casos el baremo de referencia como criterio principal será el BLGTAA. En consecuencia, no se utilizarán el grado de deficiencia global de la persona (BDGP) ni el grado de limitaciones en la actividad (BLA) o de restricciones en la participación (BRP) como modificadores de grado. Quedando como único modificador de grado los factores contextuales (BFC).
En coherencia con lo anterior, en el caso de que en el BDGP el porcentaje de deficiencia global de la persona resultante, sea como consecuencia de varias combinaciones de deficiencias de diferentes órganos o sistemas, y resulte igual o superior al 75% y a su vez en el BLGTAA no se alcance el 25%, el porcentaje de grado de discapacidad ajustado (GDA) que se asignará como máximo será el 74%. Sin embargo, en aquellos casos en los que el porcentaje de deficiencia global de la persona igual o superior a 75%, sea como consecuencia de la evaluación de una sola deficiencia de un órgano o sistema, se mantendrá como mínimo la puntuación obtenida en el BDGP.
0.6.4 Niveles de simplificación / profundización del baremo.
Siguiendo la estructura propuesta por la CIF, los baremos se conforman presentando tres niveles de profundización en la evaluación de los problemas de funcionamiento y discapacidad de la persona.
Primer nivel o básico para la realización del «Perfil Global de Funcionamiento y Discapacidad» (gráfica 1): Que incluye los 22 dominios que conforma el primer nivel CIF. En él se resumen los criterios, baremos, tablas, puntuaciones e interacciones generales mínimas para la comprensión del baremo. Supone un nivel técnico-administrativo de codificación, resumen e informatización básico. Orientado a que sea comprensible para cualquier persona interesada en la materia. A su vez este nivel supone el mínimo nivel al que se debe responder, con la información disponible, en relación a la evaluación de los problemas de funcionamiento y discapacidad de la persona en los supuestos de simplificación de la evaluación que se exponen en el apartado siguiente.
Segundo nivel u ordinario: En él se fijan los criterios oficiales de evaluación y puntuación. Se describen todas las tablas y criterios de puntuación empleados en la evaluación. Supone un nivel técnico-administrativo de codificación elevado y el requerido a nivel legislativo e informático, Orientado a administraciones, asociaciones y a profesionales relacionados con la materia. Es coincidente con el 2.º nivel propuesto por la CIF y con carácter general conforman los datos a cumplimentar por parte de los profesionales en el proceso ordinario de evaluación del funcionamiento y la discapacidad.
Tercer nivel (Guía para la evaluación del funcionamiento y la discapacidad de las personas con una condición de salud): Versión detallada. En ella se profundiza sobre el diagnóstico, la exploración clínica, las pruebas complementarias a utilizar, el apoyo en otros baremos de uso habitual en clínica, así como orientaciones y aclaraciones sobre la aplicación de criterios y tablas, incluyendo así mismos métodos de evaluación alternativos excepcionales que han sido simplificados en el documento de 2.º nivel. Orientado a profesionales especialistas en evaluación. Este nivel pretende conformar un documento abierto y dinámico, con posibilidad de actualizaciones periódicas mediante propuestas de consenso, a utilizar como referencia para un futuro desarrollo de la actual propuesta en campos de evaluación del Funcionamiento, de la Discapacidad y de la Salud relacionados, en concreto:
‒ La evaluación de la dependencia: Tomando como referencia el BLA y el BRP-QD más detallados.
‒ La evaluación de perfiles de capacidades laborales bien sean de capacidad o de desempeño Tomando como referencia el BLA y/o el BRP-QD más detallados.
‒ La evaluación en infancia y juventud.
‒ Los factores contextuales personales.
‒ La interconexión y compatibilidad con otros baremos de evaluación de situaciones relacionadas con la salud nacionales e internacionales (sociosanitario, historia clínica pluridisciplinar informatizada, incapacidades laborales, baremo europeo de daño corporal, core set...).
0.6.4.1 Situaciones especiales de simplificación.
Con carácter general los datos a cumplimentar por parte de los profesionales en el reconocimiento del grado de discapacidad serán los incluidos en el 2.º nivel excepto en los casos que se detallan a continuación.
0.6.4.1.1 En las personas incluidas en el ciclo vital de Vida Laboral:
‒ Cuando se haya aplicado el BDGP y/o el BLA y se obtenga una puntuación entre el 0 y 4% o el 5 y el 24%, se podrá aplicar sólo uno de ellos a segundo nivel y dejar sin aplicar el BFCA.
‒ Cuando se haya obtenido un grado de Discapacidad igual o superior al 75% se podrá aplicar el BFCA a un primer nivel.
0.6.4.1.2 Las personas incluidas en el ciclo vital de Vida Comunitaria: se les aplicarán al menos un baremo de segundo nivel, en función de sus características y criterio del equipo técnico, según se detalla a continuación.
‒ BDGP a segundo nivel y BLA de primer nivel.
‒ BLA de segundo nivel y BDGP a primer nivel.
‒ Se podrá aplicar el BFCA a primer nivel.
‒ Cuando se haya aplicado el BDGP o el BLA y se obtenga una puntuación entre el 0 y 4% o el 5 y el 24%, se podrá dejar sin aplicar el BFCA.
0.6.4.1.3 Las personas incluidas en el ciclo vital de Vida Preescolar y Vida Escolar suponen situaciones especiales, ya que en muchos casos no se tiene información suficiente sobre todos los componentes. Por ello y en función de sus características y criterio del equipo técnico, se aplicará al menos uno de los componentes a segundo nivel:
‒ BDGP a segundo nivel y BLA a primer nivel.
‒ BLA de segundo nivel y BDGP a primer nivel.
‒ En los casos de Vida Preescolar y en casos justificados de Vida Escolar se pueda aplicar en el BDGP y BLA a un primer nivel, en espera de ver la posterior evolución y diagnósticos en las revisiones de oficio.
‒ Se aplicará el BFCA al menos a un primer nivel.
0.6.4.2 El Baremo de Restricciones en la Participación (BRP-QD), forma parte del procedimiento, con unas características especiales, recomendándose su recogida, aunque no será indispensable para la finalización del proceso de evaluación.
Para ello se presenta en 2 formatos diferenciados:
0.6.4.2.1 BRP(S) o simplificado, que será el recomendado para ser cumplimentado en forma de autoevaluación.
0.6.4.2.2 BRP(A) o ampliado, que se realizará a modo de entrevista semiestructurada.
0.6.5 Criterios específicos de evaluación en la infancia y la adolescencia.
La CIF-IA introduce el término «demora» como definición de los aspectos negativos de las funciones y de las estructuras corporales, la limitación en la actividad y la restricción en la participación, para reflejar el hecho de que un problema en cualquiera de estos ámbitos, en la infancia y la adolescencia, también puede reflejar un retraso en el desarrollo.
En cualquier caso, el reconocimiento de un grado de discapacidad se sustentará en una deficiencia permanente o trastorno del desarrollo debidamente diagnosticado, tratado durante un tiempo suficiente y documentado.
Sin embargo, a efectos de facilitar una atención que minimice el impacto de las enfermedades en el desarrollo global y en la participación social, dos situaciones serán consideradas con carácter excepcional:
Aquellas personas menores de edad que presentan una enfermedad grave de pronóstico incierto y precisan tratamientos agresivos de larga duración, con repercusión en la realización de las actividades.
Aquellas en las que, aun no presentando en el momento de la evaluación una deficiencia suficiente como para ser reconocida la condición de discapacidad, se haya diagnosticado una enfermedad en la que, en su evolución clínica, se prevea, una deficiencia significativa de carácter permanente, a corto-medio plazo.
En ambos supuestos, podrá contemplarse la posibilidad de reconocer la condición de persona con discapacidad asimilada a dicha situación como estados previos, entendidos como procesos en evolución que puedan llegar a ocasionar una limitación en la actividad, a efectos del reconocimiento del derecho a los servicios de prevención de deficiencias y de intensificación de discapacidades.
En todos los casos, y reconociendo que la gravedad de cualquier trastorno puede cambiar con el tiempo, las evaluaciones se revisarán periódicamente y quedará postergada la evaluación de la discapacidad permanente a la finalización / estabilización del desarrollo. A tal efecto, se proponen ciertas edades orientativas de revisión de la discapacidad en función de distintos criterios (confirmación del diagnóstico, seguimiento de la evolución, escolaridad, acceso a prestaciones y ayudas, orientación formativa y ocupacional, etc.):
A los 3 años: Inicio de la escolaridad, posibilidad de percibir la ayuda de gastos de transporte, acceso a otras ayudas individuales para tratamiento, etc.
A los 6-8 años: Inicio de la escolaridad obligatoria, establecimiento del diagnóstico en algunos trastornos.
A los 12-14 años: Conocer la evolución seguida, establecimiento de un diagnóstico más específico y evaluación de forma más precisa en el retraso madurativo, evaluación de secuelas definitivas en los trastornos más graves del lenguaje, posible orientación formativa / ocupacional, etc.
A los 18 años: De cara al acceso a las prestaciones económicas, empleo protegido, etc.
Cuando se estime conveniente, podrán contemplarse revisiones posteriores para continuar el proceso de evaluación y orientación.
Para la evaluación de las deficiencias en las funciones y estructuras corporales serán referentes las guías AMA, con la debida adaptación de los criterios clínicos y hallazgos evaluativos objetivados, en relación a la edad de las personas menores evaluadas. En los casos en los que se utilicen otros instrumentos, el resultado de la evaluación, se expresará según el calificador de problemas CIF: de 0 a 100% y en los cinco niveles de gravedad (01234).
En cuanto a la objetivación de la evaluación, y tal y como propone la CIF- IA, los datos de laboratorio, biomédicos y antropométricos y psicométricos constituyen una información apropiada para las funciones y estructuras corporales. En cuanto a las actividades y participación pueden hacerse medidas con una amplia gama de instrumentos normalizados.
Para la evaluación de las limitaciones en la actividad en la infancia y la adolescencia serán referentes las actividades de la vida diaria recogidas en la «Lista breve de comprobación» (Check List) de la CIF, adaptada en el BLA (baremo de limitaciones en la actividad) a los ciclos vitales: preescolar (0 a 6 años) y escolar (7 a 16 años).
En cualquier caso, y para esta franja de edad, 0-18 años, dada, por un lado, la relación estrecha entre deficiencia y actividad, habida cuenta, por otro, de la gran variabilidad individual en cuanto al desempeño y participación, según usos y costumbres locales y estilos educacionales y, finalmente, la transitoriedad de las mismas, por tratarse de un período evolutivo en el que se experimentan grandes cambios, la evaluación se podrá realizar de manera global, considerando un nivel de gravedad y un % de retraso que contemple, a la vez, funciones, estructuras, actividad y participación.
El resultado de la evaluación, se expresará, en estos casos, según el calificador de problemas CIF de 0 a 100% y como mínimo en los cinco niveles de gravedad (01234), según el retraso o demora en la aparición de funciones corporales, estructuras corporales, limitación en la actividad y restricción en la participación, en base a la siguiente escala:
| 0. Sin demora (ninguna, insignificante,...). | 0-4% |
| 1. Demora ligera (poca, escasa,...). | 5-24% |
| 2. Demora moderada (media, regular,...). | 25-49% |
| 3. Demora grave (mucha, extrema,....). | 50-95% |
| 4. Demora muy grave-completa (total,...). | 96-100% |
La asignación de una puntuación de gravedad, vendrá dado de forma fundamental, por los valores incluidos en los intervalos de grado de deficiencia definidos en los capítulos y tablas correspondientes del baremo de deficiencias (BDGP) según los hallazgos específicos contemplados en los mismos para la condición de salud evaluada. La actividad y participación, cuando pueda discriminarse de forma diferenciada e independientemente de la deficiencia, según los ciclos vitales y especificaciones consideradas en el BLA y BRP-QD, modulará el grado de discapacidad.
0.6.6 Ajuste por las barreras objetivadas en el entorno.
De los factores contextuales evaluados según el anexo VI. Baremo de factores contextuales ambientales (BFCA), siguiendo los criterios de la CIF, se obtendrá una puntuación dentro de cada uno de sus cinco dominios en función de la graduación del problema (0123489). Y actúan, en todos los casos, como último modificador del «grado de discapacidad ajustado» de la clase de discapacidad resultantes de la aplicación de la metodología expuesta anteriormente.
Estos factores contextuales ambientales interactúan en la evaluación como «modificadores especiales de grado» del problema de funcionamiento de la persona, con las siguientes características específicas:
‒ La puntuación resultante está comprendida en un intervalo entre 0 y 24 puntos.
‒ Dicha puntuación modifica por adición el «grado de discapacidad ajustado» (GDA) desde el valor mínimo hasta el máximo de la clase de discapacidad asignada por el «criterio principal».
0.6.7 Grado final de discapacidad de la persona (GFD).
Obtenido el porcentaje de la deficiencia global de la persona inicial; asignada la clase de discapacidad que le corresponda, tras realizar los ajustes de grado en los intervalos de gravedad de la clase, teniendo en cuenta las limitaciones en la actividad y el desempeño, la suma final de la puntuación de los factores contextuales ambientales, determina el final del proceso descrito. El resultado se corresponde con el «grado final de discapacidad de la persona».
0.7 Perfil global de funcionamiento y discapacidad.
Finalmente, y con el objetivo de disponer de una visión gráfica y más compresible de la interrelación e interconexión entre los diversos dominios y componentes evaluados en los cuatro baremos realizados (anexos III, IV, V y VI) así como la magnitud del problema reflejado en cada uno de ellos, los datos recogidos en los mismos se representarán en forma gráfica a modo de «Perfil global de funcionamiento y discapacidad».
Gráfica 1: Perfil global de funcionamiento y discapacidad
Perfil de funcionamiento global de la persona
| Componentes y dominios | Constructos | Calificadores de gravedad | ||||||
|---|---|---|---|---|---|---|---|---|
| 0 | 1 | 2 | 3 | 4 | 8 | 9 | ||
|
Funciones y estructuras corporales: |
||||||||
| Funciones mentales y estructuras del sistema nervioso. | b | |||||||
| s | ||||||||
| Funciones sensoriales y dolor y el ojo, oído y estructuras relacionadas. | b | |||||||
| s | ||||||||
| Funciones y estructuras involucradas en la voz y el habla. | b | |||||||
| s | ||||||||
| Funciones y estructuras de los sistemas cardiovascular, hematológico, inmunológico y respiratorio. | b | |||||||
| s | ||||||||
| Funciones y estructuras de los sistemas digestivo, metabólico y endocrino. | b | |||||||
| s | ||||||||
| Funciones y estructuras genitourinarias y reproductoras. | b | |||||||
| s | ||||||||
| Funciones y estructuras neuromusculoesqueléticas y relacionadas con el movimiento. | b | |||||||
| s | ||||||||
| Funciones y estructuras de la piel y estructuras relacionadas. | b | |||||||
| s | ||||||||
|
Actividades y participación: |
||||||||
| Aprendizaje y aplicación del conocimiento. | a | |||||||
| P | ||||||||
| Tareas y demandas generales. | a | |||||||
| P | ||||||||
| Comunicación. | a | |||||||
| P | ||||||||
| Movilidad. | a | |||||||
| P | ||||||||
| Autocuidado. | a | |||||||
| P | ||||||||
| Vida doméstica. | a | |||||||
| p | ||||||||
| Interacciones y relaciones interpersonales. | a | |||||||
| P | ||||||||
| Áreas principales de la vida. | a | |||||||
| P | ||||||||
| Vida comunitaria, social y cívica. | a | |||||||
| P | ||||||||
|
Factores contextuales: |
||||||||
| Productos y tecnología. | e | |||||||
| + | ||||||||
| Entorno natural. | e | |||||||
| + | ||||||||
| Apoyo y relaciones. | e | |||||||
| + | ||||||||
| Actitudes. | e | |||||||
| + | ||||||||
| Sistemas, servicios y políticas. | e | |||||||
| + | ||||||||
|
Componentes y dominios: Clasificación CIF de Primer Nivel. Constructos (CIF): b = Funciones corporales; s = Estructuras corporales; a = Actividad como capacidad; p = Actividad como desempeño / participación; e = Factores contextuales ambientales como barreras; e + = Factores ambientales como facilitadores. Calificadores de gravedad (CIF): 0 = Insignificante; 1 = Leve; 2 = Moderado; 3 = Grave; 4 = Total; 8 = No especificado; 9 = No aplicable. |
||||||||
Primer nivel
Contenido:
1. Consideraciones generales para la evaluación del funcionamiento y de la discapacidad.
2. Baremos que conforman la evaluación de los cuatro constructos de funcionamiento y la discapacidad.
3. Escala genérica de la CIF de cuantificación de los problemas.
4. Graduación de la discapacidad. Clases de discapacidad.
5. Metodología de evaluación/interacción entre los constructos.
Anexo III. Baremo de Evaluación de la Deficiencia Global de la Persona (BDGP).
1. Graduación de la deficiencia. Clases de deficiencia.
2. Principios y reglas generales para calcular la deficiencia.
3. Modelo genérico de evaluación de la deficiencia.
4. Perfil de evaluación y puntuación final de la deficiencia.
5. Modelo de informe de síntesis de la evaluación de la deficiencia global de la persona.
Anexo IV. Baremo de Evaluación de Limitaciones en la Actividad (BLA).
1. Graduación de la limitación. Clases de limitación.
2. Perfil de evaluación y puntuación final de la limitación.
Anexo V. Baremo de Evaluación de las Restricciones en la Participación (BRP-QD).
1. Graduación y clases de la restricción en la participación.
2. Perfil de evaluación y puntuación final de la restricción.
Anexo VI. Baremo de Evaluación de las Barreras Ambientales (BFCA). Perfil de evaluación y puntuación final de las barreras ambientales, plantilla resumen de evaluación del «Grado final de discapacidad» y perfil global de funcionamiento.
Primer nivel: Resumen básico de los componentes del baremo
1. Consideraciones generales para la evaluación del funcionamiento y de la discapacidad.
Según el modelo biopsicosocial propuesto por la Clasificación Internacional del Funcionamiento, de la Discapacidad y de la Salud (CIF) (OMS-2001), se describe el funcionamiento y la discapacidad de las personas sobre la base de diferenciar los siguientes componentes:
1. Funciones y Estructuras corporales: Son las funciones fisiológicas de los sistemas corporales y las partes anatómicas o estructurales del cuerpo.
2. Deficiencia: Es la anormalidad o pérdida de una estructura corporal o de una función fisiológica (incluyendo las funciones mentales).
3. Capacidad: Describe la aptitud de un individuo para realizar una actividad.
4. Limitaciones en la actividad: Son las dificultades que puede experimentar una persona para realizar actividades en un entorno sin barreras.
5. Desempeño: Describe lo que una persona hace en su contexto o entorno real en el que vive.
6. Restricciones en la Participación: Son los problemas que experimenta una persona para realizar actividades e implicarse socialmente en el contexto o entorno real.
7. Factores contextuales: «A su vez estos componentes interactúan con los factores ambientales y personales, que constituyen el «contexto» de la vida real de un individuo, y determinan el nivel y extensión de su funcionamiento.
Por «discapacidad», se entiende a la resultante de la interacción entre la evaluación de: (1) las deficiencias de las funciones y estructuras corporales (2) las limitaciones para realizar actividades (3) las restricciones en la participación social y (4) las barreras del contexto,
El baremo se estructura en cuatro bloques, conjuntos de ideas o «constructos» diferenciados:
1.º La deficiencia de las funciones (b) y estructuras (s) corporales.
2.º La limitación en la capacidad para realizar actividades (a).
3.º La restricción en la participación en el desempeño de actividades (p).
4.º Las barreras ambientales (e).
A su vez cada «constructo» estará dividido en varios capítulos denominados «dominios»: 8 para el primero, 9 para los dos segundos y 5 para el tercero. Estos 22 dominios conforman para su correcta interpretación gráfico el «Perfil de funcionamiento global de la persona» en el que pueden visualizarse tanto las interacciones como la magnitud de los problemas evaluados.
Por otra parte, cada «constructo» se evalúa y puntúa como un baremo especifico, generándose cuatro puntuaciones independientes. En un segundo tiempo las cuatro puntuaciones interactúan entre si siguiendo una «metodología de evaluación», y confluyen en una sola puntuación: El «Grado Final de Discapacidad de la Persona».
2. Baremos que conforman la evaluación de los cuatro constructos de funcionamiento y la discapacidad.
1.º Anexo III (BDGP): Baremo de evaluación de las funciones y estructuras corporales/Baremo de Deficiencia Global de la Persona.
2.º Anexo IV (BLA): Baremo de evaluación de las capacidades / Baremo de Limitaciones en la Actividad. Parte del mismo constituye un Baremo específico de evaluación del problema de «Limitación grave y total para realizar actividades de autocuidado» (BLGTAA). Y otra parte conforma el denominado Baremo de evaluación de las «Limitaciones en las actividades de movilidad» (BLAM), «Movilidad reducida», que podrán utilizarse independiente.
3.º Anexo V (BRP-QD): Baremo de evaluación del desempeño / Baremo de Restricciones en la Participación. En estrecha relación tanto con el BLA como con el BFCA, sirve de «puente» entre ambos y establece criterios para la evaluación del desempeño para la realización de actividades que ha realizado en el último mes, pudiendo ampliarse este plazo a seis meses en las situaciones que así considere el técnico evaluador, tomando en consideración la influencia de los factores contextuales ambientales. Se basa en la información aportada por la persona en el «Cuestionario de desempeño» (QD).
4.º Anexo VI (BFCA): Baremo de evaluación de los Factores Contextuales Ambientales / Barreras. Se evalúan aquellos factores del entorno real de la persona, que interfieren en su funcionamiento y que pueden actuar como «barreras», incrementando la discapacidad y restringiendo su participación plena en la sociedad.
3. Escala genérica de la CIF de cuantificación de los problemas.
| 0. No hay problema (ninguno, ausente, insignificante...). | 0-4%. |
| 1. Problema LIGERO (poco, escaso...). | 5-24% |
| 2. Problema MODERADO (medio, regular...). | 25-49% |
| 3. Problema GRAVE (mucho, extremo...). | 50-95% |
| 4. Problema COMPLETO (total...). | 96-100% |
4. Graduación de la discapacidad. Clases de discapacidad.
El núcleo central de la evaluación está conformado por las denominadas «Clases de discapacidad», que resultan de la evaluación de los baremos de los tres primeros constructos: BDGP BLA y BRP-QD:
Clases de discapacidad
| Clase 0. | Discapacidad nula. | 0% - 4% |
|
El nivel de discapacidad evaluado es insignificante y no justifica una dificultad evaluable en la realización de las actividades de la vida diaria (AVD). Objetivándose: – Entre un 0% y un 4% de los puntos en el BDGP – Menos de 5% de los puntos en el BLA y el BRP-QD. |
||
| Clase 1. | Discapacidad leve. | 5% - 24% |
|
El nivel de discapacidad evaluado es leve y justificaría una dificultad leve en la realización de las AVD. Siendo la persona independiente en la práctica totalidad de las mismas. Objetivándose: – Entre un 5% y un 24% de los puntos en el BDGP. – Entre un 5% y un 24% de los puntos en el BLA y el BRP-QD. |
||
| Clase 2. | Discapacidad moderada. | 25% - 49% |
|
El nivel de discapacidad evaluado es moderado y justificaría una dificultad moderada en la realización de las AVD estudiadas. Pudiendo existir una limitación total o imposibilidad para realizar alguna de ellas en cualquier dominio, siendo independiente en las actividades de autocuidado. Objetivándose: – Entre un 25% y un 49% de los puntos en el BDGP. – Entre un 25% y un 49% de los puntos en el BLA y el BRP-QD. – Entre un 0% y un 4% de los puntos en el BLGTAA. |
||
| Clase 3. | Discapacidad grave. | 50% - 95% |
|
El nivel de discapacidad evaluado es grave y justificaría una dificultad grave en la realización de las AVD estudiadas. Pudiendo existir una limitación total o imposibilidad en su realización, en cualquier dominio, incluidas las actividades de autocuidado. Objetivándose: – Entre un 50% y un 95%% de los puntos en el BDGP. – Entre un 50% y un 95% de los puntos en el BLA y el BRP-QD. – Entre un 5% y un 74% de los puntos en el BLGTAA. |
||
| Clase 4. | Discapacidad total. | 96% - 100% |
|
El nivel de discapacidad evaluado es grave o total y justificaría la imposibilidad en la realización de casi todas las AVD estudiadas, incluidas las de autocuidado. Objetivándose: – Un 96% a 100% de los puntos en el BDGP. – Un 96 a 100 % de los puntos en el BLA y el BRP-QD. – Pudiendo obtener una puntuación igual o superior al 75% en el BLGTAA. |
||
5. Metodología de evaluación/interacción entre los constructos.
Criterios de inclusión de los problemas evaluados en las clases de discapacidad y ajuste de grado:
Uno de los tres primeros baremos descritos (habitualmente el BDGP) se utilizará como criterio principal (CP) que asignará la clase de discapacidad y determinará el «Valor del intervalo de grado de discapacidad» (VIG) (ABCDE) dentro de la clase de discapacidad (en rojo en la siguiente tabla). Sobre dicho valor se establece el punto de partida, al que se denominará «Valor inicial de ajuste» (VIA) a partir del que se va a realizar el proceso de ajuste de grado, mediante una relación jerárquica con el resto de constructos, que funcionarán como «Criterios secundarios de ajuste de grado» (CSA). Obteniendo el Grado de Discapacidad Ajustado (GDA)
Plantilla de evaluación del problema de funcionamiento de la persona dentro de las clases de discapacidad:
Tramos de puntuación de los «valores de intervalo de grado de discapacidad» (VIG) de las clases de gravedad de discapacidad:
| Valor | Clase 0 | Clase 1 | Clase 2 | Clase 3 | Clase 4 | ||||||
|---|---|---|---|---|---|---|---|---|---|---|---|
| A | 0 | 5 | 7 | 25 | 27 | 50 | 55 | 59 | 96 | ||
| B | 1 | 8 | 10 | 12 | 28 | 30 | 32 | 60 | 65 | 69 | 96 |
| C | 2 | 13 | 15 | 17 | 33 | 35 | 37 | 70 | 75 | 79 | 96 |
| D | 3 | 18 | 20 | 22 | 38 | 40 | 44 | 80 | 85 | 89 | 96 |
| E | 4 | 23 | 24 | 45 | 49 | 90 | 95 | 96 | |||
Ajuste de grado por las barreras objetivadas en el BFCA:
Una vez obtenido el GDA, la puntuación obtenida en el baremo del cuarto «constructo» (BFCA) interactúa en la evaluación como última modificadora de grado con las siguientes características:
La puntuación resultante de la realización del BFCA tendrá un máximo de 24 puntos.
Dicha puntuación modifica por adición el GDA desde el valor mínimo hasta el máximo de la clase de discapacidad asignada por el «criterio principal», sin poder cambiar de «clase».
Grado Final de Discapacidad de la Persona (GFD):
(1) Una vez evaluados los baremos de los cuatro «constructos» (2) Elegido el «criterio principal» (3) Asignada la clase de discapacidad que le corresponda (4) Tras realizar los ajustes de grado en los «intervalos de gravedad» (ABCD) de la clase teniendo en cuenta los «criterios secundarios» (5) La suma de la puntuación del BFCA, determina el final del proceso. Obteniéndose una única puntuación: el «Grado Final de Discapacidad de la persona».
Anexo III. Baremo de Evaluación de la Deficiencia Global de la Persona (BDGP).
1. Graduación de la deficiencia. Clases de deficiencia.
Las «clases de deficiencia» se describen en relación a la previsible repercusión de la clínica de la condición de salud sobre la capacidad de la persona a la hora de realizar las AVD habituales, conforme se detalla a continuación:
Clases de deficiencia
| Clase 0. | Deficiencia sin limitación o insignificante. | 0%-4% |
| Los síntomas, signos o secuelas, de existir, son mínimos y no justifican una disminución de la capacidad de la persona para realizar las actividades de la vida diaria. Ausencia de síntomas con actividad, esfuerzos o cargas psico-física intensas. | ||
| Clase 1. | Deficiencias con limitación leve. | 5%-24% |
| Los síntomas, signos o secuelas existen y justifican alguna dificultad para llevar a cabo las actividades de la vida diaria, pero son compatibles con la práctica totalidad de las mismas. Los síntomas aparecen con la actividad intensa, grandes esfuerzos o cargas psico-físicas, pero no con la normal. | ||
| Clase 2. | Deficiencia con limitación moderada. | 25%-49% |
| Los síntomas, signos o secuelas causan una disminución importante de la capacidad de la persona para realizar algunas de las actividades de la vida diaria, pudiendo existir limitación total en alguna de ellas (en todo caso leve en cuanto a su número e importancia), excluidas las de autocuidado, por lo que es previsible encontrar situaciones de necesidad de asistencia de otras personas leves o inexistentes. Síntomas con actividad normal, esfuerzos o cargas psico-física moderadas. | ||
| Clase 3. | Deficiencia con limitación grave. | 50%-95% |
| Los síntomas, signos o secuelas causan una disminución importante de la capacidad de la persona e imposibilidad para realizar la mayoría de las AVD, pudiendo existir limitación total en bastantes actividades, incluidas las de autocuidado, por lo que es previsible encontrar situaciones de necesidad de asistencia de otras personas moderada o grave. Síntomas con actividad menor de la normal, esfuerzos o cargas psico-físicas ligeras. | ||
| Clase 4. | Deficiencia con limitación total. | 96-100% |
| Los síntomas, signos o secuelas causan una disminución muy importante de la capacidad de la persona e imposibilidad para realizar casi todas las AVD incluidas la mayoría de las de autocuidado, por lo que la necesidad de atención de otras personas para su supervivencia será total. Síntomas en reposo, esfuerzos o cargas psico-física insignificantes. | ||
2. Principios y reglas generales para calcular la deficiencia:
Se realizará mediante una metodología similar a la del ajuste de grado propuesto para la determinación de la discapacidad, pero con características particulares.
El cálculo del grado de la deficiencia estará condicionado por tres criterios evaluativos de inclusión dentro de unos denominados «intervalos de grado de la deficiencia» (IGD). Se basa en criterios relacionados con los hallazgos asociados al diagnóstico (CIE-10) de la condición de salud de la persona a evaluar y, en general, son tres:
Hallazgos derivados de la Historia Clínica.
Hallazgos derivados de la Exploración Clínica.
Hallazgos derivados de los resultados objetivos obtenidos en las Pruebas Complementarias.
Uno de los anteriores hallazgos constituirá el Criterio Principal (CP) en que se basa la puntuación de la deficiencia e incluirá a la misma en el valor central de uno de los «Intervalos de grado de la deficiencia» Los otros dos criterios que no se consideren como criterio principal, se utilizarán como criterios secundarios de «ajuste de grado» del criterio principal.
3. Modelo genérico de evaluación de la deficiencia:
| Intervalos de grado de la deficiencia | Intervalo 0 | Intervalo 1 | Intervalo 2 | Intervalo 3 | Intervalo 4 |
|---|---|---|---|---|---|
|
Gravedad de la deficiencia asignado a los intervalos de grado (en %) (variable según el total asignado a cada deficiencia) |
Nula a Insignificante | Insignificante a Leve | Leve a Moderada | Moderada a Grave | Grave a Extrema o total |
|
Valores de Intervalo de grado (en %) |
(ABCDE) | (ABCDE) | (ABCDE) | (ABCDE) | |
| Criterios generales de evaluación: | |||||
|
Criterio 1. Historia clínica. (Anamnesis) (a). (Antecedentes que argumenten el establecimiento de la deficiencia). |
Sin síntomas actuales y/o síntomas intermitentes que no requieren tratamiento. | Síntomas controlados con tratamiento continuo o síntomas de intensidad leve, intermitentes, a pesar de tratamiento continuo. | Síntomas constantes de intensidad leve a pesar de tratamiento continuo o síntomas de intensidad moderada, intermitentes, a pesar de tratamiento continuo. | Síntomas constantes de intensidad moderada a pesar de tratamiento continuo o síntomas graves, intermitentes, a pesar de tratamiento continuo. | Síntomas graves y continuos a pesar de tratamiento continuo o síntomas extremos, intermitentes, a pesar de tratamiento continuo. |
|
Criterio 2. Hallazgos clínicos derivados de la exploración física o psíquica (b). |
Sin signos actuales de enfermedad. | Ausencia de signos físicos o psíquicos con tratamiento continuado o signos físicos o psíquicos leves, intermitentes. | Signos físicos o psíquicos constantes de intensidad leve a pesar de tratamiento continuado o signos físicos o psíquicos intermitentes de intensidad moderada. | Signos físicos o psíquicos constantes, de intensidad moderada, a pesar de tratamiento continuado o signos físicos o psíquicos graves intermitentes. | Signos físicos o psíquicos graves y constantes a pesar de tratamiento continuado o signos físicos o psíquicos extremos e intermitentes. |
|
Criterio 3 Estudios clínicos pruebas complementarias o resultados de pruebas objetivas (c). |
Ausencia de alteraciones en las pruebas. | Ausencia de alteraciones en las pruebas bajo tratamiento continuado o alteraciones leves intermitentes. | Alteraciones leves persistentes a pesar de tratamiento continuado o alteraciones intermitentes moderadas. | Alteraciones moderadas persistentes a pesar de tratamiento continuado o alteraciones graves intermitentes. | Alteraciones graves persistentes a pesar de tratamiento continuado o alteraciones extremas intermitentes. |
|
(a, b) Los descriptores serán específicos de enfermedad; los términos ausencia/ninguno, leve, moderado, grave y muy grave/total tienen como referente lo propuesto por la CIF-OMS 2001 en relación a la graduación de la extensión o magnitud de un problema. (c) Los descriptores serán específicos de enfermedad y se basan en el número de alteraciones encontradas. |
|||||
4. Perfil de evaluación y puntuación final de la deficiencia.
Baremo de Evaluación de la Deficiencia de la Persona (BDGP)
Deficiencia: Problemas en las funciones o estructuras corporales como una desviación o una pérdida significativa.
| Funciones y estructuras dominios | Constructos | Graduación | ||||||
|---|---|---|---|---|---|---|---|---|
| 0 | 1 | 2 | 3 | 4 | 8 | 9 | ||
| 1. Funciones mentales y estructuras del sistema nervioso. | b/s | |||||||
| 2. Funciones sensoriales y dolor y el ojo, oído y estructuras relacionadas. | b/s | |||||||
| 3. Funciones y estructuras involucradas en la voz y el habla. | b/s | |||||||
| 4. Funciones y estructuras de los sistemas cardiovascular, hematológico, inmunológico y respiratorio. | b/s | |||||||
| 5. Funciones y estructuras de los sistemas digestivo, metabólico y endocrino. | b/s | |||||||
| 6. Funciones y estructuras genitourinarias y reproductoras. | b/s | |||||||
| 7. Funciones y estructuras neuromusculoesqueléticas y relacionadas con el movimiento. | b/s | |||||||
| 8. Funciones y estructuras de la piel y estructuras relacionadas. | b/s | |||||||
| Puntuación total de la deficiencia (BDGP). |
............... % |
|||||||
5. Modelo de informe de síntesis de la evaluación de la deficiencia global de la persona.
Nombre del interesado: ................................................... Edad: ............ Sexo: V ☐ M ☐
Número de identificación: ................ Fecha de la evaluación: ..............
Lugar donde se realiza la exploración: ........................................
A. Diagnóstico de las condiciones de salud que originan las deficiencias evaluadas (CIE-10):
|
1.ª |
2.ª |
3.ª |
4.ª |
5.ª |
6.ª |
B. Criterios de evaluación:
1. Historia Clínica (Anamnesis):
2. Exploración o hallazgos derivados de la exploración:
3. Pruebas clínicas o resultados de las pruebas objetivas:
4. Historia funcional: En referencia a lo informado por la persona evaluada (si se considera):
5. Puntuación de la Carga de Cumplimiento (adherencia) al Tratamiento (CCT):
C. Justificación de la puntuación de la deficiencia según el baremo de deficiencia global de la persona (BDGP):
Diagnóstico (CIE-10) Capítulo, Tabla, Intervalo de gravedad del factor principal y de los secundarios modificadores de grado, Valor Ajustado resultante de grado de deficiencia Parcial (GDP) considerando si procede la Carga de cumplimiento de tratamiento (CCT) y finalmente expresada como Deficiencia Total de la persona (DTP) para ese diagnóstico.
| Código CIE 10 |
Capítulo Tabla |
Intervalo de grado diagnóstico (VIAD: Valor Inicial de Ajuste de la deficiencia) (Criterio Principal) |
Ajuste por criterios secundarios modificadores de grado (VIGD: Valor de Intervalo de Grado de la deficiencia de factor modificador) |
+ CCT = Valor de grado ajustado de deficiencia (GDP) |
Deficiencia total persona (DTP) |
||||||||||
|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|
| 1.ª | C | T | 0 | 1 | 2 | 3 | 4 | VIGD | 0 | 1 | 2 | 3 | 4 | + CCT | |
| 2.ª | C | T | 0 | 1 | 2 | 3 | 4 | VIGD | 0 | 1 | 2 | 3 | 4 | + CCT | |
| 3.ª | C | T | 0 | 1 | 2 | 3 | 4 | VIGD | 0 | 1 | 2 | 3 | 4 | + CCT | |
| 4.ª | C | T | 0 | 1 | 2 | 3 | 4 | VIGD | 0 | 1 | 2 | 3 | 4 | + CCT | |
| 5.ª | C | T | 0 | 1 | 2 | 3 | 4 | VIGD | 0 | 1 | 2 | 3 | 4 | + CCT | |
| 6.ª | C | T | 0 | 1 | 2 | 3 | 4 | VIGD | 0 | 1 | 2 | 3 | 4 | + CCT | |
Deficiencia Global de la Persona (DGP) (combinación de n.º de DTP evaluadas): ............. %
D. Interacción de la deficiencia con la limitación en la capacidad para realizar las actividades diarias habituales en relación a las deficiencias evaluadas (reflejado en el Baremo de Evaluación las Limitaciones en la Actividad BLA):
E. Interacción de la deficiencia con el desempeño en la realización de las actividades diarias habituales en su entorno real (reflejado en el Baremo de evaluación de las Restricciones en la Participación-Cuestionario de Desempeño BRP-QD):
F. Discusión del cálculo de la deficiencia y de cualquier posible inconsistencia entre la anamnesis, la exploración, las pruebas y la historia funcional, Así como en relación al ajuste de grado con las puntuaciones obtenidas en el BLA y en el BRP-QD para la obtención del grado final de discapacidad (GFD).
G. Recomendación: Otras pruebas diagnósticas de confirmación o consideraciones sobre la evolución clínica, posibilidades terapéuticas para el seguimiento y plazo de revisión.
H. Capacidad laboral: Restricciones y adaptaciones laborales: (si se precisa, revise las limitaciones en capacidades relacionadas con actividades laborales básicas en el BLA):
Evaluador: Nombre en letra de imprenta:
Firma: Fecha:
Anexo IV. Baremo de Evaluación de Limitaciones en la Actividad (BLA).
1. Graduación de la limitación. Clases de limitación:
La limitación en la actividad abarca desde una desviación leve hasta una grave en términos de cantidad o calidad, en la capacidad o aptitud para la realización de una actividad
Se evalúa la capacidad para realizar las actividades habituales en un entorno sin barreras, tomando en consideración los dispositivos de ayuda que le hayan sido prescritos o indicados y/o la necesidad del apoyo de otra u otras personas que pueda requerir y una vez aplicadas todas las medidas terapéuticas y/o los programas de rehabilitación y habilitación.
Clases de limitación
| Clase 0. | No hay limitación. | 0% - 4% | |
| No presenta dificultades en la realización de las tareas, incluidas las más complejas de la actividad evaluada o esta dificultad es insignificante y no requiere generalmente de más tiempo para realizar la actividad. Puede precisar productos de mercado ordinario o pequeñas adaptaciones del entorno que eliminan completa o casi completamente la limitación. | |||
| Clase 1. | Limitación leve. | 5% - 24% | |
|
– Realiza la mayoría de las tareas de la actividad con dificultades de carácter leve. – Presenta dificultades graves para la realización de las tareas más complejas. – Precisa del uso de dispositivos de ayuda comerciales o pequeñas adaptaciones, que no eliminan completamente la dificultad. – Requiere de un 25% más de tiempo para realizar las tareas de la actividad. – Presenta dificultades graves o requiere el apoyo de otra persona al menos una vez al mes en alguna de las tareas diarias. |
|||
| Clase 2. | Limitación moderada. | 25% - 49% | |
|
– Realiza la mayoría de las tareas de la actividad con dificultades de carácter moderado. – Presenta dificultades graves para la realización de las tareas de moderada complejidad. – Precisa el uso de dispositivos de ayuda específicos o alguna adaptación en el entorno que no eliminan completamente la dificultad. – Requiere de más del 50% de tiempo para realizar la actividad. – Presenta dificultades graves o requiere el apoyo de otra persona al menos una vez a la semana en alguna de las tareas diarias. |
|||
| Clase 3. | Limitación grave. | 50% - 95% | |
|
– Realiza la mayoría de las tareas de la actividad con mucha dificultad, incluidas las de dificultad moderada. – Precisa de Productos de dispositivos de ayuda específicos y adaptaciones del entorno importantes en la mayoría de las tareas y acciones de la actividad, y se incrementa en más del 50% el tiempo de realización. – Requiere de más del 100% de tiempo para realizar la actividad. – Presenta dificultad completa o requiere el apoyo de otra persona al menos una vez al día en alguna de las tareas diarias. |
|||
| Clase 4. | Limitación total. | 96% - 100% | |
|
Incapacidad completa o casi completa para la realización de la mayoría de las tareas y acciones de la actividad, incluso para las más sencillas. – Requiere de apoyo de otra persona para la mayoría de las tareas de las actividades diarias. |
|||
| 8. | Limitación sin especificar | ||
| Existe dificultad significativa para realizar la actividad, pero no hay suficiente información para graduar la dificultad. | |||
| 9. | Actividad no aplicable | ||
| Es inapropiado aplicar la tarea o acción de la actividad a la situación de la persona. | |||
2. Perfil de evaluación y puntuación final de la limitación:
Baremo de Evaluación de las Limitaciones en la Actividad (BLA)
Limitaciones en la actividad: Son las dificultades que una persona puede tener para realizar actividades, comparándola con la manera, extensión o intensidad que se espera que la realizaría sin esa condición de salud:
| Actividades. Dominios | Graduación | |||||||
|---|---|---|---|---|---|---|---|---|
| 0 | 1 | 2 | 3 | 4 | 8 | 9 | ||
| 1. Aprendizaje y aplicación del conocimiento. | a | 0 | 1 | 2 | 3 | 4 | 8 | 9 |
| 2. Tareas y Demandas Generales. | a | 0 | 1 | 2 | 3 | 4 | 8 | 9 |
| 3. Comunicación. | a | 0 | 1 | 2 | 3 | 4 | 8 | 9 |
| 4. Movilidad. | a | 0 | 1 | 2 | 3 | 4 | 8 | 9 |
| 5. Autocuidado. | a | 0 | 1 | 2 | 3 | 4 | 8 | 9 |
| 6. Vida doméstica. | a | 0 | 1 | 2 | 3 | 4 | 8 | 9 |
| 7. Interacción y relaciones interpersonales. | a | 0 | 1 | 2 | 3 | 4 | 8 | 9 |
| 8. Áreas principales de la vida. | a | 0 | 1 | 2 | 3 | 4 | 8 | 9 |
| 9. Vida comunitaria, social y cívica. | a | 0 | 1 | 2 | 3 | 4 | 8 | 9 |
| Puntuación total de la limitación (BLA) | ............. % | |||||||
Anexo V. Baremo de Evaluación de las Restricciones en la Participación (BRP-QD).
Desempeño según la CIF, «describe lo que la persona hace en su contexto o entorno real en el que vive». Las Restricciones en la Participación, son lo problemas que experimenta una persona para realizar actividades e implicarse en situaciones vitales. Viene determinada por la comparación con la participación esperable de una persona sin discapacidad en esa cultura o sociedad.
1. Graduación y clases de la restricción en la participación:
Se considerarán las mismas clases que en el baremo de Limitaciones en la actividad (BLA), pero teniendo en cuenta las actividades realizadas realmente en el último mes, con algunas particularidades.
2. Perfil de evaluación y puntuación final de la restricción:
Cuestionario de dificultades en el desempeño de las actividades de la vida diaria en los últimos 30 días BRP-QD (S)
Desempeño: Realización de actividades en su contexto y entorno real en el que vive en el último mes.
| Actividades. Dominios | Constructos | Graduación | |||||||
|---|---|---|---|---|---|---|---|---|---|
| 0 | 1 | 2 | 3 | 4 | 8 | 9 | |||
| Autocuidado. | p | 0 | 1 | 2 | 3 | 4 | 8 | 9 | |
| Movilidad. | p | 0 | 1 | 2 | 3 | 4 | 8 | 9 | |
| Aprendizaje y aplicación del conocimiento. | p | 0 | 1 | 2 | 3 | 4 | 8 | 9 | |
| Tareas y Demandas Generales. | p | 0 | 1 | 2 | 3 | 4 | 8 | 9 | |
| Comunicación. | p | 0 | 1 | 2 | 3 | 4 | 8 | 9 | |
| Vida doméstica. | p | 0 | 1 | 2 | 3 | 4 | 8 | 9 | |
| Interacción y relaciones interpersonales. | p | 0 | 1 | 2 | 3 | 4 | 8 | 9 | |
| Áreas principales de la vida. | p | 0 | 1 | 2 | 3 | 4 | 8 | 9 | |
| Vida comunitaria, social y cívica. | p | 0 | 1 | 2 | 3 | 4 | 8 | 9 | |
| Puntuación total de la restriccion (BRP-QD). |
.............. % |
||||||||
Anexo VI. Baremo de Evaluación de las Barreras Ambientales (BFCA).
Barreras son todos aquellos factores en el entorno de una persona que, cuando están presentes o ausentes, limitan el funcionamiento tanto a nivel físico como psicológico, y generan discapacidad. Entre ellos se incluyen aspectos tales como que el ambiente físico sea inaccesible, la falta de tecnología asistencial adecuada, actitudes negativas de la población respecto a la discapacidad, y también servicios, sistemas y políticas que bien, no existen o dificultan la participación de las personas con una condición de salud en todas las áreas de la vida.
Perfil de evaluación y puntuación final de las barreras ambientales:
Baremo de Evaluación de los Factores Contextuales que Actúan como Barrera (BFCA)
Factores ambientales como Barreras (e): Factores en el entorno de una persona que, cuando están presentes o ausentes, limitan el funcionamiento y generan discapacidad.
| Factores contextuales. Dominios | Constructo | Graduación | ||||||
|---|---|---|---|---|---|---|---|---|
| 0 | 1 | 2 | 3 | 4 | 8 | 9 | ||
| 1. Productos y tecnología. | e | 0 | 1 | 2 | 3 | 4 | 8 | 9 |
| 2. Entorno natural y actividad humana. | e | 0 | 1 | 2 | 3 | 4 | 8 | 9 |
| 3. Apoyo y relaciones. | e | 0 | 1 | 2 | 3 | 4 | 8 | 9 |
| 4. Actitudes. | e | 0 | 1 | 2 | 3 | 4 | 8 | 9 |
| 5. Sistemas, servicios y políticas. | e | 0 | 1 | 2 | 3 | 4 | 8 | 9 |
| Puntuación total de las barreras (BFCA). | ............. % | |||||||
Plantilla resumen de evaluación del «grado final de discapacidad» y perfil global de funcionamiento
Nombre del interesado: ...................................................................................
Fecha de evaluación: .................... N.º expediente: ..............
1. Resultados de la aplicación de cada uno de los baremos (con indicación del utilizado como criterio principal):
| Baremo | % Puntuación | Criterio | ||
|---|---|---|---|---|
| Princ. | Secun. | |||
| 1. BDGP | ||||
| 2. BLA | ||||
| 3. BRP-QD | Secundario | |||
| 4. BFCA | Secundario | |||
Si el «Criterio principal» elegido no es la BDGP, justificación: .................
2. Ajustes.
2.1 Valor Inicial de Ajuste (VIA):
Llevar a la tabla siguiente la puntuación del Criterio Principal de evaluación determinado, que constituirá el Valor Inicial de ajuste (VIA) situándose en el «valor de intervalo de grado de discapacidad» (VIG) (valores A, B, C, D, E) de la clase de gravedad de discapacidad correspondiente (valor central en negrita).
| Valor | Clase 0 | Clase 1 | Clase 2 | Clase 3 | Clase 4 | |||||||
|---|---|---|---|---|---|---|---|---|---|---|---|---|
| A | 0 | 5 | 7 | 25 | 27 | 50 | 55 | 59 | 96 | |||
| B | 1 | 8 | 10 | 12 | 28 | 30 | 32 | 60 | 65 | 69 | 96 | |
| C | 2 | 13 | 15 | 17 | 33 | 35 | 37 | 70 | 75 | 79 | 96 | |
| D | 3 | 18 | 20 | 22 | 38 | 40 | 44 | 80 | 85 | 89 | 96 | |
| E | 4 | 23 | 24 | 45 | 49 | 90 | 95 | 96 | ||||
Valor Inicial de Ajuste (VIA): .................. Clase de discapacidad asignada: ............
2.2 Ajuste de grado de discapacidad:
Ajuste de intervalo de grado dentro de la clase de discapacidad asignada, modificando al alza o a la baja el VIA dentro de la misma, por los valores de ajuste de los Criterios Secundarios (VIG) que no se haya elegido como Criterio Principal.
|
Valores de Intervalos de Grado (VIG) dentro de la clase de discapacidad asignada. |
VIA BDGP = | |
|
VIG BLA = VIG BRP = |
||
|
Ajuste neto |
Modificador |
|
| ≤ ‒2 | (BLA/BRP) | VIG |
| ‒1 | (BLA/BRP) | VIG |
| 0 (ABCDE / 12345) | (BDGP) | VIA |
| 1 | (BLA/BRP) | VIG |
| ≥ 2 | (BLA/BRP) | VIG |
Grado de Discapacidad Ajustado (GDA): ...................
2.3 Ajuste alternativo:
Baremo de Limitación Grave y Total en el Dominio de Autocuidado (BLGTAA):
Los porcentajes de grado de discapacidad iguales o superiores a 75% se considerarán como de dependencia de otra persona y será Criterio Principal la puntuación en el BLGTAA con la siguiente relación:
BLGTAA (25-39%): GDA 75%.
BLGTAA (40-54%): GDA 85%.
BLGTAA (55-74%): GDA 95%.
BLGTAA (75%): GDA 96% (clase 4).
2.4 Ajuste final:
Baremo de Factores Contextuales Ambientales (BFCA):
(GDA): ............... + puntuación resultante BFCA ............... con tope de límite de clase de discapacidad = .............. Grado Final de Discapacidad de la persona (GFD)
3. Movilidad reducida y dificultad de movilidad para utilizar transporte colectivo:
Baremo de Limitaciones en el Dominio de las Actividades de Movilidad (BLAM).
4. Perfil global de funcionamiento y grado final de discapacidad:
Perfil global de funcionamiento de la persona
Constructos: b= funciones corporales; s= estructuras corporales; a= actividad como capacidad; p= actividad como desempeño/participación; e= factores contextuales ambientales.
| Funciones y estructuras corporales: | |||||||||
| 1. Funciones mentales y estructuras del sistema nervioso. | b | ||||||||
| s | |||||||||
| 2. Funciones sensoriales y dolor y el ojo, oído y estructuras relacionadas. | b | ||||||||
| s | |||||||||
| 3. Funciones y estructuras involucradas en la voz y el habla. | b | ||||||||
| s | |||||||||
| 4. Funciones y estructuras de los sistemas cardiovascular, hematológico, inmunológico y respiratorio. | b | ||||||||
| s | |||||||||
| 5. Funciones y estructuras de los sistemas digestivo, metabólico y endocrino. | b | ||||||||
| s | |||||||||
| 6. Funciones y estructuras genitourinarias y reproductoras. | b | ||||||||
| S | |||||||||
| 7. Funciones y estructuras neuromusculares esqueléticas y relacionadas con el movimiento. | b | ||||||||
| s | |||||||||
| 8. Funciones y estructuras de la piel y estructuras relacionadas. | b | ||||||||
| s | |||||||||
| Actividades y participación: | |||||||||
| Aprendizaje y aplicación del conocimiento. | a | ||||||||
| p | |||||||||
| Tareas y demandas generales. | a | ||||||||
| p | |||||||||
| Comunicación. | a | ||||||||
| p | |||||||||
| Movilidad. | a | ||||||||
| p | |||||||||
| Autocuidado. | a | ||||||||
| p | |||||||||
| Vida doméstica. | a | ||||||||
| p | |||||||||
| Interacciones y relaciones interpersonales. | a | ||||||||
| p | |||||||||
| Áreas principales de la vida. | a | ||||||||
| p | |||||||||
| Vida comunitaria, social y cívica. | a | ||||||||
| p | |||||||||
| Factores contextuales: | |||||||||
| Productos y tecnología. | e | ||||||||
| + | |||||||||
| Entorno natural. | e | ||||||||
| + | |||||||||
| Apoyo y relaciones. | e | ||||||||
| + | |||||||||
| Actitudes. | e | ||||||||
| + | |||||||||
| Sistemas, servicios y políticas. | e | ||||||||
| + | |||||||||
| Grado Final de Discapacidad (GFD). | .............. % | ||||||||
Segundo nivel
Contenido:
Normas para la evaluación de las funciones y estructuras corporales / «deficiencia global de la persona».
1. Consideraciones generales para la evaluación de la deficiencia permanente.
2. Graduación de la deficiencia global de la persona: clases de deficiencia.
3. Modelo genérico de evaluación de la deficiencia.
4. Criterios generales de graduación de los hallazgos clínicos y en el funcionamiento en la realización de las AVD.
5. Principios y reglas generales para calcular la puntuación del grado de deficiencia.
6. Modelo de informe de síntesis de la evaluación de la deficiencia global de la persona.
7. Capítulos de funciones y estructuras corporales de los distintos órganos y sistemas del BDGP.
Capítulo 1. Deficiencia intelectual, trastornos del neurodesarrollo y trastornos del comportamiento y las emociones de inicio en la infancia y adolescencia.
Capítulo 2. Otros trastornos mentales y del comportamiento.
Capítulo 3. El sistema nervioso central y el periférico.
Capítulo 4. Sistema visual.
Capítulo 5. Oído, nariz, garganta y estructuras relacionadas.
Capítulo 6. Deficiencia Relacionada con el Dolor (DRD).
Capítulo 7. El lenguaje, la voz y el habla.
Capítulo 8. Sistema cardiovascular.
Capítulo 9. Sistema hematológico e inmunológico.
Capítulo 10. Sistema respiratorio.
Capítulo 11. Sistema digestivo.
Capítulo 12. Sistema endocrinometabólico.
Capítulo 13. Neoplasias.
Capítulo 14. Sistema genitourinario.
Capítulo 15. Extremidades superiores.
Capítulo 16. Extremidades inferiores.
Capítulo 17. Columna y pelvis.
Apéndice A. Tabla de valores combinados (guías Ama).
Apéndice B. Carga de cumplimiento (adherencia) del tratamiento CCT.
Apéndice C. Perfil del baremo de evaluación de las funciones y estructuras corporales / Deficiencia de la Persona (BDGP).
Plantilla de evaluación de los «problemas de funcionamiento de la persona» y del «grado final de discapacidad».
BAREMO DE EVALUACIÓN DE LAS FUNCIONES Y ESTRUCTURAS CORPORALES / «DEFICIENCIA GLOBAL DE LA PERSONA» (BDGP)
Segundo nivel
Normas para la evaluación de las funciones y estructuras corporales / «deficiencia global de la persona»:
1. Consideraciones generales para la evaluación de la deficiencia permanente.
Según las normas de carácter general para proceder a la determinación del grado de discapacidad, tal y como se ha explicado en el apartado introductorio del Anexo I, estas se estructuran en primer lugar en la evaluación de la «deficiencia previsiblemente permanente» como «Criterio Principal» que determina la clase de gravedad de los problemas de funcionamiento / discapacidad de la persona.
La evaluación de las deficiencias se fundamentará, siempre que sea posible, en la evidencia de los hallazgos clínicos específicos asociados a los diagnósticos de las enfermedades, lesiones o trastornos que conforman la condición de salud, y en concreto: en la historia clínica (HC), la exploración clínica (EC) y las pruebas complementarias (PC). Se requiere que estos hallazgos estén documentados y fundamentados mediante los informes clínicos correspondientes.
Siguiendo la metodología de las Guías AMA 6.ª edición, en función del aparato o sistema afectado, se identificará entre los hallazgos anteriores el Criterio Principal (CP) que determinará la inclusión en un «intervalo de grado» (0, 1, 2, 3, 4) según la gravedad de la deficiencia correspondiente.
Cada intervalo de grado de deficiencia a su vez contiene unos valores intermedios (A, B, C, D, E) que permiten ajustar el grado de deficiencia, al alza o a la baja, mediante criterios «secundarios» de ajuste (CSA) o modificadores del grado (MG), que pueden incluir, además de los hallazgos anteriores (HC, EC y PC), en algunos casos, la historia sobre funcionamiento para realizar actividades informada por la persona (HF), y la carga de adherencia al tratamiento (CCT).
En la evaluación de las deficiencias permanentes se tendrán en cuenta las siguientes consideraciones previas:
1.1 La condición de salud que ha dado origen a la deficiencia, bien sea congénita o adquirida, debe haber sido previamente diagnosticada por el Sistema de Salud, habérsele aplicado las medidas terapéuticas y rehabilitadoras correspondientes, y estar documentada.
1.2 La deficiencia no debe considerarse como permanente hasta que no haya transcurrido el tiempo necesario para la curación o recuperación de la condición de salud o trastorno, o alcance la Máxima Mejoría Clínica (MMC). Esto dependerá de la naturaleza de la patología subyacente, ya que el periodo óptimo de recuperación puede variar considerablemente de unas patologías a otras, pero en todo caso nunca será inferior a seis meses, pudiendo ser una excepción personas en unidades de paliativos que podrán ser evaluadas sin este requisito.
1.3 La evaluación e información de la deficiencia deben incluir, siempre que sea posible, una historia clínica precisa, una revisión y resumen de todos los informes y pruebas pertinentes, la exploración clínica cuando el caso lo requiera y una descripción completa de los síntomas y signos actuales del individuo y su relación tanto con la capacidad como con el desempeño en la realización de las actividades de la vida diaria.
1.4 La deficiencia ocasionada por condiciones de salud que cursan en brotes será evaluada en los períodos intercríticos. Sin embargo, la frecuencia y duración de los brotes son también factores a tener en cuenta por las interferencias que producen en la realización de las actividades de la vida diaria.
1.5 Las particularidades propias de la condición de salud que afectan a cada órgano o sistema hacen necesario singularizar las pautas de evaluación. Por ello, en las distintas secciones de este baremo se establecen normas y criterios que rigen de forma específica para proceder a la evaluación de las deficiencias y para la estimación del porcentaje de gravedad de sus intervalos de grado correspondientes.
2. Graduación de la deficiencia global de la persona: Clases de deficiencia.
Los porcentajes resultantes de la evaluación se encuadran posteriormente en una «Clase de gravedad global de la deficiencia».
Clases de deficiencia
| Clase 0. | Deficiencia sin limitación o insignificante. | 0%-4% | |
| Los síntomas, signos o secuelas, de existir, son mínimos y no justifican una disminución de la capacidad de la persona para realizar las actividades de la vida diaria. Ausencia de síntomas con actividad, esfuerzos o cargas psico-físicas intensas. | |||
| Clase 1. | Deficiencias con limitación leve. | 5%-24% | |
| Los síntomas, signos o secuelas existen y justifican alguna dificultad para llevar a cabo las actividades de la vida diaria, pero son compatibles con la práctica totalidad de las mismas. Los síntomas aparecen con la actividad intensa, grandes esfuerzos o cargas psico-físicas, pero no con la normal. | |||
| Clase 2. | Deficiencia con limitación moderada. | 25%-49% | |
| Los síntomas, signos o secuelas causan una disminución importante de la capacidad de la persona para realizar algunas de las actividades de la vida diaria, pudiendo existir limitación total en alguna de ellas (en todo caso leve en cuanto a su número e importancia), excluidas las de autocuidado, por lo que es previsible encontrar situaciones de necesidad de asistencia de otras personas leves o inexistentes. Síntomas con actividad normal, esfuerzos o cargas psicofísica moderadas. | |||
| Clase 3. | Deficiencia con limitación grave. | 50%-95% | |
| Los síntomas, signos o secuelas causan una disminución importante de la capacidad de la persona e imposibilidad para realizar la mayoría de las AVD, pudiendo existir limitación total en bastantes actividades, incluidas las de autocuidado, por lo que es previsible encontrar situaciones de necesidad de asistencia de otras personas moderada o grave. Síntomas con actividad menor de la normal, esfuerzos o cargas psico-físicas ligeras. | |||
| Clase 4. | Deficiencia con limitación total. | 96-100% | |
| Los síntomas, signos o secuelas causan una disminución muy importante de la capacidad de la persona e imposibilidad para realizar casi todas las AVD incluidas la mayoría de las de autocuidado, por lo que la necesidad de atención de otras personas para su supervivencia será total. Síntomas en reposo, esfuerzos o cargas psico-física insignificantes. | |||
3. Modelo genérico de evaluación de la deficiencia.
Tabla 0.1 Modelo Genérico de Evaluación de la Deficiencia
| Intervalos de grado de la deficiencia | Intervalo 0 | Intervalo 1 | Intervalo 2 | Intervalo 3 | Intervalo 4 | |||
|---|---|---|---|---|---|---|---|---|
|
Gravedad de la deficiencia asignado a los intervalos de grado (en %) (variable según el total asignado a cada deficiencia) |
Nula a Insignificante | Insignificante a Leve | Leve a Moderada | Moderada a Grave | Grave a Extrema o total | |||
|
Valores de puntuación del grado de deficiencia o valor de Intervalo de grado (en %) |
(ABCDE) | (ABCDE) | (ABCDE) | (ABCDE) | ||||
| Criterios generales de evaluación: | ||||||||
|
Criterio 1. Historia clínica (Anamnesis) (a) (Antecedentes que argumenten el establecimiento de la deficiencia). |
Sin síntomas actuales y/o síntomas intermitentes que no requieren tratamiento. |
Síntomas controlados con tratamiento continuo o síntomas de intensidad leve, intermitentes, a pesar de tratamiento continuo. |
Síntomas constantes de intensidad leve a pesar de tratamiento continuo o síntomas de intensidad moderada, intermitentes, a pesar de tratamiento continuo. |
Síntomas constantes de intensidad moderada a pesar de tratamiento continuo o Síntomas graves, intermitentes, a pesar de tratamiento continuo. |
Síntomas graves y continuos a pesar de tratamiento continuo o Síntomas extremos, intermitentes, a pesar de tratamiento continuo. |
|||
|
Criterio 2. Hallazgos clínicos derivados de la exploración física o psíquica (b). |
Sin signos actuales de enfermedad. | Ausencia de signos físicos o psíquicos con tratamiento continuado o signos físicos o psíquicos leves, intermitentes. | Signos físicos o psíquicos constantes de intensidad leve a pesar de tratamiento continuado o signos físicos o psíquicos intermitentes de intensidad moderada. | Signos físicos o psíquicos constantes, de intensidad moderada, a pesar de tratamiento continuado o signos físicos o psíquicos graves intermitentes. | Signos físicos o psíquicos graves y constantes a pesar de tratamiento continuado o signos físicos o psíquicos extremos e intermitentes. | |||
|
Criterio 3. Estudios clínicos, pruebas complementarias o resultados de pruebas objetivas (c). |
Ausencia de alteraciones en las pruebas. | Ausencia de alteraciones en las pruebas bajo tratamiento continuado o alteraciones leves intermitentes. | Alteraciones leves persistentes a pesar de tratamiento continuado o alteraciones intermitentes moderadas. | Alteraciones moderadas persistentes a pesar de tratamiento continuado o alteraciones graves intermitentes. | Alteraciones graves persistentes a pesar de tratamiento continuado o alteraciones extremas intermitentes. | |||
|
(a, b) Los descriptores serán específicos de enfermedad; los términos ausencia / ninguno, leve, moderado, grave y muy grave / total tienen como referente lo propuesto por la CIF-OMS 2001 en relación a la graduación de la extensión o magnitud de un problema. (c) Los descriptores serán específicos de enfermedad y se basan en el número de alteraciones encontradas. |
||||||||
| En los capítulos sobre aparato locomotor, se utiliza lo siguiente como modificador de grado: | ||||||||
|
Criterio 4. Antecedentes funcionales (d) (Autoinformado) (Funcionamiento en AVD). |
Asintomático. |
Dolor / síntomas aparecen con el esfuerzo / actividad intensa. Capaz de realizar las actividades de la vida diaria (AVD) con dificultad leve de manera independiente y autónoma. |
Dolor / síntomas aparecen con la actividad normal (esfuerzo moderado). Capaz de realizar las actividades de la vida diaria (AVD) con dificultad moderada de manera adaptada o con ayudas técnicas, pero autónoma y sin asistencia de otra persona. |
Dolor / síntomas aparecen con actividad menor a la normal (esfuerzo ligero). Capaz de realizar las actividades de la vida diaria (AVD) con dificultad grave. Requiere alguna asistencia personal para alguna de las actividades de la vida diaria. |
Dolor / síntomas aparecen con actividad insignificante o en reposo. Incapaz de realizar las actividades de la vida diaria; requiere asistencia personal en la mayoría de las AVD incluido en el autocuidado. |
|||
|
(d) Basado en auto-informes o sistemas de puntuación como el CDD, el QuikDASH, el Cuestionario de Miembro Inferior, u otras herramientas de autoinforme. |
||||||||
| En los capítulos en los que el cumplimiento del tratamiento interfiere de manera importante con las AVD, a pesar de que un correcto cumplimiento repercuta mínimamente en la alteración asociada al órgano, se tendrá en cuenta lo siguiente: | ||||||||
|
Criterio 5. Carga de Cumplimiento (adherencia) del tratamiento (e). |
Ninguna. | Se basará en factores como el número y la vía de administración de la medicación, en la necesidad de someterse a monitorización del tratamiento con regularidad o a procedimientos invasivos, así como régimen alimentario u otros aspectos en que el correcto cumplimiento del tratamiento afecte en el modo de vida, si es que este aspecto no ha sido considerado ya en los pasos de previos de puntuación. | ||||||
|
(e) Basado en la información del Apéndice B; en función de la puntuación, podrá añadir entre uno y diez puntos al porcentaje de deficiencia total de la personal. |
||||||||
Este modelo genérico servirá de referencia para evaluar enfermedades o trastornos complejos para los que no exista una tabla específica de evaluación en los capítulos de deficiencias de los distintos órganos y sistemas corporales.
4. Criterios generales de graduación de los hallazgos clínicos y en el funcionamiento en la realización de las AVD.
En todas las secciones, siempre y cuando sea posible, se considerarán cinco intervalos de gravedad del problema que se numerarán con los números 01234 y que serán consistentes con los cinco niveles de graduación propuestos por la escala genérica de graduación de la CIF.
4.1 Criterios generales de graduación de los hallazgos clínicos.
Los signos y síntomas se gradúan según su duración e intensidad en relación al nivel de repercusión sobre el funcionamiento de la persona en la realización de las AVD, y en los casos de cursar por brotes por su frecuencia y por la magnitud de la alteración objetivada en las pruebas complementarias.
4.1.1 Duración:
Partiendo de la premisa de que el nivel de precisión que se propone es clínicamente imposible de conseguir:
‒ Insignificantes: los signos y síntomas están presentes hasta en un 4% del tiempo y normalmente no cuentan para la puntuación de la deficiencia, a menos que su repercusión negativa en las AVD sea significativa.
‒ Ocasionales: aquellos que están presentes entre un 5 y un 24% del tiempo.
‒ Frecuentes: aquellos que se producen entre un 25% y un 49% del tiempo.
‒ Continuos: aquellos que están presentes entre un 50% y un 95% del tiempo.
‒ Permanentes: a aquellos que se presentan en un porcentaje superior o igual al 96%.
4.1.2 Intensidad:
Para graduar la intensidad de los signos y síntomas se tendrá en cuenta la repercusión de estos sobre la realización de las AVD habituales comunes para todas las personas, objetivadas en coherencia con los resultados obtenidos en el Baremo de Limitación de Actividades (BLA). En general, cuando se presentan, son de intensidad:
‒ Mínima, cuando los signos o síntomas interfieren entre un 0%-4% en la realización de las AVD.
‒ Leve: cuando lo hacen entre un 5%-24%.
‒ Moderada: cuando interfieren entre un 25% y un 49% en la realización de las AVD precisando algunas modificaciones en el área personal, laboral y en las actividades recreativas.
‒ Grave: cuando interfieren entre un 50% y un 95% en la realización de las AVD, requiriendo modificaciones importantes en la realización de las AVD, tanto en el área personal como en el laboral y en las actividades recreativas.
‒ Extrema o Total: se produce cuando los síntomas y signos no pueden controlarse con medicación e interfieren entre un 96% y un 100% con las AVD e impiden la realización de las mismas.
4.1.3 control de la sintomatología:
También se tendrá en cuenta el tipo de tratamiento y la respuesta al mismo en relación al control de la sintomatología.
‒ Mínima, Los síntomas o signos son ocasionales y se controlan con la medicación y/o medidas terapéuticas, posturales o higiénico dietéticas.
‒ Leve: Los síntomas o signos requieren de medicación y/o medidas terapéuticas continuadas u ocasionales, que no controlan completamente la sintomatología durante la realización de las AVD apareciendo, en todo caso, ante una intensidad de actividad o carga psico-física fuerte.
‒ Moderada: Los síntomas y signos requieren de medicación y/o medidas terapéuticas continuadas que controlan parcialmente la sintomatología y que aparecen con una intensidad de actividad o carga psico-física normal (moderada).
‒ Grave: Los síntomas y signos requieren de medicación y/o medidas terapéuticas continuadas especializadas y/o complejas que controlan parcialmente la sintomatología y que aparecen con una intensidad de actividad o carga psicofísica entre menor de lo normal y una intensidad ligera.
‒ Total: Los signos y síntomas son prácticamente incontrolables y aparecen en reposo o carga psico-física insignificante
4.1.4 Frecuencia de brotes:
En caso de enfermedades que clínicamente cursen de forma episódica o en brotes, la evaluación de la deficiencia que puedan producir se realizará en los periodos intercríticos y se tendrá en cuenta como referencia lo sucedido en el periodo del último año. Se consideran estos episodios:
‒ Ocasionales: más de un año sin brotes.
‒ Frecuentes: menos de un año, pero más de seis meses, sin brotes.
‒ Continuos: menos de seis meses, pero más de un mes, sin brotes.
‒ Permanentes: menos de un mes sin brotes.
4.1.5 Pruebas complementarias objetivas:
En general, una prueba, estudio o procedimiento objetivo se describe como:
‒ Mínimamente alterado: Se objetiva alguna anomalía en la escala o prueba, pero en todo caso de menos de un 4% de deficiencia estructural o funcional de lo considerado normal para el órgano o sistema objeto de estudio. Esta situación cursa habitualmente de manera asintomática.
‒ Leve: Es aquella alteración de la prueba o escala que objetiva anomalías de entre un 5% y un 24% de deficiencia estructural o funcional y/o confirman una condición de salud leve del órgano o sistema estudiado.
‒ Moderada es aquella alteración de la prueba o escala que objetiva anomalías de entre un 25% y un 49% de deficiencia estructural o funcional y/o confirman una condición de salud moderada del órgano o sistema estudiado.
‒ Grave es aquella alteración de la prueba o escala que objetiva anomalías en el estudio entre un 50% y un 95% de deficiencia estructural o funcional y/o confirma una condición de salud grave del órgano o sistema estudiado.
‒ Extrema Es aquella alteración de la prueba o escala que objetiva una deficiencia estructural o funcional, superior al 96% y/o confirma una condición de salud extrema del órgano o sistema estudiado.
4.2 Criterios generales de graduación de las deficiencias en relación al funcionamiento en las AVD y necesidad de asistencia de otra u otras personas.
4.2.1 Antecedentes funcionales (funcionamiento en AVD):
El Criterio evaluativo de «Antecedentes funcionales», también denominado como «historia funcional» (HF), introduce como criterio secundario de graduación de la deficiencia, en algunos capítulos, los hallazgos en el «funcionamiento en las AVD». Teniendo en cuenta, de forma más o menos simplificada, y en ocasiones mediante cuestionarios autoinformados, la repercusión que la deficiencia evaluada ejerce en la realización de una serie de actividades de manera independiente y autónoma o en caso de no ser así la necesidad de apoyos.
Las actividades de la vida diaria (AVD) se clasifican según los nueve grupos o «dominios» propuestos por la CIF, en:
1.º Aprendizaje y aplicación del conocimiento; 2.º Tareas y demandas generales; 3.º Comunicación; 4.º Movilidad; 5.º Autocuidado; 6.º Vida doméstica; 7.º interacciones y relaciones personales; 8.º Áreas principales de la vida (Educación / Trabajo / Economía); 9.º Vida comunitaria social y cívica.
Y se dividen de forma simplificada, siguiendo la metodología de las AMA a los efectos de este baremo de deficiencia (BDGP) y salvo que se especifique de otra manera, en dos grandes grupos:
a. Actividades de autocuidado: Según el dominio autocuidado de la CIF y son las siguientes: Lavarse; Cuidado de las partes del cuerpo; Higiene personal relacionada con los procesos de excreción; Vestirse; Comer, Beber; y Cuidado de la propia salud.
b. Otras actividades (actividades de otros dominios): En las cuales se incluyen cualquiera de las actividades pertenecientes a los otros ocho dominios propuestos por la CIF.
Así mismo se diferenciarán, también de forma simplificada y salvo que se especifique de otra manera, otros dos grandes grupos dentro de las tareas o acciones que requieran las actividades, según la dificultad en su realización:
a. Actividades o tareas sencillas: Aquellas que no requieren de importante carga, destreza o habilidad física o psíquica para su realización.
b. Actividades o tareas complejas: Aquellas que requieren de importante carga, destreza o habilidad física o psíquica para su realización.
El considerar estos hallazgos en la evaluación de la deficiencia supone una primera aproximación a la evaluación de la dificultad para realizar las AVD. Se tomarán como referencia las actividades «especificas» contempladas en los cuestionarios autoinformados o «escalas funcionales» que se proponen en algunos capítulos concretos. También podrán tomarse como referencia de una forma más «general» las actividades «habituales» en relación al ciclo vital consideradas en los baremos de los Anexos IV y V (BLA y BRP-QD) en los que se evalúan las actividades de forma pormenorizada y con mayor profundidad.
4.2.2 Necesidad de asistencia personal:
La necesidad de asistencia personal se tendrá en cuenta como criterio evaluativo en distintos capítulos y sistemas, fundamentalmente como hallazgo encuadrado en los intervalos de grado 3 y 4. Por «necesidad de asistencia personal», también denominada «nivel de apoyo» o de «independencia o autonomía para las AVD», se entenderán las ayudas o apoyos prestados por otra persona, imprescindibles para la correcta realización de las AVD habituales. Se tendrán en cuenta los apoyos o ayudas de carácter tanto físico como psicológico, como pueden ser: asesoramiento, orientación, supervisión, estímulo, incitación o apoyo verbal o gestual. Existe numerosa terminología y métodos de graduación de estos apoyos. Se tendrá en cuenta la frecuencia y la intensidad y se clasificará y graduará, salvo que se especifique de otra manera, utilizando la terminología de los baremos de referencia de este Anexo III (AMA, AAIDD y CIF), en cinco niveles de gravedad, con los siguientes criterios.
A. Frecuencia del apoyo.
Se tomará como referencia el apoyo o ayuda recibido en el último año, mes, semana y día:
‒ Insignificante (Mínimo): Si es necesario menos de una vez al mes.
‒ Periódico u Ocasional (Intermitente): Si es necesario al menos una vez al mes (para la AAIDD, intermitente supone la necesidad de apoyo esporádica o episódica que coinciden con transiciones del ciclo vital o situaciones puntuales de emergencia).
‒ Frecuente (Regular): Si es necesario al menos una vez a la semana.
‒ Constante (Continuo): Si es necesario al menos una vez al día.
‒ Permanente: Si es necesario a todas las horas.
B. Intensidad del apoyo.
‒ Mínimo: Orientar, estimular, asesorar o preparar las cosas sin ayuda física a la persona o supervisión mínima, sin estar presente en la realización de la actividad
‒ Supervisión: Vigilar, guiar, estimular o dirigir la correcta realización de la actividad estando presente, total o parcialmente, en la realización de la misma, dar ánimos, incitación, apoyo verbal o gestual para la correcta realización de la actividad.
‒ Físico Parcial (Limitado): Ayuda física en parte de la actividad: como maniobras guiadas en miembros u otra ayuda sin carga de peso o para tareas sencillas (para la AAIDD, limitado supone la necesidad de apoyo de forma regular durante un periodo de tiempo corto pero definido).
‒ Físico Intenso (Extenso, Considerable): Ayuda física con carga de peso con realización casi completa de la actividad por otros o para tareas complejas (para la AAIDD, extenso supone la necesidad de apoyo de forma regular o continua en algunos dominios y contextos).
‒ Físico Total o de Supervisión Generalizada (Generalizado, Permanente, Absoluto, Extremo, Sustitución Máxima): Ayuda completa con presencia de otra persona en toda la realización de la actividad (para la AAIDD, generalizado supone la necesidad de apoyo en todos los contextos, de forma constante o permanente y de alta intensidad).
C. Graduación de la asistencia personal.
Se realizará teniendo en cuenta las definiciones de las dos listas anteriores y si se ha realizado alguna prueba o escala específica, se tendrá en cuenta el % obtenido en la misma, encuadrada en los cinco niveles de la escala genérica de graduación de la CIF:
(0) Mínima (0%-4%). Siendo previsible encontrar situaciones de ayuda física o apoyos de supervisión mínimas o con frecuencias inferiores al mes.
(1) Leve (5%-24%). Siendo previsible encontrar situaciones de apoyos de supervisión o ayuda física parcial, con frecuencia: intermitentes
(2) Moderada (25%-49%). Siendo previsible encontrar situaciones de ayuda física parcial o apoyos de supervisión, con frecuencia: frecuentes; o ayuda física intensa con frecuencia: intermitente; o apoyo limitado.
(3) Grave (50%-95%). Siendo previsible encontrar situaciones de ayuda física Intensa o extensa, con frecuencia: frecuente o constante; o ayuda física parcial o apoyos de supervisión, con frecuencia: constantes.
(4) Total (96%-100%). Siendo previsible encontrar situaciones de ayuda física intensa o total, con frecuencia: constante o permanente, con realización completa de todas las actividades por otra persona; o apoyos de supervisión generalizada permanente, con presencia de otra persona en la realización completa de todas las actividades, todos los días.
5. Principios y reglas generales para calcular la puntuación del grado de deficiencia.
5.1 Intervalos de grados de deficiencia (IGD): El cálculo del grado de puntuación asignado a la deficiencia estará condicionado por tres criterios evaluativos de inclusión dentro de unos denominados «intervalos de grado de deficiencia» (en adelante IGD). Estos IGD en general son cinco y están numerados como 01234, cuya cifra numérica constituye el denominado «Valor de intervalo de grado de deficiencia» (VIGD). A su vez cada IGD puede subdividirse en un máximo de 5 nuevos valores descritos con las letras ABCDE (ver modelo genérico de evaluación de la deficiencia: Tabla 0.1) que van a conformar finalmente los valores del grado de puntuación de deficiencia. La elección de un determinado IGD se basa en criterios relacionados con los hallazgos asociados al diagnóstico (CIE-10) de las enfermedades, lesiones y trastornos que conforman la condición de salud de la persona a evaluar y, normalmente, son tres:
1. Hallazgos derivados de la historia clínica (HC) (anamnesis).
2. Hallazgos derivados de la exploración clínica (EC).
3. Hallazgos derivados de los resultados objetivos obtenidos en las «Pruebas complementarias especificas» (PC).
5.2 El Criterio Principal (CP) en que se basa la determinación del IGD puede variar de unos órganos o sistemas a otros, y coincide con uno de los tres anteriores y que, según la singularidad de los hallazgos derivados del mismo, incluirá a la misma en el valor central de puntuación de deficiencia de uno de los IGD con una puntuación variable, según lo propuesto en la tabla del capítulo correspondiente a la condición de salud evaluada.
5.3 Criterios secundarios de ajuste (CSA). Los otros dos criterios que no se consideren como criterio principal, se utilizarán como criterios secundarios «de ajuste» o «modificadores de grado» del criterio principal, según la metodología expuesta en el apartado 5.7.
5.4 Otros criterios secundarios: Si bien los tres criterios basados en el diagnóstico, la clínica y las pruebas objetivas (expuestos en apartado 5.1) van a condicionar normalmente tanto el criterio principal como los secundarios, los criterios de evaluación no son rígidos. En algunos órganos o sistemas pueden no adoptarse todos y en otros se pueden incorporar «otros Criterios secundarios» como son los «Antecedentes funcionales o Historia funcional» (HF) (autoinformada) (o funcionamiento en las AVD)1 basados en la repercusión sobre la realización de actividades de la vida diaria específicas para algunas deficiencias (miembro inferior, columna, dolor, trastornos mentales) y la «carga de cumplimiento del tratamiento» (CCT).
Podremos tener en cuenta, por tanto, además de los tres criterios expuestos en apartado 5.1, otros dos:
4. Hallazgos derivados de la historia funcional (autoinformada) (HF).
5. Hallazgos derivados de la carga de cumplimiento (o adherencia) de tratamiento (CCT)2.
1 Ocasionalmente en algunos capítulos se realizará una primera aproximación a la repercusión que la deficiencia tiene en el funcionamiento en las AVD, que posteriormente en la implementación del BLA se realizará de forma más pormenorizada;
2 La OMS define la Adherencia al tratamiento prolongado como «El grado en que el comportamiento de una persona ‒tomar medicamentos, seguir un régimen alimentario y ejecutar cambios en el modo de vida‒ se corresponde con las recomendaciones de un prestador de asistencia sanitaria.
5.5 Criterios de validez y realización de la historia funcional autoinformada: No podrán utilizarse como criterio principal. Su utilización como criterio secundario modificador de grado estará, a su vez, sujeta a su fiabilidad y a la no existencia de contradicciones con la información recogida en la anamnesis, la exploración clínica, las pruebas complementarias, ni con los resultados obtenidos en el BLA y el BRP-QD.
5.6 Frecuentemente, la evaluación de la Deficiencia Global de la Persona (DGP) responderá a la evaluación diferenciada del grado de deficiencia de más de un órgano o dominio. En estos casos se deberá determinar el «Grado de deficiencia parcial» (GDP) de cada una de las deficiencias del órgano o sistema evaluadas que se convertirá en grado de «Deficiencia total de la persona» (DTP), para posteriormente poder «combinarse» con el grado de otras deficiencias totales de la persona (DTP) evaluadas y obtener así el grado «final» de «Deficiencia global de la persona» (GDGP).
5.7 Cálculo del grado de deficiencia parcial (GDP) según la metodología general del «Grado de puntuación de la deficiencia dentro del intervalo de grado de deficiencia». Se realizará, siguiendo los siguientes pasos:
1.º Cálculo del intervalo de grado de deficiencia (IGD) según el criterio principal. Valor Inicial de Ajuste del grado de puntuación de Deficiencia (VIAD):
El criterio principal (CP), en cada deficiencia evaluada es aquel en función del cual se determina la inclusión en un IGD numerados del 0 al 4 (con un valor de intervalo de grado de deficiencia (VIGD) de 01234 respectivamente) según los hallazgos descritos en la tabla de evaluación correspondiente a la deficiencia de la condición de salud evaluada. Cada IGD a su vez, se subdivide habitualmente, en cinco valores intermedios variables según la deficiencia evaluada (ABCDE) denominados «Valores de puntuación del grado de deficiencia» proporcionales en orden creciente, entre un valor mínimo y uno máximo. De estos «valores intermedios» el valor de puntuación de deficiencia central (C) constituirá por defecto el valor inicial de ajuste del grado de puntuación de deficiencia (VIAD).
2.º Ajuste del grado de puntuación de deficiencia con «Criterios secundarios de ajuste» (CSA) o «Modificadores de grado» (MG). Ajuste neto de grado de deficiencia. Grado de puntuación de deficiencia ajustado. Grado de deficiencia parcial (GDP):
El IGD de CSA pueden coincidir o no, con el IGD del CP. En caso de coincidencia, el valor del VIAD representara el valor de puntuación del grado de deficiencia para esa condición de salud. En los casos de no coincidencia, se procederá al ajuste de grado de puntuación de la deficiencia, como se explica a continuación.
En función de estos CSA se puede modificar a la baja o al alza el valor del VIAD. Este ajuste de grado se limitará a los valores de puntuación de la deficiencia incluidos en el IGD asignado por el CP, no pudiendo cambiar de IGD.
Los CSA pueden variar en número según la deficiencia específica de cada órgano o sistema afectado. Si los CSA son dos o más, se establecen cinco valores de puntuación de la deficiencia dentro del IGD (ABCDE). Si solo hay solo uno, se establecen tres valores de puntuación de la deficiencia dentro del IGD (ABC).
2.1 Valor de ajuste neto de grado de deficiencia. Tendremos que calcular en primer lugar el valor del «ajuste neto de grado» mediante la siguiente fórmula:
Valor de ajuste neto de grado deficiencia = (VIGDCSAI ‒ VIADCP) + (VIGDCSA2 ‒ VIADCP)
En el cual, tanto al CP (VIADCP) como a cada uno de los CSA (VIGDCSA), se les asigna el valor del IGD (VIGD) en el que se encuentren: 01234.
Los valores máximos y mínimos de esta fórmula se asimilarán al ± 2.
2.2. Grado de puntuación de deficiencia ajustado. Una vez calculado el «valor de ajuste neto de grado» (± 012) tendremos que aplicarlo dentro de los valores asignados al grado de puntuación de deficiencia dentro del IGD (ABCDE) asignado por el CP.
| ≤ 2 | ‒1 | 0 | +1 | ≥ 2 |
| A | B | C (VIAD) | D | E |
2.3 Finalmente se añadirá el valor de la puntuación obtenida, si procede, por carga de cumplimiento del tratamiento (CCT).
2.4 Una vez realizado el ajuste de grado de puntuación de deficiencia con la metodología expuesta obtendremos el grado de deficiencia parcial (GDP) del órgano, dominio o capítulo.
5.8 Calculo del grado de deficiencia global de la persona (GDGP) dentro de la clase de gravedad global de la deficiencia.
Se podrán dar dos situaciones:
1. Deficiencia única. Si no existen otras deficiencias, bien sea en el mismo dominio, o en otros órganos, capítulos o dominios a evaluar, el grado de deficiencia parcial (GDP) del órgano dominio o capítulo, se convertirá en la deficiencia total de la persona (DTP) (directamente en unos casos, o mediante una tabla conversora especifica (vista, auditivo, EESS...) en otros) y constituirá el grado de deficiencia global de la persona (GDGP) que se encuadrará dentro de la clase de gravedad global de la deficiencia que le corresponda.
2. Más de una deficiencia. Pero frecuentemente en la evaluación del GDGP se da la coexistencia de más de una deficiencia. Las deficiencias claramente diferenciadas, pertenecientes al mismo o diferente órgano, capítulo o dominio, se puntúan obteniendo un GDP de manera independiente. Estos GDP del órgano, se convertirán también, como lo expuesto en el punto anterior, en DTP, para posteriormente «combinarse» con cada una de las DTP derivadas de las GDP evaluadas en los otros órganos dominio o capítulos. Obteniendo finalmente el grado de deficiencia global de la persona (GDGP) que se encuadrará dentro de la clase de gravedad global de la deficiencia que le corresponda.
5.9 Cuando sea preciso combinar los GDP en diferentes capítulos, órganos o sistemas para establecer bien sea, el porcentaje de Deficiencia Total del Dominio (DTD) o bien el porcentaje final del GDGP, se aplicará la «tabla de valores combinados «Apéndice A». Todos los GDP deben ser expresados usando un denominador común: el de DTP.
En algunos capítulos el valor de «deficiencia parcial» se expresa ya como de DTP y en otros hay que utilizar la tabla conversora a DTP específica correspondiente. El valor inicial de combinación será el de la deficiencia mayor evaluada, combinando dicho valor con la siguiente mayor, hasta combinar todas ellas. El valor resultante final de la deficiencia siempre será igual o inferior a la suma de todos los valores de los intervalos de gravedad de las deficiencias que se combinan, consideradas individualmente.
5.10 Si en el procedimiento de la evaluación de la deficiencia se señala más de una vía evaluativa para una patología concreta, el evaluador determinará cuál de ellas se ajusta mejor a la deficiencia que afecte a la persona a evaluar, utilizando la más adecuada en cada caso.
5.11 En las deficiencias en las que pueden encontrarse más de una vía evaluativa, bien sea en el mismo o en otros capítulos, habitualmente una de ellas responde a una forma más simplificada (por marcha, por uso de EESS, neoplasias, por alteración de la conciencia y alerta, etc.) Siendo la evaluación en las otras normalmente más pormenorizada. Esta última se realizará preferentemente cuando la deficiencia evaluada se considere como la deficiencia principal, existan dudas o contradicciones en las otras vías y/o requieran de exploraciones o pruebas especificas. En estos casos y para evitar duplicidades en la evaluación, la vía elegida será siempre alternativa a las otras, y sujeta en todo caso a las normas de carácter general para la evaluación de la deficiencia en cuestión.
5.12 Las pautas de evaluación se basan fundamentalmente en hechos objetivos, es decir, en los «signos» clínicos. Los «síntomas» (Ej.: fatiga, dificultad para concentrarse, dificultades para conciliar el sueño y debilidad), cuando no puedan acompañarse de «signos» clínicos objetivos u otros resultados o pruebas que indiquen alteraciones, no reciben, de manera general, puntuaciones de deficiencia independientes. No obstante, hay situaciones en que si es necesario tener en cuenta la información subjetiva, como el caso del dolor.
5.13 En los casos en los que como criterio evaluativo de la deficiencia se tome en consideración la repercusión de la deficiencia en la capacidad para la realización de las AVD, deberá objetivarse la misma mediante la aplicación del «Baremo de limitaciones en la actividad» (BLA). En los casos en los que la evaluación se realice en dos tiempos, bien sea porque existen varias deficiencias de órganos o sistemas o bien porque intervengan varios profesionales, se deberá, en un primer tiempo, individualizar el BLA desde la perspectiva concreta de la deficiencia evaluada, para en un segundo tiempo realizar el BLA desde una perspectiva global de la discapacidad en la que se recoja su interferencia con el resto de deficiencias.
5.14 Excepcionalmente, en aquellos casos en que, a criterio del evaluador, la metodología de la evaluación de la deficiencia propuesta por el del BDGP, no refleje de forma suficiente la magnitud del problema a evaluar, se podrá utilizar, justificándolo, otros instrumentos de reconocida utilidad, que tengan una correspondencia más cercana al dominio objeto de evaluación y que estén validados por asociaciones científicas reconocidas. En estos casos el resultado de la evaluación, se expresará según el calificador de problemas CIF de O a 100% y como mínimo en los cinco niveles de gravedad (01234)
5.15 Si la persona a evaluar utiliza normalmente una prótesis, órtesis u otro dispositivo de asistencia el evaluador debe realizar las pruebas y evaluar el sistema orgánico teniendo en cuenta el uso del producto de ayuda en cuestión.
5.16 Las deficiencias claramente diferenciadas, se evalúan de manera independiente y sus puntuaciones se combinan a posteriori, salvo en los casos en que los hallazgos de evaluación relacionados con la segunda deficiencia estén incluidos también en los hallazgos puntuados en la evaluación de la deficiencia primera (como puede ser la repercusión sobre las AVD, la disnea, la astenia, adelgazamiento, etc.) en cuyo caso no se puntúa.
5.17 La puntuación que se asigna a la deficiencia total de la persona (DTP) por la condición de salud evaluada (perdida de un ojo, trastorno de la conducta alimentaria, neoplasias, paraparesia, dolor, epilepsia....) incluye tanto la repercusión física como la psíquica sobre la «totalidad» de la persona, por lo que la afectación psíquica (o física) secundaria o reactiva a las mismas, normalmente, no debe puntuarse independientemente.
5.18 Se redondean todas las puntuaciones decimales de las deficiencias, tanto finales como intermedias, al número entero más próximo.
5.19 A la puntuación de la deficiencia se acompañará un informe completo, claro y preciso que la fundamente, ajustado a las pautas y tablas que se recogen en los correspondientes capítulos relacionados con la condición de salud de la persona evaluada.
6. Modelo de informe de síntesis de la evaluación de la deficiencia global de la persona.
Nombre del interesado: ................................................... Edad: ............ Sexo: V .... M ....
Número de identificación: ................ Fecha de la evaluación: ..............
Lugar donde se realiza la exploración: ........................................
A. Diagnóstico de las condiciones de salud que originan las deficiencias evaluadas (CIE-10):
|
1.ª |
2.ª |
3.ª |
4.ª |
5.ª |
6.ª |
B. Criterios de evaluación.
1. Historia Clínica (Anamnesis):
2. Exploración o hallazgos derivados de la exploración:
3. Pruebas clínicas o resultados de las pruebas objetivas:
4. Historia funcional: En referencia a lo informado por la persona evaluada (si se considera).
5. Puntuación de la Carga de Cumplimiento (adherencia) al Tratamiento (CCT): ............
C. Justificación de la puntuación de la deficiencia según el Baremo de Deficiencia Global de la Persona (BDGP).
Diagnóstico (CIE-10) Capitulo, Tabla, Intervalo de gravedad del factor principal y de los secundarios modificadores de grado, Valor Ajustado resultante de grado de deficiencia Parcial (GDP) considerando si procede la Carga de cumplimiento de tratamiento (CCT) y finalmente expresada como Deficiencia Total de la persona (DTP) para ese diagnóstico.
| Código CIE 10 | Capítulo Tabla |
Intervalo de grado diagnóstico (VIAD: Valor Inicial de Ajuste de la deficiencia) (Criterio Principal) |
Ajuste por criterios secundarios modificadores de grado (VIGD: Valor de Intervalo de Grado de la deficiencia de factor modificador) |
+ CCT = Valor de grado ajustado de Deficiencia (GDP) |
Deficiencia total persona (DTP) |
||||||||||
|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|
| 1.ª | C | T | 0 | 1 | 2 | 3 | 4 | VIGD | 0 | 1 | 2 | 3 | 4 | + CCT | |
| VIGD | 0 | 1 | 2 | 3 | 4 | ||||||||||
| VIGD | 0 | 1 | 2 | 3 | 4 | ||||||||||
| 2.ª | C | T | 0 | 1 | 2 | 3 | 4 | VIGD | 0 | 1 | 2 | 3 | 4 | + CCT | |
| VIGD | 0 | 1 | 2 | 3 | 4 | ||||||||||
| VIGD | 0 | 1 | 2 | 3 | 4 | ||||||||||
| 3.ª | C | T | 0 | 1 | 2 | 3 | 4 | VIGD | 0 | 1 | 2 | 3 | 4 | + CCT | |
| VIGD | 0 | 1 | 2 | 3 | 4 | ||||||||||
| VIGD | 0 | 1 | 2 | 3 | 4 | ||||||||||
| 4.ª | C | T | 0 | 1 | 2 | 3 | 4 | VIGD | 0 | 1 | 2 | 3 | 4 | + CCT | |
| VIGD | 0 | 1 | 2 | 3 | 4 | ||||||||||
| VIGD | 0 | 1 | 2 | 3 | 4 | ||||||||||
| 5.ª | C | T | 0 | 1 | 2 | 3 | 4 | VIGD | 0 | 1 | 2 | 3 | 4 | + CCT | |
| VIGD | 0 | 1 | 2 | 3 | 4 | ||||||||||
| VIGD | 0 | 1 | 2 | 3 | 4 | ||||||||||
| 6.ª | C | T | 0 | 1 | 2 | 3 | 4 | VIGD | 0 | 1 | 2 | 3 | 4 | + CCT | |
| VIGD | 0 | 1 | 2 | 3 | 4 | ||||||||||
| VIGD | 0 | 1 | 2 | 3 | 4 | ||||||||||
Deficiencia Global de la Persona (DGP) (combinación de n.º de DTP evaluadas): ....... %.
D. Interacción de la deficiencia con la limitación en la capacidad para realizar las actividades diarias habituales en relación a las deficiencias evaluadas (reflejado en el Baremo de evaluación las Limitaciones en la Actividad BLA):
E. Interacción de la deficiencia con el desempeño en la realización de las actividades diarias habituales en su entorno real, a cumplimentar a criterio del técnico evaluador (reflejado en el Baremo de evaluación de las Restricciones en la Participación-Cuestionario de Desempeño BRP-QD):
F. Discusión del cálculo de la deficiencia y de cualquier posible inconsistencia entre la anamnesis, la exploración, las pruebas y la historia funcional Así como en relación al ajuste de grado con las puntuaciones obtenidas en el BLA y en el BRP-QD para la obtención del grado final de discapacidad, a cumplimentar a criterio del técnico evaluador (GFD).
G. Recomendación: Otras pruebas diagnósticas de confirmación o consideraciones sobre la evolución clínica, posibilidades terapéuticas para el seguimiento y plazo de revisión.
H. Capacidad laboral: Restricciones y adaptaciones laborales: (si se precisa, revise las limitaciones en capacidades relacionadas con actividades laborales básicas en el BLA):
Evaluador: Nombre en letra de imprenta:
Firma:
Fecha:
7. Capítulos de funciones y estructuras corporales de los distintos organos y sistemas del BDGP.
Índice de capítulos:
Capítulos del BDGP.
Dominio 1. Funciones Mentales y estructuras del sistema nervioso.
Capítulo 1: Deficiencia Intelectual, trastornos del desarrollo psicológico y trastornos del comportamiento y las emociones de inicio en la infancia y adolescencia.
Capítulo 2: Otros trastornos mentales y del comportamiento.
Capítulo 3: Sistema nervioso
Dominio 2. Funciones sensoriales y dolor, estructuras del ojo, el oído y estructuras relacionadas.
Capítulo 4: Sistema visual.
Capítulo 5: Sistema auditivo, vestibular, nariz y garganta.
Capítulo 6: El dolor.
Dominio 3. Funciones y estructuras involucradas en el lenguaje, la voz y el habla.
Capítulo 7: El lenguaje, la voz y el habla.
Dominio 4. Funciones y estructuras de los sistemas cardiovascular, hematológico, inmunológico y respiratorio.
Capítulo 8: Sistema cardiovascular.
Capítulo 9: Sistema hematológico e inmunológico.
Capítulo 10: Sistema respiratorio.
Dominio 5. Funciones y estructuras de los sistemas digestivo, metabólico y endocrino.
Capítulo 11: Sistema digestivo.
Capítulo 12: Sistema metabólico y endocrino.
Capítulo 13: Neoplasias.
Dominio 6. Funciones y estructuras genitourinarias y reproductoras.
Capítulo 14: Sistema genitourinario.
Dominio 7. Funciones y estructuras neuromusculoesqueléticas y relacionadas con el movimiento.
Capítulo 15: Extremidades superiores.
Capítulo 16: Extremidades inferiores.
Capítulo 17: Columna y pelvis.
Dominio 8. Funciones y estructuras de la piel.
Capítulo 18: Piel y estructuras relacionadas.
Apéndices:
Apéndice A. Tabla de valores combinados.
Apéndice B. Carga de Cumplimiento de Tratamiento (CCT).
Apéndice C. Baremo y perfil de funcionamiento de las funciones y estructuras corporales / Deficiencia Global de la Persona (BDGP).
Capítulo 1
Deficiencia intelectual, trastornos del neurodesarrollo y trastornos del comportamiento y las emociones de inicio en la infancia y adolescencia
Siempre y cuando no haya tabla de clasificación específica los intervalos generales de gravedad de la deficiencia serán: 0 (0-4%), 1 (5-24%), 2 (25-49%), 3 (50-65%), y 4 (66%-85%), de aplicación conforme a lo dispuesto en la siguiente tabla de criterios:
1.1 Criterios generales para la evaluación de la deficiencia intelectual y de los trastornos del comportamiento.
Tabla 1.1 Criterios generales para la evaluación de la deficiencia intelectual y de los trastornos del comportamiento
|
Intervalo de gravedad de la deficiencia |
Intervalo 0 (nulo) |
Intervalo 1 (leve) |
Intervalo 2 (moderado) |
Intervalo 3 (grave) |
Intervalo 4 (muy grave o total) |
|---|---|---|---|---|---|
|
Graduación del % de gravedad |
0-4% 0-1-2-3-4 |
5%-24% 5-10-15-20-24 |
25%-49% 25-32-37-43-49 |
50%-65% 50-54-58-62-65 |
66%-85% 66-70-75-80-85 |
|
Criterio 1. Anamnesis. |
Sintomatología aislada, que no cumple criterios diagnósticos. |
Cumple criterios diagnósticos de Trastornos mentales y del Comportamiento. |
Cumple criterios diagnósticos de Trastornos mentales y del Comportamiento. |
Cumple criterios diagnósticos de Trastornos mentales y del Comportamiento. |
Cumple criterios diagnósticos de Trastornos mentales y del Comportamiento. |
|
Criterio 2. Exploración de la Deficiencia en Funciones Mentales Globales y Específicas. |
No Deficiencias Permanentes. | Deficiencia leve en las funciones Mentales. | Deficiencia moderada en las funciones Mentales. | Deficiencia grave en las funciones Mentales. |
Deficiencia Muy grave o Total en las funciones Mentales. |
|
Criterio 3E. Adaptación escolar. |
Sin necesidades de apoyo educativo. Sin dificultades en el establecimiento y mantenimiento de relaciones interpersonales con iguales. Adecuada participación social en el grupo de iguales y en la comunidad educativa. |
Necesidades intermitentes de apoyo en el desarrollo de aptitudes y conocimientos académicos. Requiere adaptaciones no significativas. Dificultades leves en el establecimiento y mantenimiento de relaciones interpersonales con iguales. Dificultades leves de interacción social que pueden afectar a la participación en que el grupo de iguales y la comunidad educativa. |
Necesidades de apoyo limitado en el aprendizaje en el desarrollo de aptitudes y conocimientos académicos. Requiere adaptaciones significativas ligeras. Dificultades moderadas en el establecimiento y mantenimiento de relaciones interpersonales con iguales. Dificultades moderadas de interacción social afectan a la participación en el grupo de iguales y la comunidad educativa. |
Necesidades de apoyo extenso en el en el desarrollo de aptitudes y conocimientos académicos. Requiere adaptaciones significativas moderadas o la adaptación completa del curriculum. Dificultades graves en el establecimiento y mantenimiento de relaciones interpersonales con iguales. Dificultades graves de interacción social que limitan la participación en el grupo de iguales y la comunidad educativa. |
Necesidades de apoyo generalizado en el en el desarrollo de aptitudes y conocimientos académicos. Requiere adaptaciones significativas globales o la adaptación completa del curriculum. Dificultades muy graves o totales en el establecimiento y mantenimiento de relaciones interpersonales con iguales. Dificultades muy graves de interacción social que limitan la participación en el grupo de iguales y la comunidad educativa. |
|
Criterio 3L. Adaptación laboral. |
Sin necesidades de apoyo para buscar, acceder o mantener un empleo o actividad productiva / laboral. Sin dificultades en el establecimiento y mantenimiento de interpersonales en el entorno laboral. Adecuado desempeño e inclusión social en el entorno productivo o laboral. |
Necesidades intermitentes de apoyo en la búsqueda, acceso o mantenimiento de un empleo o actividad productiva / laboral. Dificultades leves en el establecimiento y mantenimiento de relaciones interpersonales en el entorno laboral. Dificultades leves de desempeño y/o interacción social que pueden afectar a los resultados laborales y/o a la inclusión social en el entorno ocupacional, productivo o laboral. |
Necesidades de apoyo limitado en la búsqueda, acceso o mantenimiento de un empleo o actividad productiva / laboral. Dificultades moderadas en el establecimiento y mantenimiento de relaciones el entorno laboral. Dificultades moderadas de desempeño y/o interacción social que pueden afectar a los resultados laborales y/o a la inclusión social en el entorno ocupacional, productivo o laboral. |
Necesidades de apoyo extensas en la búsqueda, acceso o mantenimiento de un empleo o actividad productiva / laboral. Dificultades graves en el establecimiento y mantenimiento de relaciones interpersonales en el entorno laboral. Dificultades graves de desempeño y/o interacción social que pueden afectar a los resultados laborales y/o a la inclusión social en el entorno ocupacional, productivo o laboral. |
Necesidades de apoyo generalizadas en la búsqueda, acceso o mantenimiento de un empleo o actividad productiva / laboral. Dificultades graves o totales en el establecimiento y mantenimiento de relaciones interpersonales en el entorno laboral. Dificultades muy graves o totales de desempeño y/o interacción social que pueden afectar a los resultados ocupacionales o laborales y/o a la inclusión social en el entorno ocupacional, productivo o laboral. |
|
Criterio 4. Limitación en las (habilidades adaptativas) Actividades de Vida Diaria (de acuerdo a lo esperado para su edad cronológica). |
No repercusión en habilidades adaptativas. | Leve limitación en habilidades adaptativas. | Limitación moderada en habilidades adaptativas. | Limitación Grave en habilidades adaptativas. | Limitación muy Grave en habilidades adaptativas. |
|
Criterio 5. Intensidad de Apoyos para realizar las AVD. |
Autonomía para autocuidado y en actividades de otros dominios. Sin apoyos. |
Autonomía para autocuidado y supervisión ocasional en actividades de otros dominios. Sin apoyos y/o intermitentes. |
Supervisión en alguna tarea aislada de autocuidado y en alguna tarea compleja en actividades de otros dominios. Apoyo intermitente y/o limitado. |
Supervisión para algunas actividades de autocuidado y/o ayuda física para algunas actividades de otros de otros dominios. Apoyo limitado y/o extenso. |
Ayuda física para la mayoría las actividades de autocuidado y de otros dominios. Apoyo extenso y/o generalizado. |
| Metodología. |
Observación, entrevista clínica y entrevistas a personas significativas. Estudio y valoración de informes de salud mental, educativos. Escalas especificas, etc. |
||||
1.2 Criterios generales de evaluación.
De acuerdo con las normas generales del «modelo de evaluación de la deficiencia» total de la persona, en dichas condiciones de salud, los criterios que definen la evaluación de las deficiencias asociada son los siguientes:
1. Anamnesis (Historia Clínica): Presencia de síntomas y signos constituyentes de los criterios diagnósticos establecidos en los sistemas de clasificación internacionalmente aceptados (CIE, DSM y otros).
2. Exploración clínica: Afectación de Funciones Mentales (CIF, Funciones corporales):
3. Estudios y pruebas clínicas complementarias:
4. Funcionamiento en actividades y participación (CIF: Actividades y Participación):
4.1 Capacidad para adaptarse satisfactoriamente al entorno familiar, escolar / laboral y social, y responder al mismo de manera adecuada para su edad (CIF, Actividades y Participación, capítulos 1, 2, 6, 7, 8 y 9).
4.2. Autonomía personal, evaluando la misma respecto a la edad cronológica y proceso evolutivo. (CIF, Actividades y Participación, capítulos 1, 3, 4, 5).
En este BDGP (Baremo de evaluación de la deficiencia global de la persona) se realizará una primera aproximación a la repercusión que la deficiencia o alteración de las funciones mentales tiene en la limitación para la actividad y la participación de la persona a evaluar. Una recogida más formal y exhaustiva se realizará, a través del BLA y e BRP, en los casos en los que el evaluador lo vea indicado y el contexto de la evaluación así lo permita.
El carácter definitivo o provisional de la evaluación se fundamentará en factores como: tiempo de evolución, aplicación de apoyos, tipologías de apoyo, medidas recuperadoras, cronificación, capacidades residuales, posibilidades de mejora, etc. Se procederá a solicitar todos los informes que se consideren necesarios para complementar esta información. Y la evaluación de la deficiencia ha de realizarse una vez agotadas las medidas terapéuticas y alcanzada la Máxima Mejoría Clínica (MMC) siendo necesario un periodo mínimo de tratamiento regular especializado. Como norma general queda establecido un periodo mínimo de dos años.
1.3 Metodología de inclusión en los intervalos de evaluación de la deficiencia.
1.3.1 Consideraciones previas.
Las pautas de evaluación de los hallazgos clínicos y en el funcionamiento en actividades y participación, en los distintos intervalos de gravedad de deficiencia (0, 1, 2, 3, 4) están especificadas en las tablas correspondientes de cada trastorno:
‒ De modo general, los hallazgos recogidos en cada uno de los intervalos de grado de deficiencia deben entenderse como pautas descriptivas y orientativas para realizar la evaluación.
‒ Para incluir a la persona en alguno de los intervalos que suponen un grado de deficiencia (0, 1, 2, 3, 4) tendrá que cumplir con los hallazgos clínicos descritos, en el intervalo de grado en cuestión, en los criterios: Anamnesis (Criterio 1) y/o Exploración de Funciones mentales globales y específicas (Criterio 2). Y tener al menos uno de los hallazgos en el funcionamiento en actividades y participación, de los descritos en cada uno del resto de los criterios: Adaptación escolar (Criterio 3E) o Adaptación laboral (Criterio 3L), según ciclo vital, y Actividades de vida diaria (Criterio 4) o Intensidad de apoyo (Criterio 5).
‒ En caso de existir más de una condición de salud o trastorno habrá que evaluar la deficiencia combinada resultante, teniendo en todo caso en cuenta el criterio de evaluación de la «deficiencia cerebral más grave» (capítulo 3.3).
1.3.2 Inclusión en un intervalo de grado de deficiencia y asignación de % de deficiencia.
La inclusión en un intervalo se consigue aplicando criterios cualitativos mediante descriptores de los hallazgos específicos para cada intervalo de gravedad, organizados por columnas y teniendo en cuenta aquello que por evidencia contrastada y consensuada resulta más frecuente.
Los intervalos de grado de deficiencia (0, 1, 2, 3, 4) vienen delimitados por valores de %, y son distintos según la condición de salud o trastorno y, en algunos casos, edad. Salvo excepción, en cada intervalo de grado se establecen cinco posibles valores de % de deficiencia.
Para cada trastorno se determina el criterio principal (CP) de inclusión en un intervalo, y los criterios modificadores de grado (MG), teniendo en consideración que es el conjunto de criterios el que determinará tanto la inclusión en un intervalo de grado, como el valor de ajuste neto de grado a partir del valor inicial de ajuste de la deficiencia (VIAD) que por defecto se considerará el valor central del intervalo.
Entre los criterios para la evaluación, se tienen en cuenta:
a) El diagnóstico de la enfermedad, y su expresión sintomatológica, recogida en la historia clínica (HC).
b) La exploración clínica (EC) de los síntomas y signos de deficiencia en las funciones mentales.
c) Las posibilidades de inserción social, educativa-laboral.
d) La repercusión sobre el funcionamiento en las AVDs (HF).
e) Las pruebas psicométricas complementarias (PC), según escalas estandarizadas.
La inclusión en un Intervalo de grado de deficiencia debe cumplir los hallazgos clínicos de los criterios en a) y/o en b) constituyendo el criterio principal (CP) y al menos presentar alguno de los hallazgos en el funcionamiento en actividades y participación de las descritas en el c) y d), que constituirán los criterios secundarios de ajuste. El resultado de la aplicación de este procedimiento, constituye la metodología general de evaluación en este capítulo.
1.4 Criterios específicos para la evaluación en la infancia y la adolescencia.
La especificidad de estos criterios se fundamenta en las características diferenciales de la evaluación de los distintos trastornos, en la psicopatología infantil y adolescente.
La evaluación de la deficiencia permitirá establecer en primer lugar la inclusión en un intervalo de grado de deficiencia y concluirá en un ajuste de la puntuación, resultado del análisis de los hallazgos en la historia clínica, la exploración, los datos objetivos y la repercusión en el funcionamiento, obtenida mediante lectura de informes, entrevista clínica, observación y aplicación.
1.5 Discapacidad intelectual.
Según lo propuesto por la AAIDD (American Association on Intellectual and Developmental Disabilities), se adopta el término Discapacidad Intelectual (DI) que se define como: «Una discapacidad caracterizada por limitaciones significativas en el funcionamiento intelectual y en la conducta adaptativa que se manifiesta en habilidades adaptativas conceptuales, sociales, y prácticas».
La discapacidad Intelectual se origina durante el periodo de desarrollo.
En la evaluación de la discapacidad intelectual se siguen las siguientes orientaciones:
En este apartado se consideran los diagnósticos de:
– Capacidad intelectual límite.
– DI leve.
– DI moderada.
– DI grave.
– DI profunda.
En la evaluación de la discapacidad intelectual se siguen las siguientes orientaciones:
1. Uso del concepto y codificación de Retraso Madurativo / Retraso Global del Desarrollo
2. Personas que no solicitan el reconocimiento de su discapacidad hasta muchos años después de haber cumplido los 18 años.
3. Provisionalidad de las evaluaciones y previsión de revisiones. Se aplican los criterios establecidos en el Anexo I: apartado 0.6.4 Criterios específicos de evaluación en la infancia y adolescencia.
Tabla 1.2 Criterios para la puntuación de la deficiencia intelectual y/o retraso madurativo
|
Intervalo de gravedad de la deficiencia |
Intervalo 0 | Intervalo 1 | Intervalo 2 | Intervalo 3 | Intervalo 4 |
|---|---|---|---|---|---|
|
Graduación del % de la gravedad |
0 - 14% 0-4-8-12-14 |
15-29% 15-18-22-25-29 |
30-59% 30 37-45-52-59 |
60-74% 60-64-67-70-74 |
75-95% 75-78-80-82-84 Grave 85-88-90-92-95 Profunda |
| Indicadores (habilidades adaptativas y nivel de CI / CD): | |||||
| Diagnostico. | |||||
|
I. Normal baja. |
Capacidad intelectual límite. |
DI Ligera. |
DI moderada. |
DI Grave. DI Profunda. |
|
| Funcionamiento en actividades y participación (habilidades adaptativas): | |||||
|
No presenta dificultades significativas en ninguna de las áreas adaptativa, o supervisión mínima de forma ocasional en utilización de recursos comunitarios, trabajo o salud. |
Autonomía personal para el autocuidado. Capacidad para organizar su rutina diaria. Poca habilidad para establecer relaciones sociales. Mantiene relaciones de amistad. Respeta las normas sociales establecidas. Adaptación lenta a lugares ajenos a su entorno social. Independencia en la utilización de su tiempo libre. Necesidad de asesoramiento en áreas relacionadas con utilización de recursos comunitarios, vida doméstica, gestión y uso del dinero y patrimonio, habilidades académicas funcionales, en el trabajo y/o salud. Dificultad en autoprotección-autodefensa. |
Afectación en como mínimo dos o más de las siguientes áreas de manera significativa. Necesidad de supervisión indirecta en cuidado de uno mismo, higiene personal. Se desenvuelve por sí solo en lugares habituales de forma rutinaria. Necesidad de acompañamiento en desplazamientos no conocidos. Colabora en tareas del núcleo familiar. Apoyo directo en actividades complejas como planificación y organización de la vida doméstica. Necesidad de supervisión en interrelaciones complejas. Su núcleo de referencia social restringido a la familia, barrio o círculo laboral. Preferencia por relacionarse con personas de menor edad o adultos de referencia. Asesoramiento para realizar actividades no habituales. Asesoramiento en toma de decisiones relacionadas con uso de recursos comunitarios, salud / seguridad, gestión del dinero y patrimonio. Asesoramiento en la utilización de su tiempo libre. Dificultad para anticiparse a los peligros, no existiendo reacción adecuada ante los mismos. |
Afectación en como mínimo dos o más de las siguientes áreas de manera significativa. Necesidad de supervisión directa y acompañamiento en cuidado de uno mismo, higiene personal. Colabora en tareas muy sencillas de la casa. Dependiente de otra persona en las actividades complejas tales como planificación y organización de la vida domésticas. Necesidad de supervisión en interrelaciones familiares y/o complejas. Relación social con iguales en edad mental o adultos que le proporcionen seguridad. Sus relaciones interpersonales se limitan al ámbito familiar y ocupacional. Dificultad para entender normas sociales. Necesidad de acompañamiento en desplazamientos conocidos y desconocidos. Dependencia de otra persona en la toma de decisiones relacionadas con atención personal, desplazamientos, ocio, interacción, uso de recursos comunitarios, trabajo, salud / seguridad, gestión del dinero y patrimonio. Sin autonomía en la utilización de su tiempo libre. No existe anticipación ni sentido de peligro en situaciones no habituales. |
Afectación de todas las áreas. Persona dependiente en Actividades de autocuidado y la mayoría de las complejas. Dependencia en la toma de decisiones en todas las áreas. Grave: Dependencia en actividades de la vida diaria, aunque pueda realizar alguna de forma incompleta. Parcial control de esfínteres. Desplazamientos con fin utilitario en ambientes controlados. Reconoce a las personas habituales de su entorno y mantiene una interrelación básica. Dependencia de otra persona para la utilización de su tiempo. Profundo: Dependencia total en actividades de la vida diaria. Ausencia de control de esfínteres. Reconocimiento de los miembros de la familia muy habituales. Capacidad de interacción muy básica. |
|
| Pruebas psicométricas / escalas (Anexo A1): | |||||
| Cl / CD según escalas estandarizadas. |
> 80. |
80-70. |
69-51. |
50-35. |
34-21 o < 21. |
| Anamnesis: | |||||
|
Antecedentes Personales: Información prenatal, perinatal y postnatal. Desarrollo psicoafectivo y psicomotriz, desarrollo del lenguaje. Vinculación. Antecedentes Familiares. Resultado pruebas diagnósticas. |
Puede o no existir información significativa de interés. Desarrollo con evolución positiva y/o mínima repercusión en actividades cotidianas. |
Puede observarse en edades tempranas un ligero retraso en la actividad motriz. Pueden observarse retraso en la adquisición del lenguaje. |
Retraso evolutivo sensorio-motriz. Las etapas de la actividad motriz se han cubierto en edades tardías. Retraso en la adquisición y evolución del lenguaje. |
No llega a desarrollar plenamente las actividades motrices. Adquiere en edad tardía control postural adecuado. El habla aparece tardíamente y presenta abundantes trastornos. |
Grave: Adquiere la marcha. Sentido cenestésico poco evolucionado y equilibrio deficiente. El habla aparece tardíamente y presenta abundantes trastornos. Parcial control de esfínteres. Profundo: Puede llegar a adquirir la bipedestación o la marcha. Comunicación muy primaria (gestos, gritos, llantos, sonidos inarticulados). Ausencia de control de esfínteres. |
| Exploración de la deficiencia en las funciones mentales globales y específicas: | |||||
|
Funciones relacionadas con la conciencia, orientación, concepto de uno mismo, funciones psicomotoras. |
No presenta deficiencias en funciones mentales o si estas existen no interfieren de manera significativa. |
No existen deficiencias significativas a nivel psicomotriz. Torpeza en aquellas habilidades motrices que impliquen gran precisión. |
Poca precisión en las tareas que exigen destreza y coordinación. No logra una buena integración del esquema corporal. |
Poca destreza manual, necesitando ayuda para actividades que requieran movimientos finos. Adquiere conceptos espaciales, siendo éstos los referidos a cualidades del objeto, no a su integración. |
Grave: Manipula objetos cotidianos con carácter funcional. Profundo: Alcanza la aprehensión y manipulación burda de objetos. |
|
Funciones psicosociales globales, relacionadas con la predisposición y el funcionamiento intrapersonal. Funciones mentales del lenguaje. |
No presenta deficiencias o éstas no interfieren de manera significativa. |
En el lenguaje oral, tanto expresivo como comprensivo,presenta leve retraso a nivel sintáctico y semántico. Uso del lenguaje como instrumento práctico e inmediato. Utiliza un lenguaje muy usual con escaso grado de abstracción. |
Lenguaje funcional, con pobreza de vocabulario y nutrido de referencias cotidianas. Comprende órdenes complejas, dentro de su marco referencial. Puede presentar problemas del habla. |
Predominio de la acción sobre el lenguaje y el pensamiento. Comprensión de órdenes verbales sencillas. Reconocimiento de imágenes y objetos habituales. Lenguaje sembrado de errores semánticos y sintácticos. Vocabulario reducido y reiterativo. |
Grave: Comunicación a través de palabra frase, uniones de palabras sin estructura sintáctica, comprensiva sólo para sus habituales. Comprende y responde a órdenes imperativas que impliquen una o dos acciones. Profundo: Comprende órdenes sencillas cuando van acompañadas de gestualización. Dificultades para mantener el contacto visual. |
|
Funciones intelectuales, cognitivas básicas y superiores, funciones de pensamiento. Atención, memoria, cálculo. |
No presenta deficiencias que interfieran funcionalmente. |
Pensamiento lento y subordinado a la acción. Consigue con lentitud los procesos de aprendizaje sensorio-motriz, pre operacional, operacional concreto y puede esbozar aprendizajes formales. Atención dispersa y baja concentración y motivación en actividades de aprendizaje teórico. Dificultades funcionales en la utilización de técnicas instrumentales básicas. Dificultades en asumir responsabilidades y tomar la iniciativa en situaciones no habituales. |
Lentitud o precipitación tanto en el pensamiento como en la acción. Consigue o supera los procesos de aprendizaje sensorio-motriz y pre operacional, pudiendo alcanzar las primeras etapas del período operacional concreto. Déficit de atención y concentración que limita el aprendizaje. Lecto-escritura comprensiva limitada a niveles muy elementales. Adquisición de técnicas instrumentales. Ritmo inconstante en el aprendizaje. |
Supera el proceso de aprendizaje sensorio-motriz y alcanza tardíamente el período preoperacional. Aprendizaje de conceptos básicos elementales referidos a situaciones concretas (color, forma, tamaño). Consigue, mediante adiestramiento, centrar y mantener la atención en la adquisición de aprendizajes. |
Grave: Consigue o supera el período de aprendizaje sensorio-motriz. Se inicia con adiestramiento en adquisiciones básicas de tipo pre conceptual. Profundo: Las habilidades logradas son de tipo sensorio-motriz. |
|
Funciones emocionales. Funciones relacionadas con la energía y los impulsos. Funciones del sueño. Funciones relacionadas con el temperamento y la personalidad. |
No presenta deficiencia en estas funciones. |
Labilidad emocional. Fácilmente influenciable por el medio. Baja tolerancia a la frustración. Inseguridad ante la realización de actividades novedosas. Ocasional alteración de conducta. Requiere un discreto control. |
Inseguridad y falta de iniciativa en la realización de actividades. Actitudes de reiteración y obcecación en lo que supone dificultad. Expresa su frustración a través de conductas desadaptadas, generalmente verbales. Inestabilidad emocional. Sus demandas de atención y aprobación pueden ser elemento distorsionador en la familia. |
Solicita constantes demostraciones de atención y cariño. Afectividad ciclotímica y voluble. Los cambios en sus hábitos diarios pueden originar trastornos de adaptación. En ocasiones tiene conductas heteroagresivas y ocasionalmente autoagresivas. Conductas afectivas y sexuales desadaptadas, pudiendo coincidir con cambios biológicos en su desarrollo. |
Grave: Gran dependencia afectiva. Frecuentes manifestaciones de auto y heteroagresividad. Manifiesta conductas bruscas e impulsivas. Presenta estereotipias. Distanciamiento ocasional de la realidad. Graves problemas de conducta asociados. Presenta conductas de auto estimulación sexual. Profundo: Desconexión ambiental. Frecuentes conductas autolesivas y autoestimulatorias. Presenta estereotipias. |
| Funcionamiento en actividades y participación: | |||||
| Adaptación escolar. | Supera objetivos curriculares. |
Seguimiento educativo / adaptación no significativa o significativa en algunas actividades complejas. Tiene capacidad para acceder a los contenidos propios de la formación profesional. |
Centros ordinarios con apoyos educativos específicos. Adaptación curricular significativa. Adquiere habilidades manipulativas básicas en aulas de formación profesional adaptada. |
ACIs y/o modalidades educativas especificas. Se inicia en habilidades manipulativas básicas en aulas de aprendizaje de tareas. |
Modalidades educativas especificas. Grave: Iniciación en las actividades de pretaller de los centros con apoyo generalizado. Profundos: Iniciación en las actividades de pretaller de los centros con apoyo generalizado / centros asistenciales. |
| Adaptación laboral. | Empleo ordinario. |
Empleo ordinario con apoyo / Centro especial de empleo. Dificultades para acceder al mercado de trabajo competitivo y a puestos cualificados o realizar tareas que exijan programación y secuenciación. Bajo rendimiento en actividades laborales complejas. Aptitudes para trabajos de tipo manipulativo / mecánico propias de centros especiales de empleo. |
Centro especial de empleo / Centro ocupacional. Desarrollo de tareas manipulativas rutinarias. Ritmo inconstante en la ejecución de actividades. Necesidad de apoyo y supervisión en la organización y planificación de su tiempo libre Integración en empleos normalizados con adaptaciones o en centros especiales de empleo, enclaves laborales, empresas de inserción. En ocasiones, solo es posible la integración en centros ocupacionales ya que las áreas de funcionamiento (conductual y/o laboral) se encuentran gravemente afectadas. |
Centro ocupacional / Centro ocupacional con soporte auxiliar / Centro de atención Diurna. Ritmo lento y ejecución repetitiva de las tareas. |
Centro de Atención Diurna. Graves: Puede llegar a integrarse en actividades de pretalleres de los Centros ocupacionales o asistenciales (CAD). Requiere apoyo y acompañamiento del adulto en la ejecución de tareas sencillas. Realiza tareas de forma mecánica y durante breves períodos de tiempo. Profundos: Permanencia en Centros asistenciales o Centros ocupacionales con soporte auxiliar que pueda realizar función asimilable a Centros asistencial diurno. |
| Pruebas psicométricas / escalas (Anexo A1): | |||||
|
Comprobación de criterios diagnósticos. |
Se confirman, criterios diagnósticos de Capacidad Intelectual límite o Discapacidad Intelectual. | ||||
| Metodología. | Observación, entrevista clínica, entrevistas a personas significativas, aplicación de pruebas psicodiagnósticas estandarizadas, homologadas y reconocidas (Escalas de desarrollo, escalas de Inteligencia, escala de habilidades adaptativas y escalas de apoyo), valoración de los informes aportados y petición de informes específicos si se considera necesario. | ||||
| Recomendaciones: Recursos residenciales / vida comunitaria: | |||||
| No precisa. | No precisa o Vivienda Tutelada. |
Vivienda Tutelada - Centro. Residencial. |
Centro Residencial. | Centro Residencial. | |
| Intensidad de apoyos. | Sin apoyos. | Intermitente. |
Intermitente y/o Limitado. |
Limitado y/o extenso. | Extenso y/o generalizado. |
1.6. Trastornos del desarrollo psicológico.
Se establecen pautas específicas para los trastornos del habla y del lenguaje, del aprendizaje escolar, y para los trastornos generalizados del desarrollo. En cuanto al resto de trastornos, la evaluación se realizará según las consideraciones generales para la evaluación de los trastornos mentales y del comportamiento, y los intervalos de grado de deficiencia establecidas.
Tabla 1.3 Criterios para la puntuación de la deficiencia permanente vinculada a los trastornos específicos del desarrollo del aprendizaje
| Intervalo de gravedad de la deficiencia | Intervalo 0 | Intervalo 1 |
|---|---|---|
| Graduación del % de la gravedad |
0%-4% 0-1-2-3-4 |
5%-15% 5-8-10-12-15 |
| Anamnesis: | ||
|
No existe un diagnóstico psicopedagógico. No es necesario tratamiento, ni adaptaciones curriculares. |
Diagnóstico psicopedagógico. Necesidad de apoyo psicopedagógico y adaptaciones curriculares. |
|
| Exploración de de la deficiencia en las funciones mentales: | ||
| Funciones mentales específicas (orientación, funciones del lenguaje: lectura, escritura; relacionadas con el cálculo, atención, memoria, percepción, integración viso espacial, psicomotoras, cognitivas). | Puede presentar alteraciones en procesos de lectura, escritura y cálculo leves, que no implican medidas específicas de intervención. | Alteración en la adquisición de los procesos de lectura, escritura y cálculo significativa que implica medidas específicas a nivel escolar. |
| Funcionamiento en actividades y participación: | ||
| Adaptación escolar. | Escolarización Ordinaria. |
Escolarización Ordinaria. Puede requerir apoyo psicopedagógico / logopedia. |
| Adaptación laboral. | Empleo Ordinario. | Empleo Ordinario. |
|
Actividades de Vida Diaria (de acuerdo a lo esperado para su edad cronológica). |
Sin afectación. | Afectación No Significativa. |
| Intensidad de apoyos. | Sin apoyos. | Intermitente. |
| Pruebas psicométricas / escalas (Anexo A1): | ||
| Metodología. | Observación, entrevista clínica y entrevistas a personas significativas, aplicación de pruebas psicodiagnósticas y valoración de informes psicopedagógicos. | |
1.6.1 Trastornos generalizados del desarrollo. Trastornos del espectro del autismo (TGD/TGD/TEA).
Tabla 1.4 Criterios para la puntuación de la deficiencia permanente secundaria a trastorno generalizado del desarrollo
Menores de 6 años.
|
Intervalo de gravedad de la deficiencia |
Intervalo 0 | Intervalo 1 | Intervalo 2 | Intervalo 3 | Intervalo 4 | |
|---|---|---|---|---|---|---|
|
Graduación del % de la gravedad |
0-4% 0-1-2-3-4 |
5%-24% 5-10-15-20-24 |
25%-49% 25-31-37-43-49 |
50%-65% 50-54-58-62-65 |
66%- 85% 66-70-75 80-85 |
|
| Anamnesis: | ||||||
| Sintomatología aislada no significativa. | Necesidad de tratamiento especializado. |
Capaz de realizar algunas de las AVDs, con apoyos de acuerdo a lo esperado para la edad. Necesidad de atención educativa con apoyo, en centro ordinario. |
Necesidad de atención educativa con apoyo extenso, en centro específico. Dificultad grave para realizar las AVDs. |
|||
| Criterios Diagnósticos. |
Sin sintomatología específica de TGD/TGD/TEA. Rasgos TGD/TGD/TEA, que no supone deficiencia. |
Síntomas aislados de TGD/TGD/TEA, sin confirmación diagnóstica o que no implican un deterioro clínicamente significativo en aspectos del funcionamiento habitual (social, escolar...). |
Cumple criterios diagnósticos de TGD/TGD/TEA: – Deficiencias persistentes en la comunicación social y en la interacción social en diversos contextos; – Patrones restrictivos y repetitivos de comportamiento, intereses o actividades. – Los síntomas han de estar presentes en las primeras fases del período de desarrollo (pero pueden no manifestarse totalmente hasta que la demanda social supera las capacidades limitadas, o pueden estar enmascarados por estrategias aprendidas en fases posteriores de la vida). |
Cumple criterios diagnósticos de TGD/TGD/TEA: – Deficiencias persistentes en la comunicación social y en la interacción social en diversos contextos. – Patrones restrictivos y repetitivos de comportamiento, intereses o actividades. – Los síntomas han de estar presentes en las primeras fases del período de desarrollo (pero pueden no manifestarse totalmente hasta que la demanda social supera las capacidades limitadas, o pueden estar enmascarados por estrategias aprendidas en fases posteriores de la vida). – Los síntomas causan un deterioro clínicamente significativo en aspectos del funcionamiento habitual (social, escolar...). Se asocia a condiciones comórbidas (discapacidad intelectual, deterioro del lenguaje) que afectan de manera grave el funcionamiento personal. |
||
| Exploración de la deficiencia en las funciones mentales: | ||||||
|
Funciones mentales (evaluar movimientos, utilización de objetos o habla estereotipados y/o repetitivos). |
Desarrollo del lenguaje adecuado a edad y capacidad evolutiva. Adecuado desarrollo de habilidades sociales y de juego. Sin intereses o comportamientos restringidos o repetitivos. |
Alteraciones pragmáticas del Lenguaje leves. Capacidad de comunicación y/o interacción (luego, simbolización...) con el entorno levemente afectada. Inflexibilidad leve del comportamiento y/o pensamiento que no interfiere en el funcionamiento habitual. Hipo y/o hipersensibilidad de carácter leve. |
Alteraciones moderadas de la comunicación verbal y no verbal, y/o lenguaje alternativo de comunicación. Dificultades moderadas para iniciar y mantener interacciones sociales o respuestas atípicas a la apertura social de otras personas. Inflexibilidad moderada del comportamiento y/o pensamiento que dificulta la organización, planificación y ejecución de las actividades cotidianas. Hipo y/o hiper-sensibilidad de carácter moderado. Ocasionalmente conductas disruptivas. Puede existir angustia / sufrimiento ante situaciones nuevas o cambios en las rutinas establecidas. |
Alteraciones graves de la comunicación verbal y no verbal, y/o lenguaje alternativo de comunicación. Dificultades graves para iniciar y mantener interacciones sociales o respuestas atípicas a la apertura social de otras personas. Inflexibilidad grave del comportamiento y/o pensamiento que dificulta la organización, planificación y ejecución de las actividades cotidianas, así como el afrontamiento de los cambios. Ansiedad y/o dificultad para cambiar el foco de acción. Hipo y/o hiper-sensibilidad de carácter grave. Conductas disruptivas persistentes. Conductas auto y/o heteroagresivas. Patrón de sueño y alimentación alterados. |
||
| Funcionamiento en actividades y participación: | ||||||
| Adaptación escolar. |
Sin necesidades de apoyo educativo. Sin dificultades en el establecimiento y mantenimiento de relaciones interpersonales con iguales. Adecuada participación social en el grupo de iguales y en la comunidad educativa. |
Necesidades intermitentes de apoyo en el desarrollo de aptitudes y conocimientos académicos. Requiere adaptaciones no significativas. Dificultades leves en el establecimiento y mantenimiento de relaciones interpersonales con iguales. Dificultades leves de interacción social que pueden afectar a la participación en el grupo de iguales y la comunidad educativa. |
Necesidades de apoyo limitado en el aprendizaje en el desarrollo de aptitudes y conocimientos académicos. Requiere adaptaciones significativas ligeras. Dificultades moderadas en el establecimiento y mantenimiento de relaciones interpersonales con iguales. Dificultades moderadas de interacción social que afectan a la participación en el grupo de iguales y la comunidad educativa. |
Necesidades de apoyo extenso en el en el desarrollo de aptitudes y conocimientos académicos. Requiere adaptaciones significativas moderadas o la adaptación completa del curriculum. Dificultades graves en el establecimiento y mantenimiento de relaciones interpersonales con iguales. Dificultades graves de interacción social que limitan la participación en el grupo de iguales y la comunidad educativa. |
Necesidades de apoyo generalizado en el en el desarrollo de aptitudes y conocimientos académicos. Requiere adaptaciones significativas globales o o la adaptación completa del curriculum. Dificultades muy graves o totales en el establecimiento y mantenimiento de relaciones interpersonales con iguales. Dificultades muy graves de interacción social que limitan la participación en el grupo de iguales y la comunidad educativa. |
|
|
Actividades Vida Diaria autónoma (relación con el entorno y autocuidado). |
No repercusión en AVDs. Autonomía para autocuidado y actividades de otros dominios con respecto a edad cronológica. |
Leve limitación en AVDs. Autonomía para autocuidado y actividades de otros dominios con respecto a edad cronológica. |
Limitación moderada en AVDs. Supervisión y necesidad de apoyo en la planificación en alguna tarea aislada de autocuidado y de otros dominios con respecto a edad cronológica. |
Limitación Grave en AVDs. Supervisión y necesidad de apoyo en la planificación y leve apoyo en la ejecución física para algunas actividades de autocuidado y/o ayuda física para algunas actividades aisladas de otros dominios con respecto a edad cronológica. |
Limitación muy Grave en AVDs. Ayuda física para todas las actividades de autocuidado y de otros dominios, con respecto a la edad cronológica. |
|
| Intensidad de Apoyos / recursos. | Sin apoyos. | Intermitente. | Intermitente y/o limitado. | Limitado y/o extenso. | Extenso y/o generalizado. | |
| Pruebas psicométricas / escalas (Anexo A1): | ||||||
|
Metodología. |
Observación, entrevista clínica y entrevistas a personas significativas., tanto vinculadas al ámbito familiar como profesional o cualquier otro de interés. Estudio y valoración de informes de salud mental, educativos. Escalas específicas, etc. |
|||||
Tabla 1.5 Criterios para la puntuación de la deficiencia permanente secundaria a trastorno generalizado del desarrollo
7-15 años.
|
Intervalo de gravedad de la deficiencia |
Intervalo 0 | Intervalo 1 | Intervalo 2 | Intervalo 3 | Intervalo 4 |
|---|---|---|---|---|---|
|
Graduacion del % de la gravedad |
0-4% 0-1-2-3-4 |
5%-24% 5-10-15-20-24 |
25%-49% 25-31-37-43-49 |
50%-65% 50-54-58-61-65 |
66%- 85% 66-70-75 80-85 |
| Anamnesis: | |||||
|
Sin sintomatología específica de TGD/TGD/TEA. Rasgos TGD/TGD/TEA, que no supone deficiencia. |
Síntomas aislados de TGD/TGD/TEA, sin confirmación diagnóstica o que no implican un deterioro clínicamente significativo en aspectos del funcionamiento habitual (social, escolar...). |
Cumple criterios diagnósticos de TGD/TEA: – Deficiencias persistentes en la comunicación social y en la interacción social en diversos contextos; – Patrones restrictivos y repetitivos de comportamiento, Intereses o actividades. – Los síntomas han de estar presentes en las primeras fases del período de desarrollo (pero pueden no manifestarse totalmente hasta que la demanda social supera las capacidades limitadas, o pueden estar enmascarados por estrategias aprendidas en fases posteriores de la vida). – Los síntomas causan un deterioro clínicamente significativo en aspectos del funcionamiento habitual (social, escolar...). Las deficiencias en la comunicación social y la inflexibilidad causan problemas importantes en el funcionamiento personal, generando una interferencia significativa en uno o más contextos. Si se asocia a condiciones comórbidas (discapacidad intelectual, deterioro del lenguaje) éstas afectan de manera moderada el funcionamiento personal. |
Cumple criterios diagnósticos de TGD/TEA: – Deficiencias persistentes en la comunicación social y en la interacción social en diversos contextos; – Patrones restrictivos y repetitivos de comportamiento, intereses o actividades. – Los síntomas han de estar presentes en las primeras fases del período de desarrollo (pero pueden no manifestarse totalmente hasta que la demanda social supera las capacidades limitadas, o pueden estar enmascarados por estrategias aprendidas en fases posteriores de la vida). – Los síntomas causan un deterioro clínicamente significativo en aspectos del funcionamiento habitual (social, escolar...). Las deficiencias en la comunicación social y la inflexibilidad causan problemas graves en el funcionamiento personal, generando una interferencia notable en diversos contextos. Si se asocia a condiciones comórbidas (discapacidad intelectual, deterioro del lenguaje) éstas afectan de manera grave el funcionamiento personal. |
Cumple criterios diagnósticos de TGD/TEA: – Deficiencias persistentes en la comunicación social y en la interacción social en diversos contextos. – Patrones restrictivos y repetitivos de comportamiento, intereses o actividades. – Los síntomas han de estar presentes en las primeras fases del período de desarrollo (pero pueden no manifestarse totalmente hasta que la demanda social supera las capacidades limitadas, o pueden estar enmascarados por estrategias aprendidas en fases posteriores de la vida). – Los síntomas causan un deterioro clínicamente significativo en aspectos del funcionamiento habitual (social, escolar...). Las deficiencias en la comunicación social y la inflexibilidad causan problemas muy graves en el funcionamiento personal, generando una interferencia muy significativa en diversos contextos. Si se asocia a condiciones comórbidas (discapacidad intelectual, deterioro del lenguaje) éstas afectan de manera muy grave el funcionamiento personal. |
|
| Exploración de la deficiencia en las funciones mentales: | |||||
| Deficiencia en Funciones Mentales Globales y Específicas. | Sin intereses o comportamientos restringidos o repetitivos. |
Deficiencia leve en las funciones psicosociales. Globales. Alteraciones pragmáticas del lenguaje leves. Capacidad de comunicación y/o interacción (juego, simbolización...) con el entorno levemente afectada. Inflexibilidad leve del comportamiento y/o pensamiento que no interfiere en el funcionamiento habitual. Hipo y/o hipersensiblidad de carácter leve. |
Deficiencia moderada en las funciones psicosociales. Globales. Capacidad Comunicativa y relacional afectada. Alteraciones moderadas de la comunicación verbal y no verbal, con dificultades para mantener una conversación recíproca. Dificultades moderadas para iniciar y mantener interacciones sociales o respuestas atípicas a la apertura social de otras personas. Inflexibilidad moderada del comportamiento y/o pensamiento que dificulta la organización, planificación y ejecución de las actividades cotidianas. Hipo y/o hipersensibilidad de carácter moderado. Parcial conciencia y/o reacción ante el peligro. Capacidad de interacción con el entorno limitada que condiciona su autonomía. Ocasionalmente conductas disruptivas. Puede existir angustia / sufrimiento ante situaciones nuevas o cambios en las rutinas establecidas. |
Deficiencia grave en las funciones psicosociales. Globales. Alteraciones graves de la comunicación verbal y no verbal, con incapacidad para mantener una conversación recíproca. Escaso lenguaje funcional y/o uso de sistema alternativo de comunicación. Dificultades graves para iniciar y mantener interacciones sociales o respuestas atípicas a la apertura social de otras personas. Inflexibilidad grave del comportamiento y/o pensamiento que dificulta la organización, planificación y ejecución de las actividades cotidianas, así como el afrontamiento de los cambios. Ansiedad y/o dificultad grave para cambiar el foco de acción, afrontar situaciones nuevas o cambios en las rutinas establecidas. Escasa conciencia de peligro. Hipo y/o hipersensibilidad de carácter grave. Estereotipias importantes que dificultan funcionalidad. Conductas disruptivas persistentes. Conductas auto y/o heteroagresivas Patrón de sueño y alimentación alterados. |
Deficiencia muy grave o total en las funciones psicosociales. Globales. Ausencia de lenguaje verbal o funcional. Afectación total de todas las funciones del lenguaje. Alteraciones muy graves o totales de la comunicación verbal y no verbal. Dificultades muy graves en la iniciación o mantenimiento de interacciones sociales y/o respuestas mínimas o muy atípicas a la apertura social de otras personas. Inflexibilidad muy grave del comportamiento y/o pensamiento. Extrema dificultad para hacer frente a los cambios. Ansiedad intensa y/o dificultad grave para cambiar el foco de acción, afrontar situaciones nuevas o cambios en las rutinas establecidas. Comportamientos repetitivos impulsivos, sin conciencia de peligro, que pueden resultar lesivos en relación a su persona o a los que le rodean, hecho que implica la necesidad de supervisión constante. Hipo y/o hipersensibilidad de carácter muy grave. Patrón de sueño y alimentación alterados. |
| Funcionamiento en actividades y participación: | |||||
| Adaptación escolar. |
Sin necesidad de apoyo educativo. Sin dificultades en el establecimiento y mantenimiento de relaciones interpersonales con iguales. Adecuada participación social en el grupo de iguales y en la comunidad educativa. |
Necesidades intermitentes de apoyo en el desarrollo de aptitudes y conocimientos académicos. Requiere adaptaciones no significativas. Dificultades leves en el establecimiento y mantenimiento de relaciones interpersonales con iguales. Dificultades leves de interacción social que pueden afectar a la participación en el grupo de iguales y la comunidad educativa. |
Necesidades de apoyo limitado en el aprendizaje en el desarrollo de aptitudes y conocimientos académicos. Requiere adaptaciones significativas ligeras. Dificultades moderadas en el establecimiento y mantenimiento de relaciones interpersonales con iguales. Dificultades moderadas de interacción social que pueden afectar a la participación en el grupo de iguales y la comunidad educativa. |
Necesidades de apoyo extenso en el desarrollo de aptitudes y conocimientos académicos. Requiere adaptaciones significativas moderadas o la adaptación completa del curriculum. Dificultades graves en el establecimiento y mantenimiento de relaciones interpersonales con iguales. Dificultades graves de interacción social que limitan la participación en el grupo de iguales y la comunidad educativa. |
Necesidades de apoyo generalizado en el desarrollo de aptitudes y conocimientos académicos. Requiere adaptaciones significativas globales o la adaptación completa del curriculum. Dificultades muy graves o totales en el mantenimiento de relaciones interpersonales con iguales. Dificultades muy graves de interacción social que limitan la participación en el grupo de iguales y la comunidad educativa. |
|
Actividades de Vida Diaria (de acuerdo a lo esperado para su edad cronológica). |
No repercusión en AVDs. Autonomía para autocuidado y en actividades de otros dominios. |
Leve limitación en AVDs. Autonomía para autocuidado y en actividades de otros dominios. |
Limitación moderada en AVDs. Supervisión en alguna actividad aislada de autocuidado y de otros dominios. |
Limitación grave en AVDs. Supervisión para algunas actividades de autocuidado y/o ayuda física para algunas actividades aisladas y de otros dominios. |
Limitación muy grave en AVDs. Ayuda física para todas las actividades de autocuidado y de otros dominios. |
| Intensidad de Apoyos. | Sin apoyos. | Intermitente. |
Intermitente y/o limitado. |
Limitado y/o extenso. | Extenso y/o generalizado. |
| Pruebas psicométricas / Escalas (Anexo A1): | |||||
| Metodología |
Observación, entrevista clínica y entrevistas a personas significativas. Con los mismos criterios que en el resto de tramos de edad. Estudio y valoración de informes de salud mental, educativos. Escalas específicas, etc. |
||||
Tabla 1.6 Criterios para la puntuación de la deficiencia permanente secundaria a trastorno generalizado del desarrollo
Mayores de 16 años.
|
Intervalo de gravedad de la deficiencia |
Intervalo 0 | Intervalo 1 | Intervalo 2 | Intervalo 3 | Intervalo 4 |
|---|---|---|---|---|---|
|
Puntuación de deficiencia total (%) |
0-4% 0-1-2-3-4 |
5%-24% 5-10-15-20-24 |
25%-49% 25-31-37-43-49 |
50%-65% 50-54-58-61-65 |
66%- 85% 66-70-75 80-85 |
| Anamnesis: | |||||
|
Sin sintomatología específica de TGD/TGD/TEA. Rasgos TGD/TGD/TEA, que no supone deficiencia. |
Síntomas aislados de TGD/TGD/TEA, sin confirmación diagnóstica o que no implican un deterioro clínicamente significativo en aspectos del funcionamiento habitual (social, escolar...). |
Cumple criterios diagnósticos de TGD/TEA: – Deficiencias persistentes en la comunicación social y en la interacción social en diversos contextos. – Patrones restrictivos y repetitivos de comportamiento, intereses o actividades. – Los síntomas han de estar presentes en las primeras fases del período de desarrollo (pero pueden no manifestarse totalmente hasta que la demanda social supera las capacidades limitadas, o pueden estar enmascarados por estrategias aprendidas en fases posteriores de la vida). – Los síntomas causan un deterioro clínicamente significativo en aspectos del funcionamiento habitual (social, escolar...). Las deficiencias en la comunicación social y la inflexibilidad causan problemas importantes en el funcionamiento personal, generando una interferencia significativa en uno o más contextos. Si se asocia a condiciones comórbidas (discapacidad intelectual, deterioro del lenguaje) éstas afectan de manera moderada el funcionamiento personal. |
Cumple criterios diagnósticos de TGD/TGD/TEA: – Deficiencias persistentes en la comunicación social y en la interacción social en diversos contextos. – Patrones restrictivos y repetitivos de comportamiento, intereses o actividades. – Los síntomas han de estar presentes en las primeras fases del período de desarrollo (pero pueden no manifestarse totalmente hasta que la demanda social supera las capacidades limitadas, o pueden estar enmascarados por estrategias aprendidas en fases posteriores de la vida). – Los síntomas causan un deterioro clínicamente significativo en aspectos del funcionamiento habitual (social, escolar...). Las deficiencias en la comunicación social y la inflexibilidad causan problemas graves en el funcionamiento personal, generando una interferencia notable en diversos contextos. Si se asocia a condiciones comórbidas (discapacidad intelectual, deterioro del lenguaje) éstas afectan de manera grave el funcionamiento personal. |
Cumple criterios diagnósticos de TGD/TGD/TEA: – Deficiencias persistentes en la comunicación social y en la interacción social en diversos contextos. – Patrones restrictivos y repetitivos de comportamiento, intereses o actividades. – Los síntomas han de estar presentes en las primeras fases del período de desarrollo (pero pueden no manifestarse totalmente hasta que la demanda social supera las capacidades limitadas, o pueden estar enmascarados por estrategias aprendidas en fases posteriores de la vida). – Los síntomas causan un deterioro clínicamente significativo en aspectos del funcionamiento habitual (social, escolar...). Las deficiencias en la comunicación social y la inflexibilidad causan problemas muy graves en el funcionamiento personal, generando una interferencia muy significativa en diversos contextos. Si se asocia a condiciones comórbidas (discapacidad intelectual, deterioro del lenguaje) éstas afectan de manera muy grave el funcionamiento personal. |
|
| Exploración de la deficiencia en las funciones mentales: | |||||
| Deficiencia en Funciones Mentales Globales y Específicas. |
No Deficiencias Permanentes. No presenta alteraciones del lenguaje, la interacción, o estas son muy leves. Sin intereses o comportamientos restringidos o repetitivos. |
Deficiencia leve en las funciones psicosociales Globales Alteraciones pragmáticas del lenguaje leves. Capacidad de comunicación y/o interacción (juego, simbolización...) con el entorno afectada, que limita levemente su participación social. Inflexibilidad leve del comportamiento y/o pensamiento que no interfiere en el funcionamiento habitual. Hipo y/o hipersensibilidad de carácter leve. |
Deficiencia moderada en las funciones psicosociales globales. Alteraciones moderadas de la comunicación verbal y no verbal, con dificultades para mantener una conversación recíproca. Dificultades moderadas para iniciar y mantener interacciones sociales o respuestas atípicas a la apertura social de otras personas. Inflexibilidad moderada del comportamiento y/o pensamiento que dificulta la organización, planificación y ejecución de las actividades cotidianas. Hipo y/o hipersensibilidad de carácter moderado. Parcial conciencia y/o reacción ante el peligro. Capacidad de interacción con el entorno limitada que condiciona su autonomía. Ocasionalmente conductas disruptivas. Puede existir angustia / sufrimiento ante situaciones nuevas o cambios en las rutinas establecidas. |
Deficiencia grave en las funciones psicosociales globales. Alteraciones graves de la comunicación verbal y no verbal, con incapacidad para mantener una conversación recíproca. Escaso lenguaje funcional y/o uso de sistema alternativo de comunicación. Dificultades graves para iniciar y mantener interacciones sociales o respuestas atípicas a la apertura social de otras personas. Escasa conciencia de peligro. Estereotipias importantes que dificultan funcionalidad Inflexibilidad grave del comportamiento y/o pensamiento que dificulta la organización, planificación y ejecución de las actividades cotidianas, así como el afrontamiento de los cambios. Ansiedad y/o dificultad grave para cambiar el foco de acción, afrontar situaciones nuevas o cambios en las rutinas establecidas. Hipo y/o hipersensibilidad de carácter grave. Conductas disruptivas persistentes. Conductas auto y/o heteroagresivas. Patrón de sueño y alimentación alterados. |
Deficiencia muy grave en las funciones psicosociales globales. Ausencia de lenguaje verbal o funcional. Alteraciones muy graves o totales de la comunicación verbal y no verbal. Dificultades muy graves en la iniciación o mantenimiento de interacciones sociales y/o respuestas mínimas o muy atípicas a la apertura social de otras personas. Inflexibilidad muy grave del comportamiento y/o pensamiento. Extrema dificultad para hacer frente a los cambios. Ansiedad intensa y/o dificultad grave para cambiar el foco de acción, afrontar situaciones nuevas o cambios en las rutinas establecidas. Sin conciencia de peligro. Comportamientos que pueden resultar lesivos en relación a su persona o a los que le rodean, hecho que implica la necesidad de supervisión constante. Hipo y/o hiper-sensibilidad de carácter grave. Patrón de sueño y alimentación alterados. |
| Funcionamiento en actividades y participación: | |||||
| Adaptación escolar. |
Sin necesidades de apoyo educativo. Sin dificultades en el establecimiento y mantenimiento de relaciones interpersonales con iguales. Adecuada participación social en el grupo de iguales y en la comunidad educativa. |
Necesidades intermitentes de apoyo en el desarrollo de aptitudes y conocimientos académicos. Requiere adaptaciones no significativas. Dificultades leves en el establecimiento y mantenimiento de relaciones interpersonales con iguales. Dificultades leves de interacción social que pueden afectar a la participación en el grupo de iguales y la comunidad educativa. |
Necesidades de apoyo limitado en el aprendizaje en el desarrollo de aptitudes y conocimientos académicos. Requiere adaptaciones significativas ligeras. Dificultades moderadas en el establecimiento y mantenimiento de relaciones interpersonales con iguales. Dificultades moderadas de interacción social que afectan a la participación en el grupo de iguales y la comunidad educativa. |
Necesidades de apoyo extenso en el en el desarrollo de aptitudes y conocimientos académicos. Requiere adaptaciones significativas moderadas o la adaptación completa del curriculum. Dificultades graves en el establecimiento y mantenimiento de relaciones interpersonales con iguales. Dificultades graves de interacción social que limitan la participación en el grupo de iguales y la comunidad educativa. |
Necesidades de apoyo generalizado en el en el desarrollo de aptitudes y conocimientos académicos. Requiere adaptaciones significativas globales o la adaptación completa del curriculum. Dificultades muy graves o totales en el establecimiento y mantenimiento de relaciones interpersonales con iguales. Dificultades muy graves de interacción social que limitan la participación en el grupo de iguales y la comunidad educativa. |
| Adaptación laboral. |
Sin necesidades de apoyo para buscar, acceder o mantener un empleo o actividad productiva / laboral. Sin dificultades en el establecimiento y mantenimiento de relaciones interpersonales en el entorno laboral. Adecuado desempeño e inclusión social en el entorno productivo o laboral. Empleo ordinario. |
Necesidades intermitentes de apoyo en la búsqueda, acceso o mantenimiento de un empleo o actividad productiva / laboral. Dificultades leves en el establecimiento y mantenimiento de relaciones interpersonales en el entorno laboral. Dificultades leves de desempeño y/o interacción social que pueden afectar a los resultados laborales y/o a la inclusión social en el entorno ocupacional, productivo o laboral. Empleo ordinario con incidencias (bajas laborales...). |
Necesidades de apoyo limitado en la búsqueda, acceso o mantenimiento de un empleo o actividad productiva / laboral. Dificultades moderadas en el establecimiento y mantenimiento de relaciones interpersonales en el entorno laboral. Dificultades moderadas de desempeño y/o interacción social que pueden afectar a los resultados laborales y/o a la inclusión social en el entorno ocupacional, productivo o laboral. Empleo ordinario con apoyos / Centros especiales de empleo. |
Necesidades de apoyo extensas en la búsqueda, acceso o mantenimiento de un empleo o actividad productiva / laboral. Dificultades graves en el establecimiento y mantenimiento de relaciones interpersonales en el entorno laboral. Dificultades graves de desempeño y/o interacción social que pueden afectar a los resultados laborales y/o a la inclusión social en el entorno ocupacional, productivo o laboral. Centro especial de empleo, bajo rendimiento / Centro ocupacionaI. |
Necesidades de apoyo generalizadas en la búsqueda, acceso o mantenimiento de un empleo o actividad productiva / laboral. Dificultades leves en el establecimiento y mantenimiento de relaciones interpersonales en el entorno laboral. Dificultades muy graves o totales de desempeño y/o interacción social que pueden afectar a los resultados ocupacionales o laborales y/o a la inclusión social en el entorno ocupacional, productivo o laboral. Centro ocupacional Centros de atención diurna. |
|
Actividades de Vida Diaria (de acuerdo a lo esperado para su edad cronológica). |
No repercusión en AVDs. Autonomía para autocuidado y otros dominios. |
Leve limitación en AVDs. Autonomía para autocuidado y otros dominios. |
Limitación moderada en AVDs. Supervisión en alguna tarea aislada de autocuidado y de otros dominios. |
Limitación grave en AVDs. Supervisión para algunas actividades de autocuidado y/o ayuda física o verbal para algunas actividades aisladas y de otros dominios (planificación, gestión y control de la actividad, etc.). |
Limitación muy grave en AVDs. Ayuda física y/o verbal para todas las actividades de autocuidado y de otros dominios (planificación, gestión y control de la actividad, etc.). |
| Intensidad de Apoyos. | Sin apoyos. | Intermitente. | Intermitente y/o limitado. | Limitado y/o extenso. |
Extenso y/o generalizado. |
| Pruebas psicométricas / Escalas (Anexo A1): | |||||
| Metodología. |
Observación, entrevista clínica y entrevistas a personas significativas., igual que en el resto de tramos de edad. Estudio y valoración de informes de salud mental, educativos. Escalas específicas, etc... |
||||
| Comorbilidad. | |||||
1.7 Trastornos del comportamiento y de las emociones.
Tabla 1.7 Criterios para la puntuación de la deficiencia permanente secundaria a trastornos del comportamiento y de las emociones de comienzo habitual en la infancia y adolescencia. Trastornos hipercinéticos
|
Intervalo de gravedad de la deficiencia |
Intervalo 0 | Intervalo 1 |
|---|---|---|
|
Graduación del % de la gravedad |
0-4% 0-1-2-3-4 |
5%-24% 5-10-15-20-24 |
| Anamnesis: | ||
|
Antecedentes Personales: Información prenatal, perinatal y postnatal. Desarrollo psicoafectivo y psicomotriz, desarrollo del lenguaje. Vinculación. Inicio, clínica, medidas terapéuticas aplicadas y frecuencia de las misma, evolución. Conciencia de enfermedad y adhesión al tratamiento. Resultado pruebas diagnósticas aplicadas. |
Sintomatología aislada que no supone limitación en la actividad y no es causante de discapacidad. No recibe ni ha recibido tratamiento o si lo recibe, no presenta dificultades. |
Se observa sintomatología. Cumple criterios de trastorno específico pero este interfiere levemente en área personal, escolar / laboral. Recibe tratamiento especializado y aun así persiste sintomatología en más de dos contextos ambientales. |
| Exploración de la deficiencia en las funciones mentales: | ||
|
Funciones globales y específicas. Funciones relacionadas con la energía y los impulsos. Funciones de la atención. Funciones de la memoria. |
No presenta deficiencias en las funciones mentales o si estas existen en alguna de ellas, no interfieren de manera significativa. |
Presenta deficiencias en las funciones mentales y en la interrelación, aunque no de manera significativa. Presenta síntomas de desatención y/o impulsividad / hiperactividad. |
| Funcionamiento en actividades y participación: | ||
| Adaptación escolar. |
Con el tratamiento, o sin él, el rendimiento escolar es similar o ligeramente inferior al esperable. Supera objetivos curriculares. |
El rendimiento escolar es inferior al esperable. Seguimiento educativo / adaptación no significativa o significativa en algunas materias instrumentales. |
| Adaptación laboral. | Empleo ordinario. | Empleo ordinario con algún apoyo. |
| Intensidad de Apoyos. | Sin apoyos. | Intermitente. |
| Afectación en AVDs y relación con el entorno. | No presenta dificultades significativas en ninguna de las áreas adaptativa. |
No presenta dificultades significativas en ninguna de las áreas adaptativa. Puede precisar cierta necesidad de supervisión en planificación y organización, mantenimiento y/o afrontamiento de tareas que requieran concentración y atención. La inquietud e hiperactividad puede comprometer levemente la interacción con el otro, sin causar aislamiento y/o rechazo del grupo de amigos / o iguales. |
| Pruebas psicométricas / escalas (Anexo A1): | ||
| Metodología. | Observación, entrevista clínica y opcionalmente, entrevistas a personas significativas, aplicación de pruebas psicodiagnósticas, valoración de los informes aportados y petición de informes específicos si se considera necesario. | |
1.8 Criterios para la puntuación de la deficiencia permanente secundaria a trastornos del comportamiento y de las emociones de comienzo habitual en la infancia y adolescencia. Trastornos disociales.
Tabla 1.8 Criterios para la puntuación de la deficiencia permanente secundaria a trastornos del comportamiento y de las emociones de comienzo habitual en la infancia y adolescencia. Trastornos disociales
|
Intervalo de gravedad de la deficiencia |
Intervalo 0 | Intervalo 1 | Intervalo 2 | |
|---|---|---|---|---|
|
Graduación del % de la gravedad |
0-4% 0-1-2-3-4 |
5%-24% 5-10-15-20-24 |
25%-33% 25-27-29-31-33 |
|
| Anamnesis: | ||||
|
Antecedentes Personales: Información prenatal, perinatal i postnatal. Desarrollo psicoafectivo y psicomotriz, desarrollo del lenguaje. Vinculación. Inicio, clínica, medidas terapéuticas aplicadas y frecuencia de las misma, evolución. Conciencia de enfermedad y adhesión al tratamiento. Resultado pruebas diagnósticas aplicadas. |
Sintomatología aislada no causante de discapacidad. No recibe ni ha recibido tratamiento. |
Se observa sintomatología. Cumple criterios de trastorno específico, no presenta un patrón persistente repetitivo de violación de los derechos básicos de los demás o de importantes normas sociales adecuadas y se excluyen otros factores culturales, del entorno u otras necesidades personales. Según especificaciones de gravedad diagnóstica, éstos son considerados leves. Interfieren levemente en área personal, escolar / laboral. Recibe tratamiento especializado al menos 2 años y aun así, persiste sintomatología leve. Existe una capacidad crítica para poder reconducir la situación, prevención de las mismas y capacidad para hacer una demanda de intervención terapéutica. |
Se observa sintomatología relevante, que se mantiene a pesar del tratamiento especializado, de al menos dos años de duración. Cumple criterios de trastorno específico por tanto es necesario el patrón persistente y repetitivo de violación de los derechos básicos de los demás o importantes normas sociales adecuadas a la edad del sujeto. Se confirma diagnóstico y se excluyen otros factores culturales, del entorno u otras necesidades personales. Según especificaciones de gravedad diagnóstica, éstos son considerados graves. Interfiere de manera significativa en área personal, escolar / laboral. Tratamiento especializado continuado ambulatorio, consecuente a las características psicopatológicas que puede requerir ingreso. Escasa empatía y poca preocupación por los sentimientos y bienestar de los otros. Escasa capacidad de autocrítica y poca adherencia al tratamiento y/o dificultad para hacer demanda de intervención terapéutica. |
|
|
Exploración de la deficiencia en las funciones mentales: |
||||
|
Funciones globales y específicas. Funciones relacionadas con la predisposición y el funcionamiento intrapersonal, el temperamento y la personalidad. Funciones relacionadas con la energía y los impulsos: Nivel de energía. Motivación. Apetito. Ansia (CRAVING) . Control de los impulsos. |
No presenta deficiencias en las funciones mentales o si estas existen en alguna de ellas, no interfieren de manera significativa. |
Presenta deficiencias en las funciones relacionadas con la interrelación, y el control de los impulsos aunque no de manera significativa. Dificultad empática. Problemas de comportamiento que causan leves dificultades a los demás que comprometen levemente su actividad social. |
Presenta deficiencias en las funciones relacionadas con la interrelación y el control de los impulsos que comprometen la integración social interfiriendo de manera significativa. Escasa empatía y poca preocupación por los sentimientos y bienestar de los otros. Goce / disfrute psicopatológico en relación al daño causado. Presenta emoción, comportamiento y calidad de la conducta de relación que causa daño en uno mismo y/o a su alrededor, de manera continuada Alta actividad, impulsividad. Comportamiento agresivo que causa daño físico o amenaza con él a otras personas / animales. Causa pérdidas o daños a la propiedad., fraudes o robos y violaciones graves de las normas. |
|
| Funcionamiento en actividades y participación: | ||||
| Adaptación escolar. | Supera objetivos curriculares. | Seguimiento educativo / adaptación no significativa o significativa en algunas actividades complejas. |
Centros ordinarios con apoyos educativos específicos. Adaptación curricular significativa. Centros educativos especializados. |
|
| Adaptación laboral. | Empleo ordinario. | Empleo ordinario. | Empleo ordinario con apoyo o centro especial de empleo. | |
| Afectación en AVDs y relación con el entorno. | No presenta dificultades significativas en ninguna de las áreas adaptativa. |
No presenta dificultades significativas en ninguna de las áreas adaptativa |
Presenta dificultades significativas en alguna de las áreas adaptativa. Deterioro en las relaciones interpersonales próximas, así como en su adaptación en el ámbito social. Necesidad de acompañamiento y/o supervisión en uso de normas / servicios comunitarios. |
|
| Intensidad de Apoyos. | Sin apoyos. | Intermitente. | Limitado. | |
| Pruebas psicométricas / escalas (Anexo A1): | ||||
| Metodología. | Observación, entrevista clínica y opcionalmente, entrevistas a personas significativas, aplicación de pruebas psicodiagnósticas, valoración de los informes aportados y petición de informes específicos si se considera necesario. | |||
1.9 Criterios para la puntuación de la deficiencia permanente secundaria a trastornos del comportamiento y de las emociones de comienzo habitual en la infancia y adolescencia.
Tabla 1.9 Criterios para la puntuación de la deficiencia permanente secundaria a trastornos del comportamiento y de las emociones de comienzo habitual en la infancia y adolescencia
|
Intervalo de gravedad de la deficiencia |
Intervalo 0 | Intervalo 1 | Intervalo 2 |
|---|---|---|---|
|
Graduación del % de la gravedad |
0-4% 0-1-2-3-4 |
5%-24% 5-10-15-20-24 |
25%-49% 25-31- 37-43-49 |
| Anamnesis: | |||
|
Antecedentes Personales: Información prenatal, perinatal i postnatal. Desarrollo psicoafectivo y psicomotriz, desarrollo del lenguaje. Vinculación. Inicio, clínica, medidas terapéuticas aplicadas y frecuencia de las misma, evolución. Resultado pruebas diagnósticas aplicadas. Conciencia de enfermedad y adherencia al tratamiento. |
Sintomatología aislada no causante de discapacidad. No recibe o ha recibido tratamiento y se ha conseguido remisión casi completa |
Cumple criterios de trastorno específico. Presencia de alteración de la comunicación social, ya sea en relación a mutismo selectivo, o uso de manera inadecuada. Desinhibición / retraimiento / relaciones de ambivalencia / mostrar indiferencia / rabia / vinculación no selectiva / excesivamente selectiva. Presencia de temores, preocupaciones. Presencia de tristeza, ansiedad, somatizaciones leves, poca energía con afectación en patrón de sueño, alimentación y juego / ocio. Puede presentar conductas autolesivas o heteroagresivas, reconducibles con soporte directo y a nivel verbal. Interferencia leve en área personal, familiar, escolar / laboral. Recibe tratamiento especializado ambulatorio y aun así persiste sintomatología. Manifiesta capacidad de autocrítica y voluntad de reconducir la situación. |
Cumple criterios de trastorno específico. Alteración de la interrelación que repercute en la capacidad de protegerse y/o provoca rechazo en el entorno. Desinhibición / retraimiento / relaciones de ambivalencia / mostrar indiferencia / rabia / vinculación no selectiva / excesivamente selectiva, que repercute moderada o gravemente en su capacidad de respuesta. Presencia de temores, preocupaciones intensas y persistentes. Presencia de tristeza, apatía, desesperanza, con afectación en patrón de sueño, alimentación (anorexia, bulimia) y juego / ocio que compromete su desarrollo personal global. Presenta somatizaciones moderadas / graves. Conductas autolesivas o heteroagresivas, difíciles de reconducir, con necesidad de una supervisión de mayor intensidad. Puede sufrir alteraciones sensoperceptivas. Interfieren en área personal, familiar, escolar / laboral puesto que causan afectación en el proceso de desarrollo psicoafectivo. Tratamiento especializado que puede requerir el ingreso en unidad psiquiátrica, aun así persiste sintomatología. Puede precisar tratamiento rehabilitador a posteriori. Existe poca capacidad autocrítica y voluntad de reconducir la situación. |
| Exploración de la deficiencia en las funciones mentales: | |||
|
Funciones globales y específicas. Funciones relacionadas con la predisposición y el funcionamiento intrapersonal. Funciones relacionadas con la energía y los impulsos. Funciones del sueño. Específicas: Atención, memoria. Funciones emocionales. Funciones de la percepción funciones del pensamiento. |
No presenta deficiencias en las funciones mentales o si estas existen en alguna de ellas, no interfieren de manera significativa. |
Presenta deficiencias que afectan la interrelación que comprometen levemente la integración social. Apatía, desmotivación, que condiciona su desarrollo y/o adquisición de aprendizajes. Alteración en adecuación y regulación de las emociones. Capacidad de expresarlas pero estas se encuentran alteradas. Inestabilidad emocional que puede causar crisis en situaciones estresoras, aunque estas pueden reconducirse con cierto soporte. Dificultad en control de pensamiento, en forma de rumiaciones episódicas. Puede verse afectada levemente la capacidad de ejecución y planificación de tareas así como la toma de decisiones en diferentes ámbitos. |
Se compromete gravemente su interrelación con el otro y su adaptación en ámbito social y relaciones interpersonales próximas. Apatía, desmotivación, que condiciona su desarrollo y/o adquisición de aprendizajes, que condiciona y compromete su desarrollo psicoafectivo. Alteración en adecuación y regulación de las emociones. Inestabilidad emocional grave y persistentes difíciles de reconducir, siendo necesario intervención especializada. Conducta auto y/o heteroagresivas. Alteración del pensamiento, con posible alteración en la sensopercepción. Afectada la capacidad de ejecución y planificación de tareas complejas así como la toma de decisiones en diferentes ámbitos. Necesidad de acompañamiento y/o supervisión en uso de normas / servicios comunitarios. |
| Funcionamiento en actividades y participación: | |||
| Adaptación escolar. | Supera objetivos curriculares. | Seguimiento educativo / adaptación no significativa o significativa en algunas actividades complejas. |
Centros ordinarios con apoyos educativos específicos. Adaptación curricular significativa. |
| Adaptación laboral. | Empleo ordinario. | Empleo ordinario. | Empleo ordinario con apoyo o Centro especial de empleo. |
| Afectación en AVDs y relación con el entorno. | No presenta dificultades significativas en ninguna de las áreas. |
Leve afectación de las AVDs. Afectada la capacidad de interrelación con el entorno familiar, social y/o laboral. |
Moderada afectación de las AVDs. Afectada la capacidad de interrelación con el entorno familiar, social y/o laboral. |
| Intensidad de apoyos. | Sin apoyos. | Intermitente. | Intermitente y/o limitado. |
| Pruebas psicométricas / escalas (Anexo A1): | |||
| Comprobación de criterios diagnósticos. | Se confirman criterios diagnósticos de trastornos del comportamiento y de las emociones de inicio en la infancia y la adolescencia. | ||
| Metodología. | Observación, entrevista clínica y opcionalmente, entrevistas a personas significativas, aplicación de pruebas psicodiagnósticas, valoración de los informes aportados y petición de informes específicos si se considera necesario. | ||
1.10 Criterios para la puntuación de la deficiencia permanente secundaria a trastornos del comportamiento y de las emociones de comienzo habitual en la infancia y adolescencia. Trastornos de tics.
Tabla 1.10 Criterios para la puntuación de la deficiencia permanente secundaria a trastornos del comportamiento y de las emociones de comienzo habitual en la infancia y adolescencia. Trastornos de tics
|
Intervalo de gravedad de la deficiencia |
Intervalo 0 | Intervalo 1 | Intervalo 2 | Intervalo 3 |
|---|---|---|---|---|
|
Graduación del % de la gravedad |
0-4% 0-1-2-3-4 |
5%-24% 5-10-15-20-24 |
25%-49% 25 -31- 37- 43- 49 |
50% -65% 50-54-58-62-65 |
| Anamnesis: | ||||
|
Antecedentes Personales: Información prenatal, perinatal i postnatal. Desarrollo psicoafectivo y psicomotriz, desarrollo del lenguaje. Vinculación. Inicio, clínica, medidas terapéuticas aplicadas y frecuencia de las misma, evolución. Conciencia de enfermedad y adhesión al tratamiento. Resultado pruebas diagnósticas aplicadas. |
Sintomatología aislada o presencia de Tics transitorios (no persiste más de 12 meses). |
Cumple criterios de trastorno especifico. Existe capacidad para controlar parte de la sintomatología (tics) durante cierto tiempo y esta interfiere levemente en área personal, relacional y escolar / laboral. Recibe tratamiento especializado y aun así persiste sintomatología leve. Presencia de Tics Simples (motores / fonatorios) y o complejos. Presencia de ecolalias. |
Cumple criterios de trastorno específico. Aún con intervención terapéutica y farmacológica adecuada, existe dificultad importante para poder controlar la sintomatología. Esta interfiere de manera significativa condicionando la esfera personal, relacional y escolar / laboral. Presencia intensa y frecuente de tics motores y fonatorios simples y complejos, éstos últimos pueden cursar con palabras o comportamientos socialmente inaceptables. Presencia de ecolalias, ecopraxias, coprolalias, copropraxias, intensas y frecuentes. Presencia de comportamiento obsesivo-compulsivo, asociados a la Tourette. |
Cumple criterios de trastorno específico. Aún con intervención terapéutica y farmacológica adecuada, interferencia constante e incapacidad para controlar la sintomatología. Esta interfiere de manera grave en la esfera personal, relacional y escolar / laboral. Presencia intensa y persistente de tics motores y fonatorios simples y complejos, éstos últimos pueden cursar con palabras o comportamientos socialmente inaceptables. Presencia de ecolalias, ecopraxias, coprolalias, copropraxias, intensas y persistentes. Trastorno obsesivo-compulsivo, asociados a la Tourette. |
| Exploración de la deficiencia en las funciones mentales: | ||||
|
Funciones globales y específicas. Funciones psicomotoras y emocionales. |
No presenta deficiencias en estas funciones mentales o si estas existen en alguna de ellas, no interfieren de manera significativa. | Presenta deficiencias en las funciones relacionadas con el control psicomotor, la calidad de la conducta y las emociones y excitación. |
Presenta deficiencias en las funciones relacionadas con el control psicomotor, excitación y alteración de la calidad de la conducta que comprometen la integración social interfiriendo de manera significativa. Necesidad de acompañamiento intermitente y episódico en el uso de servicios comunitarios, debido a la interferencia de la sintomatología. |
Presenta deficiencias en las funciones relacionadas con el control psicomotor, excitación y alteración de la calidad de la conducta que compromete la integración social interfiriendo de manera grave. Necesidad de acompañamiento en el uso de servicios comunitarios, debido a interferencia de la sintomatología. |
| Funcionamiento en actividades y participación: | ||||
| Adaptación escolar. | Supera objetivos curriculares. | Seguimiento educativo / adaptación no significativa o significativa en algunas actividades complejas. |
Centros ordinarios con apoyos educativos específicos. Adaptaciones escolares de acceso. |
Adaptación curricular significativa. |
| Adaptación laboral. | Empleo ordinario. | Empleo ordinario. | Empleo ordinario con apoyo o centro especial de empleo. | Difícil ubicación en recursos de integración laboral. |
| Afectación en AVDs y relación con el entorno. |
Sin Limitación en AVDs. No presenta dificultades significativas en ninguna de las áreas adaptativa. |
Limitación Leve. Presenta dificultades leves en alguna de las áreas adaptativas. (Interrelación). |
Limitación moderada. Presencia de dificultades moderadas en organización de funciones psicomotoras que interfieren en la ejecución de AVDs. (Ocio, vida comunitaria...). Afectada la capacidad de interrelación con el entorno familiar, social y/o laboral, de manera significativa. |
Limitación Grave. Presencia de dificultades graves en organización de funciones psicomotoras que interfieren en la ejecución de AVDs. (Restricción grave de la vida social.) Afectación Grave de la capacidad de interrelación con el entorno familiar, social y/o laboral. |
| Intensidad de apoyos. | Sin apoyos. | Intermitente. | Intermitente y/o limitado. | Limitado y/o extenso. |
| Pruebas psicométricas / escalas (Anexo A1): | ||||
| Comprobación de criterios diagnósticos. | Se confirman criterios diagnósticos de trastornos del comportamiento y de las emociones de inicio en la infancia y la adolescencia. | |||
| Metodología. | Observación, entrevista clínica y opcionalmente, entrevistas a personas significativas, aplicación de pruebas psicodiagnósticas, valoración de los informes aportados y petición de informes específicos si se considera necesario. | |||
Anexo III. Pruebas psicométricas / escalas.
En las tablas de criterios de evaluación de la deficiencia no se incluyen pruebas de exploración psicopatológica concreta, ya que quedarían excluidas otras, sin justificación clínica objetiva. Cada profesional, en función de variables como: edad y estado de la persona a valorar, grado de colaboración, tiempo, etc., determinará la conveniencia de su aplicación y elección de la más apropiada.
Capítulo 2
Otros trastornos mentales y del comportamiento
En este Capítulo, se dan las pautas para la evaluación de los Trastornos Mentales y del Comportamiento, identificados conforme a los criterios CIE10.
En cuanto a la metodología para la evaluación de las personas que presenten estos trastornos mentales, se tendrán en cuenta, además de las normas generales para la evaluación del funcionamiento y la discapacidad recogidas en el Anexo I y las normas para la evaluación de la deficiencia global de la persona recogidas en el Anexo III, las especificadas en la introducción del capítulo 1 del Anexo III.
El eje básico de la evaluación radica en el criterio de gravedad y el grado de repercusión en la capacidad de funcionamiento de la persona en todas las áreas de la vida.
El abordaje de la evaluación se fundamenta en una her ramienta básica: la entrevista clínica, mediante la cual se procede a:
‒ Elaboración de una completa anamnesis en base a la experiencias vividas (antecedentes personales y familiares, personalidad premórbida, inicio de la sintomatología, medidas terapéuticas, ingresos en los diferentes dispositivos de la red de salud mental, máxima mejoría clínica (MMC), frecuencia de crisis, estabilización en períodos intercríticos y experiencias vividas etc.).
‒ Exploración psicopatológica: (aspecto general, motricidad, actitud, lenguaje, curso / contenido del pensamiento, humor / afectividad, orientación temporoespacial, atención/concentración, conciencia de la enfermedad, juicio sobre la realidad, capacidad introspectiva).
‒ Funcionamiento en actividades y participación: Mediante el análisis de la experiencia en empleo y dificultades derivadas de la intensidad/persistencia de los síntomas respecto al rendimiento, relaciones socio-laborales, congruencia entre expectativas y posibilidades de adecuación a un perfil laboral.
‒ Descartar posible simulación o sobredemostración / magnificación de las limitaciones reales.
‒ Complementación y verificación de la información mediante entrevista con el familiar / acompañante.
Tabla 2.1 Criterios generales para la puntuación de la deficiencia de los trastornos mentales orgánicos
|
Interval de gravedad de la deficiencia |
Intervalo 0 | Intervalo 1 | Intervalo 2 | Intervalo 3 | Intervalo 4 |
|---|---|---|---|---|---|
|
Graduación del % de la gravedad |
0-4% 0-1-2-3-4 |
5%-24% 5-10-15-20-24 |
25%-59% 25-33-42-50-59 |
60%-74% 60-63 67-71-74 |
75%-95% 75-80-85-90-95 |
| Anamnesis: | |||||
| Presenta sintomatología aislada que no supone disminución alguna de su capacidad funcional. |
Cumple criterios diagnósticos. Mínima discrepancia entre la información que aporta el interesado y las personas de su entorno cercano. Los síntomas conductuales, de existir, no son significativos. Labilidad emocional, menor iniciativa. |
Cumple criterios diagnósticos. Discrepancia entre la información que aporta el interesado y las personas de su entorno cercano. Cambios emocionales y de la personalidad con algunos de los siguientes síntomas: Irritabilidad, ansiedad, depresión, obsesividad, labilidad emocional, pérdida de interés y motivación, impulsividad... En los casos de mayor afectación también puede constatarse alguno de los siguientes síntomas: Tendencia a la desinhibición. Puerilidad. Negligencia en el cuidado personal. Susceptibilidad, desconfianza. Retraimiento social. Afectación del juicio social. |
Cumple criterios diagnósticos. Graves alteraciones conductuales y/o afectivas con algunos de los siguientes síntomas: Aplanamiento afectivo, apatía y/o indiferencia. Ira inmotivada. Perseveraciones. Impulsividad. Síntomas psicóticos. Psicopatología grave en general. |
Cumple criterios diagnósticos. Alguno de los siguientes síntomas: Desconexión habitual. Escaso o nulo contacto con el entorno. Síntomas psicóticos que inciden en el comportamiento. Agitación. Conducta agresiva o violenta. Estado general de estupor. Alteración de la esfera institinto-afectiva. Ninguna o escasa evidencia de voluntariedad. Psicopatología muy grave en general. |
|
| Exploración de la deficiencia en las funciones mentales: | |||||
| Deficiencia en funciones mentales globales y especificas. |
Sin incidencia o incidencia mínima: Orientación completa en tiempo, espacio y persona. Fallos puntuales de memoria leves, benignos y ocasionales. Juicio conservado con autocrítica. Sin alteraciones en emoción y/o conducta. |
Sin incidencia en funciones mentales globales (conciencia, orientación, temperamento y personalidad, energía e impulsos, sueño). Incidencia leve en alguna de las siguientes funciones: Funciones de la orientación. Funciones de la memoria. Funciones de la atención. (Mantenimiento, cambios, división o compartición de la atención). Funciones del pensamiento. (Flujo, forma, contenido o control del pensamiento o procesamiento de la información). Funciones del lenguaje. (Dificultad para evocar palabras y/o disminución de la fluidez verbal). Funciones cognitivas superiores. Ligero enlentecimiento. Funciones de la percepción. (Integración de la información visual, táctil o auditiva con las actividades motoras. |
Presencia da algunas de las siguientes alteraciones: Fatigabilidad y distraibilidad. Deterioro de la memoria reciente. En los casos de mayor afectación deterioro leve de la memoria remota y dificultades en el recuerdo de su historia personal. Dificultades en las funciones de la atención (tareas complejas - tareas simples). Alteración de las funciones mentales del lenguaje (recepción, expresión,...). Puede presentar manifiesta lentitud y verborrea y dificultad para expresarse y estructurar el discurso de modo conciso y adecuado. Dificultades en funciones cognitivas superiores: abstracción, organización y planificación, juicio, resolución de problemas, manejo del tiempo, flexibilidad cognitiva. Marcada dificultad para aprendizajes (aprendizajes complejos, aprendizajes sencillos). Ligera desorientación temporal y espacial (en lugares no habituales). Afectación de las funciones del cálculo (cálculo complejo cálculo simple). |
Presencia de alguna de las siguientes alteraciones: Pérdida severa de memoria reciente. Retiene algún conocimiento de su vida pasada. Aprendizajes muy elementales, con escasa funcionalidad y poca o nula retención del material aprendido. A) Deficiencia moderada - grave de las funciones del lenguaje incluido el lenguaje escrito. B) Desorientación témporo - espacial. Solo orientado (total o parcialmente) en persona. C) Afectación moderada - grave de las funciones cognitivas superiores. |
Presencia de alguno de los siguientes síntomas: Desconexión habitual. Pérdida de memoria reciente y remota. Sin posibilidad de aprendizaje. En general, deficiencia grave de las funciones mentales globales y específicas. |
| Conciencia de enfermedad. | Quejas subjetivas y objetivas. | Conciencia parcial de enfermedad. | Conciencia parcial o escasa de los déficits y limitaciones. | Escasa o nula conciencia. | Nula conciencia. |
| Funcionamiento en actividades y participación: | |||||
| Actividades de Vida Diaria. |
No presenta dificultades. Total autonomía. |
Limitación leve en AVD. Total autonomía en actividades de autocuidado y necesidad de supervisión leve en tareas complejas de otro dominios. Puede haber dificultad en alguna tarea compleja con relación al nivel previo (menor participación social...). El impacto sobre la actividad diaria es leve y el individuo es capaz de compensar parcialmente su limitación con un esfuerzo adicional. |
Limitación moderada en AVD. Puede requerir supervisión y dirección parcial en actividades de autocuidado y supervisión entre leve y moderada en tareas complejas de otros dominios. |
Limitación grave en AVD. Necesidad de apoyo físico y/o supervisión en algunas actividades de autocuidado. Puede presentar incontinencia parcial. Extrema dificultad en Tareas Complejas. Gran déficit en la vida de relación. Incapaz de mantener conversación relevante. Dirección externa continuada. |
Limitación Muy Grave o Total en AVD. Total dependencia en Actividades de autocuidado y de otros dominios. Total dependencia para las Tareas Complejas y Escasa o nula capacidad comunicativa. |
| Adaptación laboral - académica. | No hay afectación. | Puede iniciar - mantener una actividad laboral normalizada o con leve disminución del rendimiento. |
Capacidad entre limitada (necesidad de supervisión) y nula para mantener actividad laboral-académica previa. En casos de menor afectación puede desempeñar otras actividades laborales que impliquen un menor nivel de responsabilidad y de concentración siempre que cuente con apoyos y adaptaciones significativas del puesto de trabajo. |
Incapaz para el desempeño de cualquier actividad productiva. Solo puede realizar tareas sencillas y rutinarias en centros especializados con función de mantenimiento. |
No existen posibilidades de realizar actividad laboral alguna, ni aún en ambientes o entornos muy controlados. |
| Intensidad de Apoyos / Recursos. | No precisa. | Puntual y limitado. | Programa rehabilitador en centro específico / Centro especial de empleo. | Centro de Día / Recurso residencial. | Recurso residencial. |
| Pruebas psicométricas / escalas (Anexo A2): | |||||
| Metodología. |
Observación, informes, entrevista clínica y entrevistas a personas significativas. Aplicación de pruebas psicodiagnósticas y neuropsicológicas. |
||||
Tabla 2.2 Criterios generales para la puntuación de la deficiencia por trastornos mentales y del comportamiento debidos al consumo de sustancias psicotropas
A efecto de la deficiencia asociada se tendrá en cuenta el síndrome de dependencia, que será evaluable solamente en los casos en los que el último período de dependencia tenga una duración de, por lo menos, dos años.
En el supuesto de que coexista deficiencia derivada del síndrome de dependencia con deficiencia resultante de daño cerebral secundario al uso de sustancias psicoactivas, se evaluará solo la deficiencia mayor.
| Intervalos de graduación de la deficiencia | Intervalo 0 | Intervalo 1 | Intervalo 2 |
|---|---|---|---|
| Graduación del % de la gravedad |
0-4% 0-1-2- 3-4 |
5%-14% 5-7-9-11-14 |
15%-30% 15-19-23-27-30 |
| Anamnesis: | |||
| Antecedentes personales, familiares personalidad premórbida, inicio, medidas terapéuticas ensayadas, ingresos, frecuencia de las crisis, evolución general del cuadro. |
Episodio único. Recuperación del estilo vital previo. |
Estar presentes el consumo de una sustancia o el deseo de consumirla. Evolución de hasta 10 años y/o menos de cuatro períodos de dependencia. La duración del último período de dependencia es hasta de dos años, incluyendo el período de remisión parcial. |
Estar presentes el consumo de una sustancia o el deseo de consumirla. Evolución de más de diez años y/o más de cuatro períodos de dependencia. La duración del último período de dependencia es de más de dos años, incluyendo período de remisión parcial. |
| Criterios diagnósticos. | Inicio agudo con remisión completa. | Cumple criterios diagnósticos. | Cumple criterios diagnósticos. |
| Sintomatología. |
Sintomatología mínima. Estabilidad psicopatológica. No ha precisado ingresos ni descompensaciones posteriores. |
Conciencia subjetiva de la compulsión al consumo de la sustancia cuando se intenta frenar o controlar el mismo. |
Pérdida del control en el uso de las sustancias. Aumento en la cantidad o frecuencia del consumo. Persistencia del uso a pesar de consecuencias dañinas. Abandono de responsabilidades laborales, familiares y sociales. Gran consumo de tiempo en la adquisición y el consumo de la sustancia. En ocasiones, dependencia fisiológica (síndrome de abstinencia). |
| Conciencia de enfermedad y adherencia al tratamiento. |
Adecuado insight. Seguimiento desde CSM. |
Conciencia de enfermedad. Irregular adherencia al dispositivo y al tratamiento. |
Parcial conciencia de enfermedad. Con ayuda terapéutica critica los episodios. Escasa o nula adherencia al dispositivo terapéutico y al tratamiento. |
| Exploración de la deficiencia en las funciones mentales: | |||
|
Globales: Funciones del sueño, energía e impulsos, temperamento y personalidad. Y específicas: Atención, memoria, psicomotoras, emocionales, sensoperceptivas, cognitivas superiores, con uno mismo y con el tiempo. |
Consciente. Atención centrada. Preservados: Planificación / organización cotidiana / Motivación / interacción social / Comunicación. Juicio de la realidad. Curso / contenido del pensamiento sin alteraciones. |
Disprosexia que impide mantener eficacia cognitiva en planificación / ejecución / memoria operativa. Disminución de la motivación. Lenguaje empobrecido y estereotipado. Presencia de alteraciones psicomotoras. Experiencias sensoriales anómalas. |
Hiporreactividad. Hipoprosexia. Alteraciones sensoperceptivas. Lenguaje empobrecido y estereotipado. Estupor / excitación / rigidez motriz. Vivencias de despersonalización. |
| Funcionamiento en actividades y participación: | |||
| Adaptación escolar y laboral. |
Formación reglada. Incorporación a empleo ordinario. |
Acceso a empleo ordinario pero necesita de alternativas formativas y de ocio por abandono del circuito reglado. |
Rendimiento irregular en CEE. / Imposibilidad de ajuste a perfil laboral con derivación a Centros Ocupacionales. Asistencia irregular a programas formativos / ocio. |
|
Actividades: Vida diaria autónoma (relación con el entorno y autocuidado). |
Sin limitación o limitación leve en las AVDs. | Limitación leve o moderada intermitente en AVDs. | Limitación moderada o grave intermitente en AVDs. |
| Intensidad de Apoyos / Recursos. | Sin apoyos. |
Supervisión / Incitación. Tratamiento ambulatorio / Psicofarmacológico. Dispositivos de Salud Mental según períodos de descompensación. Dispositivo de CTA de adicciones. |
Ayuda física, aplicación de medidas coercitivas, tratamientos e ingresos involuntarios (sufrimiento psíquico). Tratamiento ambulatorio / Psicofarmacológico. Dispositivos de Salud Mental según períodos de descompensación. Seguimiento en CTA de adicciones. |
| Metodología y pruebas complementarias: | |||
|
Observación, entrevista clínica, y opcionalmente, entrevista a personas significadas, aplicación de pruebas psicopedagógicas y escalas estandarizadas validadas. A efecto de la deficiencia asociada se tendrá en cuenta el síndrome de dependencia, que será evaluable solamente en los casos en los que el último período de dependencia tenga una duración de, por lo menos, dos años. En el supuesto de que coexista deficiencia derivada del síndrome de dependencia con deficiencia resultante de daño cerebral secundario al uso de sustancias psicoactivas, se evaluará solo la deficiencia mayor. |
|||
Tabla 2.3 Criterios generales para la puntuación de la deficiencia de la esquizofrenia y otros trastornos psicóticos no relacionados con el estado de ánimo
| Intervalos de graduación de la deficiencia | Intervalo 0 | Intervalo 1 | Intervalo 2 | Intervalo 3 | Intervalo 4 |
|---|---|---|---|---|---|
| Graduación del % de la gravedad |
0-4% 0-1-2- 3-4 |
5%-24% 5-10-15-20-24 |
25%-49% 25-31-37-43-49 |
50%-65% 50-54-58-62-65 |
66%- 85% 66-70-75-80-85 |
| Anamnesis: | |||||
| Antecedentes personales, familiares, personalidad premórbida, inicio, medidas terapéuticas ensayadas, ingresos, frecuencia de las crisis, evolución general del cuadro. |
Episodio único. Recuperación del estilo vital previo. |
Episodio/os con remisión cuasi completa. Mínima repercusión funcional. No consigue el funcionamiento premórbido. |
Inicio precoz (agudo / insidioso). Curso fluctuante con crisis agudas y recurrentes. Evolución desfavorable. |
Cronificación sin mejoría significativa. Múltiples ingresos. Evolución con deterioro cognitivo y psicosocial. |
Sintomatología alucinatorios y delirantes con repercusión conductual grave, que afecta a su funcionamiento global. Cuadro defectual instaurado e irreversible. Medidas terapéuticas agotadas. |
| Criterios diagnósticos. | Inicio agudo con remisión completa. | Cumple criterios diagnósticos. | Cumple criterios diagnósticos. | Cumple criterios diagnósticos. | Cumple criterios diagnósticos. |
| Sintomatología. |
Sintomatología mínima. Estabilidad psicopatológica. No ha precisado ingresos ni descompensaciones posteriores. |
Sintomatología activa fluctuante de poca intensidad. Ideación delirante poco estructurada. Leve suspicacia. Puntuales alteraciones sensoperceptivas. Ha precisado al menos un ingreso Psiquiátrico en Unidad de agudos. |
Puede presentar aspecto descuidado y abandono de ciertos hábitos. Desorganizado en fases de agudización. Persistencia del cuadro alucinatorio y delirio estructurado. Afectividad embotada. Comportamiento excéntrico. Lenguaje divagatorio / incoherente. Relaciones sociales restringidas. Tendente a ocio solitario. Disminución de la expresividad facial. |
Hábitos poco saludables e incitación externa para autocuidado. Déficits en atención / ritmo / ejecución de tareas. Incapacidad de afrontamiento cotidiano. Interferencias significativas de los síntomas psicóticos activos a pesar del tratamiento farmacológico. Riesgo de autolesiones / Heteroagresividad. Inhibición motriz. Rasgos defectuales: embotamiento, pasividad, falta de iniciativa, pobreza expresiva. Actitud evitativa / aislamiento social. Hipomimia facial. |
Desorientación E/T. Pobreza ideativa. Desinterés relacional. Desconexión del entorno. Hiporreactividad a estímulos. Hiperreactividad o alteración de la respuesta al estímulo, debido a clínica psicótica activa permanentemente. Nula participación en ocio / comunidad. Afectividad plana. |
| Conciencia de enfermedad y adherencia al tratamiento. |
Adecuado insight. Seguimiento desde CSM. |
Conciencia de enfermedad. Adherido al dispositivo terapéutico. |
Parcial conciencia de enfermedad. Con ayuda terapéutica crítica los episodios. Irregular adherencia al dispositivo y al tratamiento. Han precisado tratamiento farmacológico durante al menos un año. |
Incompleta conciencia de enfermedad. Abandono de los tratamientos. Escasa efectividad de las medidas terapéutico / rehabilitadoras. |
Nula conciencia de enfermedad. Tratamiento involuntario. Puede presentar la necesidad de una supervisión de mayor intensidad. |
| Exploración de la deficiencia en las funciones mentales: | |||||
|
Deficiencias en las funciones mentales globales: Funciones del sueño, energía e impulsos, temperamento y personalidad. Y específicas: Atención, memoria, psicomotoras, emocionales, sensoperceptivas, cognitivas superiores, con uno mismo y con el tiempo. |
Consciente. Atención centrada. Preservados: planificación / organización cotidiana / Motivación / interacción social / Comunicación. Juicio de la realidad. Curso / contenido del pensamiento sin alteraciones. |
Leve bradipsiquia en funciones cognitivas, mnésicas y ejecutivas sin repercusión funcional. Interferencias en la atención no significativas. Lenguaje con contenido comunicativo. Leve empobrecimiento en el plano sintáctico / léxico. |
Disprosexia que impide mantener eficacia cognitiva en planificación / ejecución / memoria operativa. Disminución de la motivación. Lenguaje empobrecido y estereotipado. Presencia de alteraciones psicomotoras. Experiencias sensoriales anómalas. Angustia psicótica. |
Hiporreactividad. Amplio tiempo en latencia de respuesta verbal / motriz. Hipoprosexia. Intensas y frecuentes alteraciones sensoperceptivas. Expresión verbal espontánea muy básica. Estupor / excitación / rigidez motriz. Vivencias de despersonalización. |
Afectación muy grave en todas las funciones superiores y ejecutivas así como en lenguaje y autodirección. Dependiente en autocuidado. Incapacidad en la toma de decisiones. |
| Funcionamiento en actividades y participación: | |||||
| Adaptación escolar y laboral. |
Formación reglada. Incorporación a empleo ordinario. |
Mantiene empleo con continuidad y algunas bajas ocasionales de corta duración. Leve repercusión en el área formativa. |
Acceso a empleo ordinario con apoyos y adaptado a sus necesidades, esfuerzo mental/estrés en grado elevado o en CEE. Alternativas formativas y de ocio por abandono del circuito reglado. |
Rendimiento irregular en CEE. / Imposibilidad de ajuste a perfil laboral con derivación a Centros Ocupacionales. Asistencia irregular a programas formativos / ocio. |
Probable inadecuación incluso al perfil ocupacional. |
|
Actividades: Vida autónoma (relación con el entorno y autocuidado). |
Sin limitación en AVDs. | Limitación leve en AVDs. | Limitación moderada en AVDs. | Limitación grave en AVDs. | Limitación muy grave en AVDs. |
| Intensidad de Apoyos / Recursos. | Sin apoyos. |
Sin apoyos / puede precisar apoyo muy ocasional. Tratamiento ambulatorio. |
Intermitente / limitado. Tratamiento ambulatorio / Psicofarmacológico. Dispositivos de Salud Mental según períodos de descompensación. |
Extenso entro de Rehabilitación Psicosocial. Hospital de Día. Ingreso en Unidades de media / larga estancia. Vivienda Tutelada. |
Extenso y/o generalizado. Estancia en Centros de Día / C. Residenciales específicos. |
| Pruebas psicométricas / escalas (Anexo A2): | |||||
| Metodología. | Observación, entrevista clínica y opcionalmente, entrevistas a personas significativas, aplicación de pruebas psicodiagnósticas y Escalas estandarizadas y validadas. | ||||
Tabla 2.4 Criterios generales para la puntuación de la deficiencia de los trastornos estado del ánimo
| Intervalos de gravedad de la deficiencia | Intervalo 0 | Intervalo 1 | Intervalo 2 | Intervalo 3 | Intervalo 4 | |
|---|---|---|---|---|---|---|
| Graduación del % de la gravedad |
0-4% 0-1-2-3-4 |
5%-24% 5-10-15-20-24 |
25%-49% 25-31-37-42-49 |
50%-65% 50-54-57-62-65 |
66%- 85% 66-70-75-80-85 |
|
| Anamnesis: | ||||||
| Antecedentes personales, familiares, personalidad premórbida, inicio, medidas terapéuticas ensayadas, ingresos, frecuencia de las crisis, evolución general del cuadro. |
Presenta sintomatología leve o fluctuante, bien controlada con la medicación o sin ella. Recuperación del estilo vital previo. |
Seguimiento ambulatorio especializado y/o en atención primaria de 2 años al menos. Presenta sintomatología de carácter leve y/o variable, ocasionalmente crisis de mayor intensidad. Puede haber precisado ingreso psiquiátrico puntual. No Consigue recuperación premórbida. |
Tratamiento ambulatorio especializado de 2 años al menos. Síntomas moderados persistentes y/o episodios graves. Crisis agudas recurrentes, que pueden haber requerido varios ingresos psiquiátricos. |
Tratamiento ambulatorio especializado de 2 años al menos. Síntomas graves habituales, con escasa eficacia de las medidas terapéuticas. Puede haber Ingresos psiquiátricos frecuentes, evolución desfavorable. |
Tratamiento ambulatorio especializado de 2 años al menos. Síntomas muy graves con intentos reiterados autolíticos. Hospitalizaciones psiquiátricas reiteradas en media y larga estancia. |
|
| Criterios diagnósticos. | No cumple criterio diagnóstico. |
Cumple criterios de cualquier trastorno del estado de ánimo. |
Cumple criterios de cualquier trastorno del estado de ánimo. |
Cumple criterios de cualquier trastorno del estado de ánimo. | Cumple criterios de cualquier trastorno del estado de ánimo. | |
| Sintomatología. |
Sintomatología mínima. Estabilidad psicopatológicaca No ha precisado ingresos ni descompensaciones posteriores. |
Sintomatología activa fluctuante. Con el tratamiento / apoyo especializado, mejoran las dificultades para afrontar acontecimientos no cotidianos, en los que puede aparecer sintomatología o exacerbar la ya existente. Rasgos disfuncionales de personalidad de base o presencia de déficits en Habilidades Sociales y de afrontamiento. Quejas subjetivas y/o rendimientos disminuidos en pruebas. |
Síntomas de moderada intensidad mantenidos en el tiempo, o episodios graves. Recaídas. Puede aparecer ideación. Autolítica. Desestabilización psicopatológica ante situaciones de estrés laboral y/o demandas del entorno que condicionan moderadamente su desenvolvimiento cotidiano. Más de un episodio con síntomas graves. Puede aparecer desesperanza grave o conductas maníacas / hipomaníacas episódicas. T Bipolar I con recaídas frecuentes. |
Depresión mayor de evolución crónica. T Bipolar I con recaídas frecuentes (+2 al año, o +5 en los últimos 3, + de 8 en los últimos 5). Trastorno Bipolar con episodios graves. Riesgo Autolítico. Existen, de forma reiterada, alteraciones del curso y contenido del pensamiento y/ alteración sensoperceptiva. Melancolía y/o conductas maniacas reiteradas. Inhibición o excitación psicomotriz. Rasgos defectuales, grave pasividad y falta de iniciativa. |
Hiporreactividad a estímulos. Desconexión del entorno. Intentos Autolíticos graves y reiterados, con necesidad de apoyos específicos y continuos. Existen, de forma permanente, alteraciones del curso y contenido del pensamiento y/ alteración sensoperceptiva. Melancolía y/o conductas maniacas permanentes. Inhibición o excitación psicomotriz. Estado defectual. Catatonia. Depresión mayor encronizada (más de tres años sin remisión apreciable). Trastorno bipolar resistente al tratamiento. Sintomatología psicótica crónica. |
|
| Exploración de la deficiencia en las funciones mentales: | ||||||
| Deficiencias en las funciones mentales globales y específicas. |
No Deficiencias Permanentes, o estas son muy Leves. |
Deficiencia leve en las funciones mentales. Limitaciones leves en algunas de las funciones del temperamento, de la energía e impulsos, del sueño, atención, psicomotoras, emocionales, así como en funciones cognitivas superiores, apreciadas a través de evaluación clínica. |
Deficiencia moderada en las funciones mentales. Limitaciones moderadas en algunas de las funciones del temperamento, de la energía e impulsos, del sueño, atención, psicomotoras, emocionales, así como en funciones cognitivas superiores, apreciadas a través de evaluación clínica. Pueden presentarse, ocasionalmente, alteraciones del curso y contenido del pensamiento y/ alteraciones sensoperceptivas. |
Deficiencia grave en las funciones mentales. Limitaciones graves en algunas de las funciones del temperamento, de la energía e impulsos, del sueño, atención, psicomotoras, emocionales, así como en funciones cognitivas superiores, apreciadas a través de evaluación clínica. |
Deficiencia muy grave en las funciones mentales. Limitaciones muy graves de las funciones del temperamento, de la energía e impulsos, del sueño, atención, psicomotoras, emocionales, así como en funciones cognitivas superiores, apreciadas a través de evaluación clínica. |
|
| Funcionamiento en actividades y participación: | ||||||
| Adaptación escolar y laboral. |
Puede mantener Actividades laborales, académicas y actividades complejas normalizadas con leve disminución en rendimiento coincidiendo con acontecimientos no habituales, cambios en su situación vital o incremento de las exigencias ambientales y puede conllevar periodos de baja o reposo. |
Dificultad para mantener actividades laborales, académicas y actividades complejas en ámbitos normalizadas con moderada disminución en rendimiento. Puede mantener actividades laborales, ocupacionales, académicas y actividades complejas con apoyos o en ambientes protegidos. |
Grave dificultad para mantener actividades laborales, ocupacionales, académicas y actividades complejas con grave disminución en rendimiento y/o requiere de apoyo externos en ambientes protegidos. Presenta dificultades graves para adquirir y desarrollar y aplicar habilidades de tipo académico, tecnológico o de ocio, para centrar atención en sus tareas cotidianas así como, resolver problemas y tomar decisiones. |
Imposibilidad de acceso y mantenimiento de actividades laborales normalizadas. | ||
|
Actividades: Vida diaria autónoma (relación con el entorno y autocuidado) y capacidad educativa y laboral (en general). |
Autonomía preservada. Alguna limitación muy leve. |
Dificultades de interrelación y/o evitación social leves. Autonomía para autocuidado. |
Dificultades de interrelación y/o tendencia al aislamiento social moderadas. Dificultad en alguna actividad de autocuidado y en tareas domésticas habituales. |
Dificultades graves para varias actividades de autocuidado. Graves dificultades para las tareas domésticas habituales. |
Dificultades graves / total para la actividades de autocuidado. | |
| Intensidad de Apoyos. | Sin apoyos. |
Precisa apoyo intermitente. En ocasiones apoyos naturales, informales o no especializados. |
Precisa apoyos limitados e intermitentes. | Precisa apoyos extensos. | Extenso y/o generalizado. | |
| Pruebas psicométricas / escalas (Anexo A2): | ||||||
| Metodología. | Observación, entrevista clínica y opcionalmente, entrevistas a personas significativas, aplicación de pruebas psicodiagnósticas y Escalas estandarizadas y reconocidas. | |||||
Tabla 2.5 Criterios generales para la puntuación de la deficiencia de los trastornos de ansiedad trastornos relacionados con el estrés y trastornos somatomorfos
|
Intervalos de gravedad de la deficiencia |
Intervalo 0 | Intervalo 1 | Intervalo 2 | Intervalo 3 | Intervalo 4 |
|---|---|---|---|---|---|
|
Graduación del % de la gravedad |
0-4% 0-1-2-3-4 |
5%-24% 5-10-15-20-24 |
25%-49% 25-32-37-42-49 |
50%-65% 50-54-58-62-65 |
66%-85% 66-70-75-80-85 |
| Anamnesis: | |||||
| Antecedentes personales, familiares personalidad premórbida, inicio, medidas terapéuticas ensayadas, ingresos, frecuencia de las crisis, evolución general del cuadro. | Presenta sintomatologí a leve o fluctuante, bien controlada con la medicación o sin ella. Recuperación del estilo vital previo. |
Seguimiento ambulatorio especializado y/o en atención primaria de 2 años al menos. Presenta sintomatología de carácter leve y/o variable. Pueden haber precisado ingreso psiquiátrico puntual. No consigue recuperación premórbida. |
Tratamiento ambulatorio especializado de 2 años al menos. Síntomas moderados persistentes y/o episodios con graves. Crisis agudas recurrentes, que pueden haber requerido varios ingresos psiquiátricos. |
Tratamiento ambulatorio especializado de 2 años al menos. Síntomas graves habituales con escasa eficacia en la medidas terapéuticas. |
Tratamiento ambulatorio especializado de 2 años al menos. Síntomas muy graves con grave repercusión para la salud. Hospitalizaciones reiteradas en media y larga estancia. |
| Criterios diagnósticos. | Cumple criterio para cualquier Trastorno de ansiedad. | Cumple criterio para cualquier Trastorno de ansiedad. | Cumple criterio para cualquier Trastorno de ansiedad. | Cumple criterio para cualquier Trastorno de ansiedad. | Cumple criterio para cualquier Trastorno de ansiedad. |
| Sintomatología. | Sintomatología leve sin incidencias significativas en el desenvolvimiento de la persona. |
Sintomatología activa fluctuante. Con el tratamiento/apoyo especializado, mejoran las dificultades para afrontar acontecimientos no cotidianos, en los que puede aparecer sintomatología o exacerbar la ya existente. |
Síntomas de moderada intensidad mantenidos en el tiempo, o episodios graves con recaídas. Desestabilización psicopatológica ante situaciones de estrés laboral y/o demandas del entorno que condicionan moderadamente su desenvolvimiento cotidiano. Más de un episodio con síntomas graves. Conductas ansiosas, disociativas, obsesivas/ Compulsivas, fóbicas de intensidad moderada. Tendencia a ocio solitario o comportamientos sociales inadecuados por perdida de las inhibiciones sociales normales para el carácter del sujeto. |
Trastornos fóbicos, obsesivos compulsivos disociativos o somatomorfos con crisis y recaídas frecuentes que impiden el normal desenvolvimiento cotidiano de forma constante. Desestabilización psicopatológica ante situaciones de estrés laboral y/o demandas del entorno que condicionan gravemente su desenvolvimiento cotidiano (+ de dos episodios en un año, o 5 en los últimos 3, + de 8 en los últimos 5 años). Trastorno de personalidad de base o presencia de déficits en Habilidades sociales y de afrontamiento. Seguimiento continuado y/o Necesidad de Ingreso en Unidad de Psiquiatría. |
Conductas ansiosas, disociativas, obsesivas / compulsivas, fóbicas de intensidad muy graves que requieren de terceras personas para el desenvolvimiento cotidiano. Hiporreactividad a estímulos. Necesidad de apoyos específicos y continuos. Hospitalizaciones reiteradas por el trastorno. |
| Exploración de la deficiencia en las funciones mentales: | |||||
| Defificiencias en las funciones mentales globales y específicas. | No deficiencias permanente o estas son muy leves. |
Deficiencias leves en las funciones mentales. Limitaciones leves en algunas de las funciones del temperamento, de la energía e impulsos, del sueño, atención. Psicomotoras, emocionales, así como en funciones cognitivas superiores, apreciadas a través de evaluación clínica. Quejas subjetivas y/o rendimientos disminuidos en pruebas. Variaciones en cantidad y calidad de los contactos sociales. Abandono de sus actividades de ocio y sociales en algunos periodos. |
Deficiencias moderadas en las funciones mentales. Limitaciones moderadas en algunas de las funciones del temperamento, de la energía e impulsos, del sueño, atención. Psicomotoras, emocionales, así como en funciones cognitivas superiores, apreciadas a través de evaluación clínica. |
Deficiencias graves en las funciones mentales. Limitaciones graves en algunas de las funciones del temperamento, de la energía e impulsos, del sueño, atención. Psicomotoras, emocionales, así como en funciones cognitivas superiores, apreciadas a través de evaluación clínica. |
Deficiencias muy graves en las funciones mentales. Limitaciones muy graves en algunas de las funciones del temperamento, de la energía e impulsos, del sueño, atención. Psicomotoras, emocionales, así como en funciones cognitivas superiores, apreciadas a través de evaluación clínica. Deficiencias muy graves en Integración del Yo, despersonalización, de uno mismo en relación a su cuerpo, el tiempo, el espacio... |
| Funcionamiento en actividades y participación: | |||||
| Adaptación escolar y laboral. | Actividad escolar y/o laboral normalizado con apoyos no significativos. | Puede mantener actividades laborales, ocupacionales, académicas y actividades complejas normalizadas con leve disminución en rendimiento coincidiendo con acontecimientos no habituales, cambios en su situación vital o incremento de las exigencias ambientales. |
Dificultad para mantener actividades laborales, académicas y actividades complejas en ámbitos normalizados con moderada disminución en rendimiento. Puede mantener actividades laborales, ocupacionales, académicas y actividades complejas con apoyos o en ambientes protegidos. |
Grave dificultad para mantener actividades laborales, ocupacionales, académicas y actividades complejas con grave disminución del rendimiento y/o requiere de apoyo externos en ambientes protegidos. Presenta dificultades graves para adquirir, desarrollar y aplicar habilidades de tipo académico, tecnológico o de ocio, para centrar la atención en sus tareas cotidianas así corno resolver problemas y tornar decisiones. |
Imposibilidad de acceso y mantenimiento de actividades laborales normalizadas. |
|
Actividades: Vida diaria autónoma (relación con el entorno y autocuidado) y capacidad educativa y laboral (en general). |
Autonomía para AVDs y relaciones sociales normalizadas. |
Dificultades de interrelación y/o evitación leves. Autonomía para el autocuidado. |
Dificultades en alguna actividad de autocuidado y en tareas domésticas habituales. Depende de otros para desarrollar actividades de su rol y sociales regularmente |
Dificultades graves para varias actividades de autocuidado. En somatomorfos alteración grave en el cuidado de uno mismo, torna de decisiones de autocuidado o de otros a su cargo. Graves dificultades para las tareas habituales. |
Dificultades graves/total para las actividades de autocuidado. En somatomorfos alteración muy grave en el cuidado de uno mismo, toma de decisiones de autocuidado o de otros a su cargo. |
| Intensidad de Apoyos. | Sin apoyos. |
Precisa Apoyo Intermitente. En ocasiones apoyos naturales, informales o no normalizados. |
Precisa Apoyos limitados e intermitente. | Precisa apoyos extensos. | Extenso y/o generalizado. |
| Pruebas psicométricas / escalas (Anexo A2): | |||||
| Metodología. | Observación, entrevista clínica y opcionalmente, entrevistas a personas significativas, aplicación de pruebas psicodiagnósticas. Escalas estandarizadas y reconocidas****. | ||||
Tabla 2.6 Criterios generales para la puntuación de la deficiencia de los trastornos de personalidad
Los Trastornos persistentes de la Personalidad atribuíbles a lesión o enfermedad cerebral serán evaluados dentro del apartado Trastorno Mental Orgánico.
| Intervalos de gravedad de la deficiencia | Intervalo 0 | Intervalo 1 | Intervalo 2 | Intervalo 3 | Intervalo 4 |
|---|---|---|---|---|---|
| Graduación del % de la gravedad | 0-4% 0-1-2-3-4 | 5%-24% 5-10-15-20-24 | 25%-49% 25-31-37-43-49 | 50%-65% 50-54-58-62-65 | 66%- 85% 66-70-75-80-85 |
| Anmnesis: | |||||
| Antecedentes personales, familiares, personalidad premórbida, inicio, medidas terapéuticas ensayadas, ingresos, frecuencia de las crisis, evolución general del cuadro. | Presenta sintomatología aislada y no precisa atención. |
Seguimiento / Tratamiento ambulatorio especializado de 2 años al menos. Presenta sintomatología de carácter leve y variable, con mínima repercusión funcional. Puede haber precisado ingreso psiquiátrico puntual o atención en Centro de Urgencias Psiquiátricas ante situación de crisis. |
Tratamiento ambulatorio especializado de 2 años al menos. Inicio en adolescencia o principio de la edad adulta, estable a lo largo del tiempo con curso permanente e inflexible de comportamiento, que comporta malestar o perjuicio para el sujeto. Patrón persistente en la forma de percibir, relacionarse y pensar sobre el entorno o sobre uno mismo, puesto de manifiesto en una amplia gama de contextos, que inciden en el rendimiento del sujeto de forma moderada. |
Tratamiento ambulatorio especializado de 2 años al menos. Síntomas graves, persistentes e inflexibles, habituales con escasa eficacia en las medidas terapéuticas y cronificación sin mejoría clínica, que comporta malestar muy significativo, para el sujeto. Cronificación y persistencia e inflexibilidad del patrón en la forma de percibir, relacionarse y pensar sobre el entorno o sobre uno mismo, puesto de manifiesto en una amplia gama de contextos, que inciden en el rendimiento del sujeto de forma grave. |
Tratamiento ambulatorio especializado de 2 años al menos. Síntomas muy graves con grave repercusión para la salud. Hospitalizaciones reiteradas en media y larga estancia. |
| Criterios diagnósticos. | No cumple criterio diagnostico. | Cumple criterio para cualquier Trastorno de Personalidad. | Cumple criterio para cualquier Trastorno de Personalidad. | Cumple criterio para cualquier Trastorno de Personalidad. | Cumple criterio para cualquier Trastorno de Personalidad. |
| Sintomatología. | Rasgos de personalidad disfuncionales que no conforma trastorno de personalidad. |
Sintomatología activa fluctuante. Afectación leve, sin deterioro funcional significativo, en área cognoscitiva, afectiva, de la actividad interpersonal o del control de los impulsos, no persistentes o rasgos desadaptativos que no interfieren de manera significativa el rendimiento de la persona. |
Sintomatología recurrente de moderada intensidad mantenidos en el tiempo, o episodios graves. Recaídas frecuentes. Afectación moderada, con deterioro funcional significativo, en área cognoscitiva, afectiva, de la actividad interpersonal o del control de los impulsos, persistente o rasgos desadaptativos que interfieren de manera significativa el rendimiento de la persona. Desestabilización psicopatológica ante situaciones de estrés laboral y/o demandas del entorno que condicionan moderadamente su desenvolvimiento cotidiano. |
Trastornos de personalidad con crisis y recaídas frecuentes que impiden el normal desenvolvimiento cotidiano. Seguimiento continuado y/o Necesidad de Ingreso en Unidad de Psiquiatría (+ de dos episodios en un años, o 5 en los últimos 3, + de 8 en los últimos 5 años.7. Existen de forma continuada alteraciones del curso y contenido del pensamiento y del comportamiento anómalos y generalizados, claramente desadaptativos en situaciones individuales y sociales. |
Hiporreactividad a estímulos. Desconexión del entorno. Necesidad de apoyos específicos y continuas Hospitalizaciones reiteradas por el trastorno. |
| Exploración de la deficiencia en las funciones mentales: | |||||
| Defificiencias en las funciones mentales globales y específicas. | No deficiencias permanentes o estas son muy leves. |
Deficiencias leves en las funciones mentales. Limitaciones leves en algunas de las funciones del temperamento, de la energía e impulsos, del sueño, atención. Psicomotoras, emocionales, así como en funciones cognitivas superiores, apreciadas a través de evaluación clínica. Interferencia en los contactos y relaciones sociales no significativa. Abandono de sus actividades de ocio y sociales en algunos periodos. |
Deficiencias moderadas en las funciones mentales. Limitaciones moderadas en algunas de las funciones del temperamento, de la energía e impulsos, del sueño, atención. Psicomotoras, emocionales, así como en funciones cognitivas superiores, apreciadas a través de evaluación clínica. Tendencia a inhibirse en situaciones sociales o expansivo, en base al Trastorno. |
Deficiencias graves en las funciones mentales. Limitaciones graves en las funciones del temperamento, de la energía e impulsos, del sueño, atención. Psicomotoras, emocionales, así como en funciones cognitivas superiores, apreciadas a través de evaluación clínica. Existen de forma reiterada alteraciones del curso y contenido del pensamiento y del comportamiento anómalos y generalizados, claramente desadaptativos en situaciones individuales y sociales. |
Deficiencias muy graves en las funciones mentales. Limitaciones muy graves en las funciones del temperamento, de la energía e impulsos, del sueño, atención. Psicomotoras, emocionales, así como en funciones cognitivas superiores, apreciadas a través de evaluación clínica. Alteración de personalidad de intensidad muy grave que requieren de terceras personas para el desenvolvimiento cotidiano. |
| Funcionamiento en actividades y participación: | |||||
| Adaptación escolar o laboral. | Mantenimiento del empleo con continuidad. Bajas laborales ocasionales y de corta duración. |
Dificultad para mantener actividades laborales, académicas y actividades complejas en ámbitos normalizados con moderada disminución en rendimiento, pueden precisar evitar trabajos que supongan atención directa al público, esfuerzo mental / estrés en grado elevado. Puede mantener actividades laborales, ocupacionales, académicas y actividades complejas con apoyos o en ambientes protegidos. |
Grave dificultad para mantener actividades laborales, ocupacionales, académicas y actividades complejas con grave disminución del rendimiento y/o requiere de apoyo externos en ambientes protegidos. | Imposibilidad de acceso y mantenimiento de actividades laborales normalizadas. | |
|
Actividades: Vida autónoma (relación con el entorno y autocuidado) y capacidad educativa y laboral (en general). |
Sin disminución en la capacidad funcional. Actividad laboral normalizada. |
Limitación leve en AVDs. Autonomía para el autocuidado. |
Limitación moderada en AVDs. Dificultades en alguna actividad de autocuidado y en tareas habituales. Depende de otros para desarrollar actividades de su rol y sociales regularmente. |
Limitación grave en AVDS. Dificultades graves para varias actividades de autocuidado. Graves dificultades para las tareas habituales. |
Limitación muy grave en AVDs. Dificultades graves / total para las actividades de autocuidado. |
| Intensidad de Apoyos. | Sin apoyos. |
Precisa Apoyo Intermitente. En ocasiones apoyos naturales, informales o no normalizados. |
Precisa Apoyos limitados e Intermitente. | Precisa apoyos extensos | Extenso y/o generalizado. |
| Pruebas psicométricas / escalas (Anexo A2): | |||||
| Metodología. | Observación, entrevista clínica personal, entrevistas a personas significativas, informes clínicos y del entorno social/laboral, aplicación de pruebas psicodiagnósticas: pruebas proyectivas, test de personalidad.... | ||||
Tabla 2.7 Criterios generales para la puntuación de la deficiencia de los trastornos de la alimentación
|
Intervalos de gravedad de la deficiencia |
Intervalo 0 | Intervalo 1 | Intervalo 2 | Intervalo 3 | Intervalo 4 |
|---|---|---|---|---|---|
|
Graduación del % de la gravedad |
0-4% 0-1-2-3-4 | 5%-24% 5-10-15-20-24 | 25%-49% 25-31-37-42-49 | 50%-65% 50-54-58-62-65 | 66%- 85% 66-70-75-80-85 |
| Anamnesis: | |||||
| Antecedentes personales, familiares personalidad premórbida, inicio, medidas terapéuticas ensayadas, ingresos, frecuencia de las crisis, evolución general del cuadro. | Presenta sintomatología aislada que no precisa atención especializada. |
Seguimiento ambulatorio especializado de 2 años al menos. Presenta sintomatología de la esfera alimentaria de carácter leve con escasa repercusión funcional. Puede haber precisado ingreso psiquiátrico puntual, sin recuperación, a niveles premórbidos. |
Tratamiento ambulatorio especializado de 2 años al menos. Síntomas moderados persistentes y/o episodios con graves crisis agudas recurrentes, que pueden haber requerido varios ingresos psiquiátricos. |
Tratamiento ambulatorio especializado de 2 años al menos. Síntomas graves habituales con escasa eficacia en la medidas terapéuticas. Ingresos hospitalarios por reiterada pérdida o ganancia de peso, relacionadas con la conducta alimentaria. |
Tratamiento ambulatorio especializado de 2 años al menos. Síntomas muy graves con intentos con grave repercusión para la salud. Hospitalizaciones reiteradas en media y larga estancia. |
| Criterios diagnósticos. | No cumple criterio diagnóstico. | Cumple criterio de Trastorno de la conducta alimentaria. | Cumple criterio de Trastorno de la conducta alimentaria. | Cumple criterio de Trastorno de la conducta alimentaria. | Cumple criterio de Trastorno de la conducta alimentaria. |
| Sintomatología. | Sintomatología de la esfera de la alimentación sin repercusión funcional. |
Sintomatología leve de la conducta alimentaria para mantener el peso corporal en valores normalizados o episodios recurrentes de voracidad por conductas compensatorias con alteración de la percepción y el peso corporal, con leve repercusión en el funcionamiento de la persona. Alteración de la percepción y de la silueta corporal con leve pérdida de peso. En bulimia alteración leve del patrón de conducta alimentaria. |
Sintomatología moderada de la conducta alimentaria para mantener el peso corporal en valores normalizados o episodios recurrentes de voracidad por conductas compensatorias con alteración de la percepción y el peso corporal, con moderada repercusión en el funcionamiento de la persona. Alteraciones del índice de masa corporal, así como Imagen Corporal moderadamente distorsionada y síntomas afectivos moderados en situaciones cotidianas que inciden en la salud psicofísica de la persona. Tendencia a inhibirse en situaciones sociales y conductas obsesivas y perfeccionistas con incidencia moderada en el funcionamiento. Alteración moderada de la percepción y de la silueta corporal con moderada pérdida o ganancia de peso. En Bulimia, alteración moderada del patrón de conducta alimentaria. |
Trastornos de alimentación con crisis y recaídas frecuentes que impiden el normal desenvolvimiento cotidiano, con enfermedades médicas asociadas y grave repercusión en el funcionamiento de la persona. Seguimiento continuado y/o Necesidad de Ingreso en Unidad de Psiquiatría (+ de dos episodios en un año, o 5 en los últimos 3, + de 8 en los últimos 5 años). Existen de forma reiterada alteraciones del índice de masa corporal, así como Imagen Corporal gravemente distorsionada y/o presencia de síntomas afectivos graves en situaciones cotidianas. Alteración de la conducta alimentaria grave para la salud psicofísica, con grave pérdida o ganancia de peso. |
Existen de forma permanente alteraciones del índice de masa corporal, así como Imagen Corporal muy gravemente distorsionada y síntomas afectivos muy graves en situaciones cotidianas. Alteración de la conducta alimentaria muy grave para la salud psicofísica que requieren de terceras personas para el desenvolvimiento cotidiano. Necesidad de apoyos específicos y continuos. Hospitalizaciones reiteradas. |
| Exploración de la deficiencia en las funciones mentales: | |||||
| Deficiencias en las funciones mentales globales y específicas. | No deficiencias permanentes o estas son muy leves. |
Deficiencias leves en las funciones mentales. Limitaciones leves en las funciones Mentales relacionadas con la predisposición y el funcionamiento intrapersonal, el temperamento y la personalidad, con la energía y los impulsos, y el sueño, la atención, memoria y pensamiento y las relacionadas con uno mismo y con el tiempo, apreciadas a través de la exploración clínica que interfieren levemente en la salud psicofísica de la persona. |
Deficiencias moderadas en las funciones mentales. Limitaciones leves en las funciones mentales relacionadas con la predisposición y el funcionamiento intrapersonal, el temperamento y la personalidad, con la energía y los impulsos, y el sueño, la atención, memoria y pensamiento y las relacionadas con uno mismo y con el tiempo, apreciadas a través de la exploración clínica que interfieren moderadamente en la salud psicofísica de la persona. |
Deficiencias graves en las funciones mentales. Limitaciones graves en las funciones relacionadas con la predisposición y el funcionamiento intrapersonal, el temperamento y la personalidad, con la energía y los impulsos, y el sueño, la atención, memoria y pensamiento y las relacionadas con uno mismo y con el tiempo, apreciadas a través de la exploración clínica que interfieren gravemente en la salud psicofísica de la persona. |
Deficiencias muy graves en las funciones mentales. Limitaciones muy graves en las funciones mentales relacionadas con la predisposición y el funcionamiento intrapersonal, el temperamento y la personalidad, con la energía y los impulsos, y el sueño, la atención, memoria y pensamiento y las relacionadas con uno mismo y con el tiempo, apreciadas a través de la exploración clínica, que interfieren muy gravemente en la salud psicofísica de la persona. |
| Funcionamiento en actividades y participación: | |||||
| Adaptación escolar y laboral. | Actividad laboral normalizada y productiva. | Puede mantener actividades laborales, ocupacionales, académicas y actividades complejas normalizadas con leve disminución en rendimiento coincidiendo con acontecimientos no habituales, cambios en su situación vital o incremento de las exigencias ambientales. | Dificultad para mantener actividades laborales, académicas y actividades complejas en ámbitos normalizados con moderada disminución en rendimiento. |
Grave dificultad para mantener actividades laborales, ocupacionales, académicas y actividades complejas con grave disminución del rendimiento y/o requiere de apoyo externos en ambientes protegidos. Presenta dificultades graves para adquirir, desarrollar y aplicar habilidades de tipo académico, tecnológico o de ocio, para centrar la atención en sus tareas cotidianas así como resolver problemas y tomar decisiones. |
Imposibilidad de acceso y mantenimiento de actividades laborales normalizadas. |
|
Actividades: Vida diaria autónoma (relación con el entorno y autocuidado) y capacidad educativa y laboral (en general). |
Autónomo para AVDs. Sin disminución en la capacidad funcional. |
Limitación leve en AVDs. Dificultades de interrelación y/o evitación leves. Autonomía para el autocuidado. |
Limitación moderada en AVDs. Dificultades en alguna actividad de autocuidado y en tareas habituales. Dificultad moderada para mantener actividades sociales. |
Limitación Grave en AVDs. Dificultades graves para varias actividades de autocuidado. Graves dificultades para las tareas habituales. |
Limitación muy grave en AVDs. Dificultades graves/total para las actividades de autocuidado. |
| Intensidad de Apoyos. | Sin apoyos. | Precisa Apoyo Intermitente. En ocasiones apoyos naturales, informales o no normalizados. | Precisa Apoyos limitados e Intermitente. | Precisa apoyos extensos. | Extenso y/o generalizado. |
| Pruebas psicométricas / escalas (Anexo A2): | |||||
| Metodología | Observación, entrevista clínica personal, entrevistas a personas significativas, informes clínicos y del entorno social/laboral, aplicación de pruebas psicodiagnósticas: pruebas proyectivas, test de personalidad, etc. | ||||
Anexo A2: Pruebas psicométricas / escalas.
En las tablas de criterios de evaluación de la deficiencia no se incluyen pruebas de exploración psicopatológica concreta, ya que quedarían excluidas otras, sin justificación clínica objetiva. Cada profesional, en función de variables como: edad y estado de la persona a valorar, grado de colaboración, tiempo, etc., determinará la conveniencia de su aplicación y elección de la más apropiada.
Capítulo 3
El sistema nervioso central y el periférico
3.1 Principios de evaluación.
Este capítulo no sigue el procedimiento explicado en las normas generales para el cálculo del grado de deficiencia dentro de los «intervalos de grado» de gravedad (diferenciando entre un criterio principal y otros secundarios), sino que la inclusión en el «intervalo de grado» dependerá del cumplimiento de la «descripción» de los criterios de inclusión en dicho intervalo según lo expuesto en la tabla correspondiente.
Habitualmente, en los trastornos neurológicos, se toma como criterio principal de evaluación de la deficiencia la repercusión de la capacidad para la realización de las Actividades de la Vida Diaria (AVD). Como referente de afectación se tendrá en cuenta la repercusión de la deficiencia neurológica en la puntuación obtenida en el «Baremo de Limitaciones en las AVD» (BLA).
Con objeto de individualizar esta evaluación, el BLA, en casos de afectación neuropsicológica, se realizará en un primer tiempo, teniendo en cuenta fundamentalmente la repercusión del dominio 1 (Funciones mentales y estructuras del sistema nervioso) en la capacidad para realizar las actividades descritas en el mismo, para en un segundo tiempo, en el caso de existir otras deficiencias en otros órganos o dominios, completar su implementación.
Los criterios de inclusión, cuando sean objetivos (número de crisis, pruebas neuropsicológicas, uso de bastón...), se considerarán como criterio principal, utilizando la repercusión sobre las AVD como factor modificador de grado dentro del intervalo asignado.
En este capítulo en los intervalos de grado solo se establecen tres valores de intervalo de grado. Caso de cumplir los criterios de la «descripción» de criterios de inclusión, se le asignará inicialmente el valor central de intervalo de grado, quedando a criterio del técnico evaluador, según la mayor o menor gravedad de los criterios descritos en el mismo (fundamentalmente la repercusión sobre las AVD) modificar dicho grado al mayor o al menor de los valores.
La graduación de la gravedad o porcentaje (%) dentro de cada intervalo está referida a la Deficiencia Total de la Persona (DTP).
Tabla 3.1 Resumen de los capítulos usados para evaluar varios trastornos neurológicos
| Trastorno/enfermedad | Título del capítulo | Número de capítulo |
|---|---|---|
| Trastornos en la función cerebral. | Sistema nervioso central y periférico. | 1, 2, 3 y 7 |
| Trastornos de la médula espinal. | Sistema nervioso central y periférico. | 3 |
| Algias craneofaciales. | Sistema nervioso central y periférico. | 3 |
| Neuralgia trigeminal, neuralgia glosofaríngea. Parálisis facial. | Sistema nervioso central y periférico. | 3 |
| Varios nervios de la cabeza y el tronco. | Sistema nervioso central y periférico. | 3 |
| Trastornos de la unión neuromuscular. | Sistema nervioso central y periférico. | 3 |
| Neuropatías periféricas. | Sistema nervioso central y periférico. | 3 |
| Trastornos miopáticos. | Sistema nervioso central y periférico. | 3 |
| Radiculopatías y otros trastornos de las raíces espinales. | Columna vertebral. | 17 |
| Plexopatías. | Extremidades Superiores Extremidades Inferiores. | 15 - 16 |
| Neuropatías focales o mononeuropatías relacionadas con las extremidades. | Extremidades Superiores Extremidades Inferiores. | 15 - 16 |
| Síndrome del dolor regional complejo. | Extremidades Superiores Extremidades Inferiores. | 15 - 16 |
| Trastornos visuales. | Sistema Visual. | 4 |
| Trastornos vestibulares. | Oído, Nariz, Garganta, y estructuras relacionadas. | 5 |
| Trastornos de los nervios craneales excepto neuralgia trigeminal y glosofaríngea. | Oído, Nariz, Garganta, y estructuras relacionadas. | 5 |
| Disartria y disfonía. Afasia y disfasia. | Trastornos del lenguaje y la comunicación. Voz y habla. | 3 y 7 |
| Trastornos del ánimo primarios, trastorno por ansiedad y trastornos psicóticos*. | Trastornos mentales y de la conducta. | 1, 2 y 3 |
En casi todos los apartados de este capítulo, la evaluación de la deficiencia se realizará de una forma globalizada y simplificada (por marcha, por uso de EESS, nivel de conciencia y alerta, función superior integradora, disfunción sexual, etc...). Pero podrá ser a su vez evaluada (fundamentalmente cuando se consideren como la deficiencia principal y/o requieran de exploraciones o pruebas especificas) de forma más pormenorizada en otros capítulos.
Los hallazgos evaluativos pueden repetirse en capítulos diferentes. Por ejemplo, en la evaluación de la discapacidad intelectual y trastornos madurativos, entre los hallazgos evaluativos para la elección del intervalo de gravedad de la deficiencia (tabla 1.2) se contempla: la torpeza motriz, perdida de destreza manual y coordinación, problemas de lenguaje... por lo que dichos hallazgos, para evitar duplicidad, deberán puntuarse exclusivamente en el contexto de dicho capítulo.
En caso de utilizar otro capítulo para la evaluación esta será alternativa a la expuesta en este capítulo y sujeta en todo caso a las normas de carácter general para la evaluación de la deficiencia originada por enfermedades neurológicas.
3.2. Normas de carácter general para la evaluación de la deficiencia originada por enfermedades neurológicas.
1. Debe evaluarse la deficiencia cuando el cuadro clínico pueda considerarse estable y se haya alcanzado la Máxima Mejoría Clínica (MMC).
2. Si la persona presenta deficiencias que afectan a varias partes del sistema nervioso, como el cerebro, la médula espinal y los nervios periféricos, deben realizarse evaluaciones independientes de cada una de ellas y combinar los porcentajes de deficiencia resultantes, mediante la Tabla de valores combinados.
3. Algunas enfermedades evolucionan de modo episódico, en crisis transitorias. En estas situaciones, será necesario tener en cuenta el número de episodios y la duración de los mismos para la asignación del grado de deficiencia.
3.3 Criterios para la evaluación de la deficiencia neurológica.
Las enfermedades del sistema nervioso pueden afectar a múltiples funciones mentales y corporales. Con el objetivo de que la evaluación de la deficiencia neurológica no resulte redundante, evitar duplicidades y sobreevaluación, se precisa diferenciar y evaluar de forma jerárquica las distintas deficiencias, siguiendo los siguientes pasos.
Paso 1. El primer paso, en la evaluación de la deficiencia del SNC, es la identificación y evaluación de la «deficiencia cerebral más grave», si la hubiere, entre los cuatro grandes grupos (apartados 3.4.1 a 3.4.4) de trastornos neurológicos siguientes:
Grupo 1. (3.4.1) Identificar si existen trastornos permanentes o intermitentes de las funciones de la conciencia. Que se subdividen en tres apartados:
3.4.1.a Trastornos del nivel de conciencia.
3.4.1.b Deficiencia neurológica por pérdida de conciencia episódica y otros trastornos paroxísticos episódicos.
3.4.1.c Trastornos del sueño, la alerta y la vigilia.
Grupo 2. (3.4.2) Identificar si existen trastornos permanentes del estado mental y de las funciones integradoras del cerebro.
Grupo 3. (3.4.3) Identificar si existen trastornos permanentes en la comprensión y expresión de la función del lenguaje.
Grupo 4. (3.4.4) Identificar si existen trastornos permanentes de las funciones emocionales o de la conducta, tales como la depresión, ansiedad, irritabilida que pueden modificar la función cerebral.
Se deberá seleccionar entre los cuatro grupos anteriores SOLO UN GRUPO de trastornos por «deficiencia cerebral», el de mayor gravedad, que representará a los otros tres, y que se identificará como «deficiencia cerebral más grave».
Paso 2. En segundo lugar, en caso de existir deficiencias por otros trastornos neurológicas descritos en otras secciones de este capítulo (apartados 3.5 a 3.13) no incluidas en los anteriores 4 grupos se combinará la «deficiencia cerebral más grave» con las deficiencias de los trastornos neurológicos que se relacionan a continuación en la Tabla 3.2, utilizando la tabla de valores combinados en el Apéndice, obteniendo la Deficiencia Total de la Persona (DTP) por trastorno neurológico.
Paso 3. Finalmente, si existen otras deficiencias en otros órganos o dominios (no incluidas en el capítulo 3 de evaluación de trastornos neurológicos) y cuya puntuación no sea alternativa (cardiovascular, músculo esquelético, trastornos mentales,...) se combinaran, con la tabla de valores combinados, para obtener la «deficiencia global» de la persona.
Tabla 3.2 Deficiencias de otros trastornos neurológicos incluidos en este capítulo que se combinan con la «deficiencia cerebral más grave»
| 3.5 | Deficiencias de la médula espinal y trastornos del movimiento debido a una disfunción del SNC. |
| 3.6 | Deficiencias en las extremidades superiores debido a una disfunción del SNC. |
| 3.7 | Deficiencias de la estática, la marcha y los trastornos del movimiento debido a una disfunción del SNC. |
| 3.9 | Deficiencias debidas a intestino neurógeno, vejiga neurógena y disfunción sexual por una disfunción del SNC. |
| 3.10 | Deficiencias por disfunciones respiratorias por una disfunción del SNC. |
| 3.11 | Deficiencias por neuropatías periféricas, trastornos de la unión neuromuscular y miopatías. |
| 3.12 | Deficiencias relacionadas con el síndrome de dolor regional complejo. |
| 3.13 | Deficiencias relacionadas con las algias craneofaciales. |
| 3.14 | Deficiencias de varios nervios periféricos de la cabeza y el tronco. |
3.4 Criterios para la evaluación de los grupos de disfunción del SNC según el criterio de «la deficiencia cerebral más grave.
3.4.1 Grupo 1. Trastornos permanentes o intermitentes de las funciones de la conciencia por disfunción del sistema nervioso central.
3.4.1.a Trastornos del nivel de conciencia vio alerta.
Cuando las alteraciones aquí contempladas, no cursen por brotes y su duración sea permanente (afectación superior al 95% del tiempo) la alteración del nivel de conciencia, incluso en sus formas más leves como la obnubilación, limitan de forma grave al paciente para las actividades de la vida diaria. Por este motivo estas alteraciones serán evaluadas con un porcentaje de discapacidad como mínimo del 75%.
Tabla 3.3 Criterios para la puntuación de la deficiencia debida a alteraciones del nivel de conciencia y la alerta
|
Intervalos de gravedad de la deficiencia |
Intervalo 0 | Intervalo 1 | Intervalo 2 | Intervalo 3 | Intervalo 4 |
|---|---|---|---|---|---|
|
Graduación de la gravedad (%) (DTP) |
0% | 1%-12%-24% | 25%-37%- 49% | 50%-65%-74% | 75%- 85%-96% |
| Descripción. | Ninguna alteración en el nivel de conciencia o limitación en la realización de las AVD. | Breve alteración del nivel de conciencia repetida o persistente de carácter leve y/o limitación insignificante a leve en la realización de las AVD. | Breve alteración del nivel de conciencia repetitida o persistente de carácter leve a moderado y limitación leve a moderada en la realización de las AVD. | Prolongada alteración del nivel de conciencia, con limitación moderada a grave en la realización de las AVD. | Permanente alteración del nivel de conciencia, estado de semicoma, con limitación grave o total en la realización de las AVD y necesidad de cuidados de enfermería y medios médicos de soporte artificial o coma irreversible que requiere apoyo médico total. |
3.4.1.b Deficiencia neurológica por pérdida de conciencia episódica y otros trastornos neurológicos episódicos: Epilepsia.
Tabla 3.4 Criterios para la puntuación de la deficiencia causada por pérdidas de conciencia episódicos y otros trastornos paroxísticos episódicos: Epilepsia
|
Intervalos de gravedad de la deficiencia |
Intervalo 0 | Intervalo 1 | Intervalo 2 | Intervalo 3 | Intervalo 4 |
|---|---|---|---|---|---|
|
Graduación de la gravedad (%) (DTP) |
0%-2%-4% | 5%-10%-15 | 16%-20%-24% | 25%-30%-34% | 35%-50%-65% |
| Descripción. |
Sin alteración en el nivel de conciencia ni limitación en la realización de las AVD. La medicación controla adecuadamente la aparición de las crisis. No documenta crisis en el año anterior. En este intervalo el porcentaje incluye la carga de tratamiento. |
Epilepsia u otro trastorno paroxístico episódico (documentado en el último año), con características predecibles y ocurrencia impredecible que no limita las actividades habituales pero constituye un riesgo para la persona (ej, no debe conducir) (se incluirán normalmente en esta clase las ausencias y crisis. Parciales simples) o caída de la TA de 20 mm Hg sistólica o 10 diastólica, sin taquicardia compensadora de duración superior a 2 min tras el evento precipitante, con episodios de disminución del nivel de conciencia de insignificante a leve que limita de forme leve las actividades diarias. |
Epilepsia u otro trastorno paroxístico episódico (documentado en el último año), que limita de forma leve las actividades diarias. Las crisis de ausencia o crisis parciales simples se incluirán como máximo en esta clase independientemente del número de episodios) o caída moderada de la TA de 25/15 mm Hg, con episodios de disminución del nivel de conciencia de leve a moderado de 1 a 2 min de duración y que limita de forma leve las actividades diarias. |
Epilepsia u otro trastorno paroxístico episódico grave (documentado en el último año), de tal intensidad y frecuencia (un episodio o más mensual), que limita de forma moderada las actividades diarias, precisando supervisión o protección preventiva o caídas graves repetidas de la TA de 30/20mm Hg, con episodios de disminución del nivel de conciencia moderado de más de 2 min de duración que limita de forma moderada las actividades diarias y Signos o síntomas neurológicos adicionales de tipo focal severos y/o generalizados. | Epilepsia u otro trastorno paroxístico episódico grave e incontrolable (documentado en el último año), de tal gravedad y persistencia (un episodio o más a la semana) que limita de forma grave o impide las actividades diarias de la persona o caídas graves repetidas de la TA de 30/20 mm Hg, con pérdida grave o total e incontrolable de la conciencia y del control muscular sin causa reconocida y con riesgo de daño corporal. |
3.4.1.c Trastornos del sueño, la alerta y la vigilia.
Tabla 3.5 Criterios de puntuación de la deficiencia debida a los trastornos del sueño de la alerta y la vigilia
|
Intervalos de gravedad de la deficiencia |
Intervalo 0 | Intervalo 1 | Intervalo 2 | Intervalo 3 | Intervalo 4 |
|---|---|---|---|---|---|
|
Graduación de la gravedad (%) (DTP) |
0% | 1%-3%-5% | 6%-8%-10% | 11%-20%-30% | 31%-51%-65% |
| Descripción. |
El estado de alerta y vigilia durante el día es normal, sin repercusión en las AVD. ESE* < 12. |
Reducción insignificante o leve de la alerta y vigilia durante el día, Un patrón de sueño así permite que la persona pueda llevar a cabo las AVD con interferencia insignificante o leve. ESE* > 12. |
Reducción leve a moderada de la alerta y vigilia durante el día; que limita deforma leve la capacidad para realizar las AVD (por ejemplo, no puede conducir). ESE* > 16. |
Reducción moderada de la alerta y vigilia durante el día; que limita de forma leve a moderada en las AVD. ESE* > 20. |
Reducción grave de la alerta y vigilia durante el día; que limita de forma moderada a grave o impide la realización de la mayoría de las AVD. ESE* 24. |
|
* ESE (Escala de Somnolencia de Epworth): Los valores se consideran orientativos. |
|||||
3.4.1.d Cálculo de la deficiencia de trastornos de la conciencia: Dentro de los tres apartados de este grupo 3.4.1 de «deficiencia de las funciones de la conciencia», solo se evaluará el que se considere más grave. Una vez realizado lo anterior, se tendrá en cuenta el criterio general de «evaluación de la deficiencia cerebral más grave» (3.3) en relación a las deficiencias neurológicas que se exponen a continuación (si las hubiera).
3.4.2 Grupo 2: Trastornos del estado mental, funciones intelectuales y función superior integradora por disfunción del sistema nervioso central.
Para evaluar de forma simplificada la deficiencia dentro de este capítulo, se debe utilizar la Tabla 3.7. Se tomará como criterio principal de evaluación el resultado obtenido en «Examen ampliado del estado mental de la persona con deficiencia neurológica». Así mismo se podrá tomar como alternativa, como referencia global de evaluación, la puntuación obtenida en otras pruebas de uso corriente realizadas en atención primaria, neurología, geriatría...
Tabla 3.6 Evaluación del examen ampliado del estado mental de la persona con daño neurológico
| Gravedad del problema | |||||
|---|---|---|---|---|---|
| Nivel de consciencia (CIF b1100). | 0 | 1 | 2 | 3 | 4 |
| Atención (CIFb140). | 0 | 1 | 2 | 3 | 4 |
| Memoria (CIFb144). | 0 | 1 | 2 | 3 | 4 |
| Función intelectual (CIFb117). | 0 | 1 | 2 | 3 | 4 |
| Lenguaje (CIFb167). | 0 | 1 | 2 | 3 | 4 |
| Función psicosensorial (CIFb156). | 0 | 1 | 2 | 3 | 4 |
| Función psicomotriz (CIFb147). | 0 | 1 | 2 | 3 | 4 |
| Funcionamiento fuera de entornos estructurados (CIFb122). | 0 | 1 | 2 | 3 | 4 |
| Funciones cognitivas superiores (CIFb164). | 0 | 1 | 2 | 3 | 4 |
| Contenido del pensamiento (CIFb160). | 0 | 1 | 2 | 3 | 4 |
| Observación del comportamiento (CIFb126). | 0 | 1 | 2 | 3 | 4 |
| Estado de ánimo y estado emocional general (CIFb152). | 0 | 1 | 2 | 3 | 4 |
| Reacciones emocionales y control de impulsos (CIFb130). | 0 | 1 | 2 | 3 | 4 |
|
Graduación orientativa del examen Ampliado del Estado Mental (Suma de la puntuación x 100/52) (0-4 Normal; 5-24 Leve; 25-49 Moderado; 50-95 Grave; 96-100% Total). |
|||||
| Resultado final. | N | L | M | G | T |
Tabla 3.7 Criterios para la puntuación de la deficiencia neurológica debida a alteración en el estado mental, capacidad intelectual y función superior integradora
|
Intervalos de gravedad de la deficiencia |
Intervalo 0 | Intervalo 1 | Intervalo 2 | Intervalo 3 | Intervalo 4 |
|---|---|---|---|---|---|
|
Graduación de la gravedad (%) (DTP) |
0% | 1%-5%-10% | 11%-20%-35% | 36%-51%-65% | 66%-75%-95% |
| Examen ampliado del estado mental*. | Normal. | Anomalías leves. | Anomalías moderadas. | Anomalías graves. | Anomalías más profundas. |
| Evaluación y pruebas neuropsicológicasa. | Normal. | Anomalías leves. | Anomalías moderadas. | Anomalías graves. | Anomalías más profundas. |
| Descripción. | Estado mental, capacidad intelectual y función superior integradora normales. | Alteración en las funciones superiores, que limita de forma leve la capacidad para la realización de las AVD. | Alteración en las funciones superiores que limita de forma leve a moderada la capacidad para la realización de las AVD. | Alteración en las funciones superiores que limita de forma moderada a grave la capacidad para la realización de las AVD. | Alteración en las funciones superiores que limita de forma grave o impide la capacidad para la realización de las AVD. |
|
a La Evaluación y pruebas neuropsicológicas no siempre pueden ser necesarias, pero pueden ser un recurso útil. * Tabla 3.6. |
|||||
3.4.3 Grupo 3: Trastornos de la comunicación por disfunción del sistema nervioso central: Disfasia y afasia.
Ver capítulo 7. Tabla 7.2.
3.4.4 Grupo 4: Trastornos de las emociones y de la conducta debidos a una disfunción del sistema nervioso central.
Los trastornos emocionales secundarios a las alteraciones neurológicas se evalúan con los criterios definidos en el capítulo 1-Deficiencia Intelectual y Trastornos del Desarrollo psicológico, de las emociones y de la conducta, de inicio en la infancia y la adolescencia, y el capítulo 2-Trastornos Mentales y del comportamiento. De forma simplificada se podrá evaluar con los criterios de este capítulo.
Tabla 3.9 Puntuación de la deficiencia de la Escala Evaluación de la Actividad Global (EEAG)
|
EEAG |
Descripción |
Puntuación De la deficiencia EEAG |
|---|---|---|
| 91-100 | Sin síntomas, funcionamiento superior en una amplia gama de actividades, los problemas de la vida parecen no írsele nunca de la mano, es valorado por los demás a causa de sus muchas cualidades positivas. | 0% |
| 81-90 | Síntomas mínimos o ausentes (ej., leve ansiedad antes de un examen), buen funcionamiento en todas las áreas, interesado e implicado en una gran variedad de actividades, eficiente socialmente, generalmente satisfecho con la vida, nada más que los problemas o preocupaciones cotidianas (ej., una discusión ocasional con algún miembro de la familia). | 0% |
| 71-80 | Si hay síntomas, son reacciones esperables y transitorias ante agentes estresantes psicosociales (p.ej., dificultad para concentrarse después de una discusión familiar), sólo existe una ligera deficiencia en la actividad social, laboral o escolar (p.ej., descenso temporal del rendimiento escolar). | 0% |
| 61-70 |
Existen síntomas leves (p.ej., ánimo depresivo e insomnio ligero) o Alguna dificultad en la actividad social, laboral o escolar (p.ej., ausencia ocasional, roba algo en casa), generalmente funciona bastante bien y tiene algunas relaciones interpersonales significativas. |
7% |
| 51-60 |
Síntomas moderados (ánimo apagado y lenguaje circunstancial, crisis de angustia ocasionales) o Dificultades moderadas en la actividad social, laboral o escolar (p.ej., pocos amigos, conflictos con los compañeros). |
15% |
| 41-50 | Síntomas graves (p.ej., ideación suicida, rituales obsesivos graves, robos frecuentes en tiendas) o cualquier deficiencia grave en alguna actividad social, laboral o escolar (p.ej., sin amigos, incapaz de mantener un empleo). | 30% |
| 31-40 |
Algunas deficiencias en la percepción de la realidad o en la comunicación (p.ej., el lenguaje a veces es ilógico, oscuro, o irrelevante) o Alteración grave en varias áreas, como el trabajo o el colegio, las relaciones familiares, el juicio, el pensamiento o el ánimo (p.ej., un adulto deprimido evita a sus amigos, abandona a su familia y es incapaz de trabajar; los los menores pegan con frecuencia a otros menores más pequeños, son insolentes en casa y fracasan en el colegio). |
40% |
| 21-30 |
La conducta está considerablemente influenciada por los delirios o alucinaciones o Existe una grave deficiencia en la comunicación o el juicio (p.ej., algunas veces incoherente, actúa de forma grosera e inapropiada, con preocupaciones suicidas) o incapaz de actuar en la mayoría de las áreas (p.ej., permanece en cama todo el día, sin trabajo, vivienda o amigos). |
50% |
| 11-20 |
Algún peligro de hacerse daño a sí mismo o a los demás (p.ej., intentos de suicidio sin una expectativa manifiesta de muerte, a menudo violentos, excitación maniaca) o ocasionalmente deja de mantener la higiene personal mínima (p.ej., manchas de heces) o Deficiencia total de la comunicación (p.ej., mudo o incoherente durante la mayor parte del tiempo.) |
66% |
| 1-10 | Peligro persistente de lesionarse a sí mismo o a los demás (p. ej., violencia recurrente) o incapacidad permanente para mantener la higiene personal mínima o acto suicida grave con expectativa manifiesta de muerte. | 75% |
| 0 | Información inadecuada para realizar la evaluación. | 0% |
3.5 Criterios para la evaluación de las deficiencias de la médula espinal y trastornos del movimiento debido a una disfunción del SNC.
3.5.a Lesiones de la médula espinal.
Cuando una persona con una lesión medular tiene deficiencias en varias funciones o sistemas (por ejemplo, extremidades superiores e inferiores, y de vejiga, recto y función sexual, o problemas respiratorios neurógenos), se debe evaluar cada una según los criterios de su sección correspondiente del presente capítulo y usar la tabla de valores combinados del Apéndice para combinar las estimaciones de la deficiencia corporal para las distintas funciones.
3.5.b Trastornos del movimiento involuntario debidos a una disfunción del SNC.
Los trastornos del movimiento involuntario se evalúan según su interferencia con las AVD con las tablas 3.10 y 3.11.
En casos de tics, manierismos y estereotipias se evaluarán alternativamente esta sección según la tabla 1.9 de la sección de trastornos del comportamiento y las emociones del capítulo 1.
3.6 Criterios para la evaluación de deficiencia de las extremidades superiores por disfunción del sistema nervioso central:
Tabla 3.10 Criterios para la puntuación de deficiencia debida a alteración funcional de las extremidades superiores por disfunción del sistema nervioso central
|
Intervalos de gravedad de la deficiencia |
Intervalo 0 | Intervalo 1 | Intervalo 2 | Intervalo 3 | Intervalo 4 |
|---|---|---|---|---|---|
|
Graduación de la gravedad (%) (DTP) |
0% |
1%-3%-5% No dominante |
6%-10%-15% No dominante |
16%-23%-30% No dominante |
31%-40%-50% No dominante |
| 0% |
1%-5%-10% Dominante |
11%-15%-20% Dominante |
21%-30%-40% Dominante |
41%-51%-60% Dominante |
|
| Descripción. | La persona no tiene deficiencia de la función de la extremidad superior. |
La persona puede usar la extremidad afectada para las AVD y mantener objetos pero tiene dificultad con la destreza manual. Pueden existir deformidades articulares y contracturas fijas con posición no funcional en algunas articulaciones segmentarias de la mano (MCF y/o IF) y la distancia pulpejos palma es normalmente mayor de 1 cm. La capacidad de pinza es completa pero existe pérdida de fuerza, disestesias, astereognosia o disquinesias que dificultan la prensión eficaz y con fuerza según su tamaño o peso o la manipulación de objetos pequeños y actividades que requieran destreza fina. |
La persona puede usar la extremidad afectada para las AVD, puede agarrar y mantener objetos con dificultad pero no tiene destreza manual. Pueden existir deformidades articulares y contracturas fijas con posición no funcional en algunas articulaciones segmentarias de la mano (MCF y/o IF) de la trapecio metacarpiana y de la muñeca o pérdida de la oposición del pulgar la distancia pulpejos palma es mayor de 2 cm. La capacidad de prensión y pinza se encuentra gravemente afectada con pérdida de destreza y capacidad manipulativas tanto en actividades finas como en groseras. |
La persona puede usar la extremidad afectada sólo como ayuda elemental en las AVD. Deformidades articulares o contracturas fijas en diversas articulaciones de toda la ES con paresia o plejia en algún grupo muscular aislado. Sin capacidad de pinza efectiva, con afectación de la fuerza, el tono, la sensibilidad o movimientos disquinéticos graves, Manteniendo exclusivamente movimientos o habilidades globales con la ES como levantar, separar, aproximar, empujar siendo posible la participación global de la extremidad en actividades de autocuidado y como auxiliar en actividades de apoyo y empuje del miembro contralateral. |
La persona no puede usar la extremidad afectada para las AVD. Deformidades articulares o contracturas fijas con alteraciones graves del tono, la sensibilidad o con paresia grave o plejia en toda la ES. Imposibilidad de cualquier actividad funcional útil. Sin capacidad para realizar actividades de autocuidado incluso como miembro auxiliar. |
3.7 Criterios para la evaluación de las deficiencias de la estática, la marcha y los trastornos del movimiento debidos a una disfunción del SNC.
Tabla 3.11 Criterios para la puntuación de la deficiencia debida a trastornos de la estática y de la marcha
|
Intervalos de gravedad de la deficiencia |
Intervalo 0 | Intervalo 1 | Intervalo 2 | Intervalo 3 | Intervalo 4 |
|---|---|---|---|---|---|
|
Graduación de la gravedad (%) (DTP) |
0% | 1%-7%-10% | 11%-16%-20% | 21%-30%-40% | 41%-51%-65% |
| Descripción. | Sin trastornos de la estática o la marcha. |
Se levanta para conseguir la bipedestación. Camina pero tiene dificultad con las elevaciones, rampas, escaleras, sillones, y/o largas distancias. Cojera antiálgica con bipedestación asimétrica - acortada, se corrige con modificaciones del calzado. Signo de Trendelenburg positivo. Puede requerir ocasionalmente la utilización de un bastón o muleta. |
Puede necesitar ayuda para levantarse y conseguir la bipedestación. Camina alguna distancia con dificultad y sin ayuda pero limitado a superficies llanas. Requiere la utilización parcial de un bastón o muleta para caminar recorridos largos, pero no generalmente en el hogar o en el trabajo o el uso de un corrector (órtesis) corto. Solo se puntuará 20% con uso de corrector corto y utilización de bastón en recorridos largos. |
Puede necesitar ayuda para levantarse y mantiene la bipedestación con dificultad. No puede andar sin ayuda. Requiere la utilización de un bastón, muleta o corrector (órtesis) largo, o de ambos o de dos bastones en todos sus desplazamientos. Solo se puntuará con 40% cuando se requiera obligatoriamente la utilización de dos bastones en todos los desplazamientos 65%, en el caso. |
No puede levantarse ni permanecer de pie sin ayuda, soporte mecánico y/o un dispositivo asistido. Requiere la utilización de dos bastones o dos muletas y uno o más correctores (órtesis) corto o largo en todos sus desplazamientos. Precisa andador o Precisa obligatoriamente la ayuda de otra persona en todos sus desplazamientos. Solo se puntuará de necesitar obligatoriamente silla de ruedas, en todos los desplazamientos. |
3.8 Criterios para la evaluación de la eficiencia de movilidad por disfunción del SNC en la infancia y la adolescencia.
Existen metodologías específicas para la evaluación de la deficiencia o demora en el movimiento de extremidades, estática y la marcha por disfunción del SNC en la infancia y la adolescencia en los cuales se diferencian diversas etapas evolutivas en el proceso de desarrollo.
Se considerarán aquellas personas menores diagnosticadas de una afectación del SNC documentada, tratada durante un tiempo suficiente, en las que se pueda objetivar en el momento de la evaluación un trastorno permanente de las funciones motoras y en las que se prevé una demora en el desarrollo motor.
En la evaluación de condiciones de salud en la infancia y adolescencia con afectación del SNC en las cuales es previsible una demora grave y la Máxima Mejoría Clínica (MMC) solo puede ser determinada a un medio / largo plazo, se podrán evaluar con un grado aproximado de deficiencia total de la persona (DTP) del 33%. Esta evaluación tendrá siempre un carácter temporal y se hará una primera revisión a los 2 años de la primera evaluación. Con posterioridad, en función de la edad, de los procesos terapéuticos que precisen y de las posibilidades evolutivas y rehabilitadoras, se realizarán nuevos periodos de revisión de 3 ó 5 años, hasta que pueda concretarse la situación de la MMC y se reconozca el grado de deficiencia permanente como definitivo.
3.9 Criterios para la evaluación de las deficiencias debido a intestino neurógeno, vejiga neurógena y disfunción sexual.
3.9.a Intestino neurógeno.
Tabla 3.12 Criterios para la puntuación de la deficiencia debida a intestino neurógeno
|
Intervalos de gravedad de la deficiencia |
Intervalo 0 | Intervalo 1 | Intervalo 2 | Intervalo 3 | Intervalo 4 |
|---|---|---|---|---|---|
|
Graduación de la gravedad (%) (DTP) |
0% | 1%-3%-5% | 6%-8%-10% | 11%-15%-20% | 21-31%-40 |
| Descripción. | Completamente continente sin programa especial. | Continente con programa intestinal. | Incontinente una vez por semana a pesar de un óptimo programa intestinal. | Incontinente más de una vez por semana pero no todos los días a pesar de un óptimo programa intestinal. | Incontinencia con frecuencia diaria o totalmente incontinente. |
3.9.b Vejiga neurógena.
Tabla 3.13 Criterios para la puntuación de la deficiencia debida a vejiga neurógena
|
Intervalos de gravedad de la deficiencia |
Intervalo 0 | Intervalo 1 | Intervalo 2 | Intervalo 3 | Intervalo 4 |
|---|---|---|---|---|---|
|
Graduación de la gravedad (%) (DTP) |
0% | 1%-3%-5% | 6%-10%-15% | 16%-18%-20% | 21-25%-30% |
| Descripción. | Completamente continente sin sondaje o dispositivos externos. | Alteración del control voluntario sin incontinencia con un programa de manejo vesical. | Requiere de un sondaje evacuatorio al día para mantener la continencia. | Requiere de varios sondajes evacuatorios diarios para mantener la continencia. |
Incontinencia total o Sondaje permanente. |
3.9.c Disfunción sexual neurógena.
Tabla 3.14 Criterios para la puntuación de la deficiencia debida a disfunción sexual neurógena
|
Intervalos de gravedad de la deficiencia |
Intervalo 0 | Intervalo 1 | Intervalo 2 | Intervalo 3 |
|---|---|---|---|---|
|
Graduación de la gravedad (%) (DTP) |
0% | 1%-3%-5% | 6%-8%-10% | 11%-13%-15% |
| Descripción. | Sin deficiencia de la función sexual. | La persona tiene alguna función sexual pero, con dificultad de erección y eyaculación en hombres, o pérdida del control consciente, excitación o lubricación en ambos sexos. | La función sexual refleja es posible pero no hay control consciente. | Sin función sexual. |
3.10 Criterios para la evaluación de la disfunción respiratoria neurógena
Tabla 3.15 Criterios para la puntuación de la deficiencia debida a disfunción neurógena respiratoria
|
Intervalos de gravedad de la deficiencia |
Intervalo 0 | Intervalo 1 | Intervalo 2 | Intervalo 3 | Intervalo 4 |
|---|---|---|---|---|---|
|
Graduación de la gravedad (%) (DTP) |
0% | 1%-3%-5% | 6%-10%-20% | 21%-25%-35% | 65% |
| Descripción. | Sin deficiencia neurógena de la respiración. | La persona puede respirar espontáneamente pero tiene dificultad para realizar las AVD que requieren un esfuerzo intenso como correr. | La persona es capaz de respirar espontáneamente pero limitado para realizar algunas actividades que requieran esfuerzo como subir escaleras o el esfuerzo prolongado. |
La persona sólo es capaz de realizar actividades sedentarias o Traqueostomía. |
La persona no es capaz de respirar espontáneamente, y depende de un respirador. |
3.11 Criterios para la evaluación del sistema nervioso periférico: Neuropatías periféricas, trastornos de la unión neuromuscular y miopatías.
3.11.a Neuropatía periférica dolor disestésico.
La deficiencia debida a la debilidad motora se puntúa según el impacto en las AVD al igual que para la persona con una lesión medular (tablas 3.10 y 3.11).
Los métodos empleados para clasificar y evaluar las neuropatías periféricas de nervios espinales, plexos braquial o lumbosacro, y nervios individuales se describen de forma pormenorizada en los capítulos de las extremidades y columna y deben ser evaluados preferentemente en los mismos. Solo cuando los términos empleados para describir la neuropatía en estos capítulos, sean insuficientes para describir la magnitud de la deficiencia se evaluarán en esta sección.
Tabla 3.16 Criterios para la puntuación de la deficiencia debida a dolor disestésico secundario a lesión medular
|
Intervalos de gravedad de la deficiencia |
Intervalo 0 | Intervalo 1 | Intervalo 2 | Intervalo 3 |
|---|---|---|---|---|
|
Graduación de la gravedad (%) (CT) |
0% | 1%-3%-5% | 6%-8%-10% | 11%-13%-15% |
| Descripción. | Sin dolor disestésico. | Dolor disestésico leve. | Dolor disestésico moderado. | Dolor disestésico grave. |
3.11.b Trastornos de la unión neuromusculares.
La deficiencia de estos trastornos se evalúa de acuerdo con el impacto en la realización de las AVD mediante los criterios de puntuación de la deficiencia recogidos en la Tabla 3.17 Criterios para la evaluación de deficiencia debida a alteración funcional de EESS y cintura escapular en los trastornos de la unión neuromuscular y miopatías para el caso de que esté comprometida la funcionalidad a nivel de brazos y cintura escapular. Cuando la afectación es a nivel de extremidades inferiores y cintura pelviana se utilizará la tabla 3.11.
3.11.c Miopatías.
La evaluación se realizará siguiendo los criterios de la tabla 3.17, en el caso de afectación a nivel de brazos y cintura escapular, y por la tabla 3.11 Criterios para la puntuación de la deficiencia debida a trastornos de la estática y de la marcha. Cuando la afectación es a nivel de extremidades inferiores y cintura pelviana.
Tabla 3.17 Criterios para la puntuación de deficiencia debida a alteración funcional de EESS y cintura escapular en los trastornos de la unión neuromuscular y miopatías
| Intervalos de grado | Intervalo 0 | Intervalo 1 | Intervalo 2 | Intervalo 3 | Intervalo 4 |
|---|---|---|---|---|---|
|
Gravedad de la deficiencia (%) (DTP) |
0% |
1%-3%-5% No dominante |
6%-10%-15% No dominante |
16%-23%-30% No dominante |
31%-40%-50% No dominante |
| 0% |
1%-5%-10% Dominante |
11%-15%-20% Dominante |
21%-30%-40% Dominante |
41%-50%-60% Dominante |
|
| Descripción. |
La persona está diagnosticada de una enfermedad neuromuscular. No presenta déficit de fuerza en las extremidades superiores. No presenta limitación en la capacidad para realizar las AVD. |
La persona presenta amioatrofia de cintura escapular y debilidad de la musculatura proximal. Eleva los brazos por encima del plano de los hombros y los puede mantener elevados pero no es capaz de vencer una resistencia. La persona puede usar las extremidades superiores para las actividades de autocuidado pero está limitada para actividades que requieran elevar objetos pesados por encima del plano de los hombros. |
La persona presenta amioatrofia de cintura escapular y debilidad de la musculatura proximal. No puede elevar los brazos por encima del plano de los hombros y no los puede mantener elevados contra la gravedad. La persona puede usar las extremidades superiores para realizar la mayoría de las actividades de autocuidado pero presenta limitación grave o total para aquellas actividades que requieran mantener los brazos elevados por encima del plano de los hombros y levantar, transportar y manipular objetos pesados.s |
La persona presenta amioatrofia severa de la cintura escapular y debilidad de la musculatura proximal y de brazos. No puede elevar los hombros ni flexionar los codos contra la gravedad. Capacidad manipulativa conservada para objetos ligeros. Precisa el apoyo de los codos y antebrazos en una superficie fija para facilitar el movimiento del antebrazo contra la gravedad. La persona puede agarrar, sostener y manipular objetos ligeros siempre que mantenga los antebrazos apoyados. La persona presenta limitación moderada a grave de la capacidad para realizar las AVD incluida alguna actividad de autocuidado. |
La persona presenta amioatrofia severa de cintura escapular y debilidad muscular severa de toda la extremidad. No puede mover los hombros ni los codos contra la gravedad. Sin capacidad de pinza efectiva. Puede presentar limitaciones articulares. Precisa apoyo de los antebrazos en una superficie fija para facilitar la manipulación de algún objeto ligero en el plano de la mesa. La persona presenta limitación grave o muy grave para realizar actividades de la vida diaria incluidas las actividades de autocuidado. |
3.11.d Polineuropatías y Trastornos del sistema nervioso autónomo (SNA).
El déficit relacionado con la pérdida transitoria de la conciencia tras un período de isquemia cerebral puede deberse a varios mecanismos, incluyendo el ortostatismo, acciones reflejas, trastornos cardiopulmonares y puede estimarse según los criterios para la evaluación de la deficiencia debido a la pérdida episódica de conciencia (Tabla 3.4).
Para determinar la magnitud de la deficiencia en los casos alteraciones motoras o sensitivas utilizaremos las tablas 3.10, 3.11 y 3.17. En el de los trastornos del Sistema Nervioso Autónomo será necesario remitirse a otros capítulos.
3.11.e Síndrome de piernas inquietas (SPI) o enfermedad de Willis-Ekbon.
La evaluación ha de ser siempre individualizada y la puntuación de la deficiencia reflejara la repercusión global y única sobre el funcionamiento que la enfermedad produzca en el paciente, incluyendo la repercusión psicológica reactiva o la de otras secciones como consecuencia del SPI. La puntuación tomará como referencia los niveles de gravedad propuestos por la escala específica IRLS (que idealmente se pasará en contexto clínico y no evaluador).
Tabla 3.18 Escala IRLS para evaluación del Síndrome de piernas inquietas
| Escala IRLS | Graduación | ||||
|---|---|---|---|---|---|
| N | L | M | G | T | |
| Intensidad de las molestias en miembros inferiores y superiores. | 0 | 1 | 2 | 3 | 4 |
| Necesidad de movimiento. | 0 | 1 | 2 | 3 | 4 |
| Mejoría con el movimiento. | 0 | 1 | 2 | 3 | 4 |
| Trastornos del sueño por SPI. | 0 | 1 | 2 | 3 | 4 |
| Fatiga y somnolencia diurna debido al SPI. | 0 | 1 | 2 | 3 | 4 |
| Afectación global por el SPI. | 0 | 1 | 2 | 3 | 4 |
| Frecuencia de síntomas. | 0 | 1 | 2 | 3 | 4 |
| Duración de los síntomas a lo largo de un día habitual. | 0 | 1 | 2 | 3 | 4 |
| Impacto de los síntomas sobre las actividades diurnas (familia, tareas domésticas, trabajo, etc.). | 0 | 1 | 2 | 3 | 4 |
| Impacto de los síntomas sobre el estado de ánimo. | 0 | 1 | 2 | 3 | 4 |
| Total = | |||||
Mediante la suma de estos apartados se obtiene una puntuación total con un valor que oscila entre 0 y 40. Los sujetos cuya puntuación total es 0 no presentan SPI, entre 1 a 10 sufren un SPI leve; de 11 a 20 presentan un SPI moderado; entre 21 y 30 padecen un SPI intenso; y de 31 a 40 un SPI muy intenso.
Para la puntuación del SPI se tendrán en cuenta los siguientes intervalos de deficiencia.
Tabla 3.19 Criterios para la puntuación para el síndrome de piernas inquietas
|
Intervalos de gravedad de la deficiencia |
Intervalo 0 | Intervalo 1 | Intervalo 2 | Intervalo 3 |
|---|---|---|---|---|
|
Graduación de la gravedad (%) (DTP) |
0% | 1-3-5% | 6%-8%-10% | 11%-13-15% |
| Puntuación escala IRSL. | 1-10 | 11 -20 | 21-30 | 31-40 |
3.12 Criterios para la evaluación de las deficiencias relacionadas con el síndrome del dolor regional complejo.
El Síndrome Doloroso Regional Complejo (SDRC), también conocido como Distrofia Simpática Refleja (RSD) genera conflictos para la evaluación de la deficiencia. Ésta deberá realizarse con las tablas contenidas en el capítulo de las extremidades superiores e inferiores.
En todos los casos de secuelas motoras de EESS provocadas por patologías evaluadas en este capítulo, cuando estén afectados ambas EESS la puntuación se obtendrá combinando la afectación de la ES dominante y de la ES no dominante.
3.13 Criterios para la evaluación de deficiencia relacionada con algias craneofaciales.
En este apartado se establecen criterios para la evaluación de la deficiencia relacionada con algias craneofaciales secundarias a migraña y a afecciones de pares craneales que cursan con dolor continuo o recurrente.
El profesional evaluador debe verificar que los procesos patológicos han sido diagnosticados y tratados durante al menos 1 año para considerar sus consecuencias como permanentes. Se indicará un plazo de revisión de 2 años tras la primera evaluación, hasta asegurar que la persona ha alcanzado la Máxima Mejoría Clínica antes de asignar un grado definitivo.
3.13.a Migraña.
Tabla 3.20 Cuestionario MIDAS
| Días | |
|---|---|
| 1. ¿Cuántos días en los últimos tres meses ha tenido usted que faltar a su trabajo o lugar de estudios a causa de un dolor de cabeza? | |
| 2. ¿Cuántos días en los 3 últimos meses su rendimiento en el trabajo o lugar de estudios se ha visto reducido a la mitad o más a causa del dolor de cabeza? (No incluya los días que ha contabilizado en la pregunta 1, en los cuales faltó al trabajo o al lugar de estudios). | |
| 3. ¿Cuántos días en los últimos tres meses no ha podido realizar sus labores de hogar a causa del dolor de cabeza? | |
| 4. ¿Cuántos días en los últimos tres meses, su rendimiento en las labores de hogar se ha visto reducido a la mitad o más a causa del dolor de cabeza? (No incluya los días que usted contabiliza en la pregunta 3, en los cuales no podía realizar las tareas del hogar). | |
| 5. ¿Cuántos días en los últimos tres meses no ha podido asistir a actividades familiares, sociales o de ocio, a causa del dolor de cabeza? | |
| TOTAL. |
Se suma la puntuación de las cinco preguntas anteriores y se utiliza la Tabla 3.21 para determinar la deficiencia por migraña. Se deberá valorar el cumplimiento del tratamiento, su eficacia y si la Máxima Mejoría Clínica (MMC) se ha alcanzado antes de proceder a la evaluación. Idealmente el cuestionario ha de haber sido pasado en contexto de consulta clínica (consulta de neurología) y no en el momento de la evaluación de discapacidad.
Tabla 3.21 Criterios para la puntuación de la deficiencia debida a la migraña
|
Intervalos de gravedad de la deficiencia |
Intervalo 0 | Intervalo 1 | Intervalo 2 | Intervalo 3 |
|---|---|---|---|---|
|
Graduación de la gravedad (%) (DTP) |
1-5-10% | 11-15-20% | 21-28-35% | |
| Puntuación de MIDAS | 0-10 | 610 | 11-20 | 21 |
| Descripción. |
No hay diagnóstico claro de migrañas. Malestar mínimo o poco frecuente. |
Malestar leve o poco frecuente. | Malestar moderado y frecuencia mensual, documentada medicamente y tratada adecuadamente. Evolución de al menos 1 año. | Malestar severo y frecuencia semanal, documentada medicamente y tratada adecuadamente. Evolución de al menos 1 año. |
3.13.b Criterios para la evaluación de deficiencia relacionada con neuralgia del trigémino y glosofaríngeo y la afectación de los pares craneales.
Tabla 3.22 Criterios para puntuación de la deficiencia del nervio facial, trigémino y glosofaríngeo
|
Intervalos de gravedad de la deficiencia |
Intervalo 0 | Intervalo 1 | Intervalo 2 | Intervalo 3 |
|---|---|---|---|---|
|
Graduación de la gravedad (%) (DTP) |
0% | 1-5-10% | 11-15-20% | 21-28-35% |
| Descripción. | Sin neuralgia. |
Dolor neurálgico leve incontrolado que puede interferir con las AVD o Deficiencia motora leve. |
Dolor neurálgico incontrolado unilateral grave que interfiere con las AVD o Deficiencia motora unilateral grave o moderada bilateral. |
Dolor neurálgico bilateral grave e incontrolado, que interfiere con las AVD o Deficiencia motora bilateral grave. |
3.14 Criterios para la evaluación de deficiencia de nervios periféricos misceláneos de cabeza y el tronco.
Tabla 3.23 Criterios para la evaluación de nervios periféricos misceláneos
|
Intervalos de gravedad de la deficiencia |
Intervalo 0 | Intervalo 1 | Intervalo 2 | Intervalo 3 |
|---|---|---|---|---|
|
Graduación de la gravedad (%) (DTP) |
0% | 1-3-5% | 6%-8%-10% | 11%-13-15% |
|
N. occipital mayor. N. occipital menor. N. auricular mayor. N. intercostal. N. genitofemoral. N. ilioinguinal. N. iliohipogástrico. N. pudendo. |
Sin neuralgia. | Dolor neuropático leve sólo en una distribución anatómica. | Dolor neuropático leve en varias distribuciones anatómicas o moderado en una distribución. | Dolor neuropático grave en una o en varias distribuciones anatómicas. |
Capítulo 4
Sistema visual
4.1 Introducción.
En este capítulo se proporcionan criterios para la evaluación de la deficiencia permanente del sistema visual en la medida que afecta a la capacidad individual para llevar a cabo las actividades de la vida diaria (AVD) relacionadas con la vista una vez conseguida la Máxima Mejoría Clínica (MMC) y con la mejor corrección óptica posible.
La evaluación de la deficiencia visual toma como referente la Escala de visión funcional (EVF), la resta de la EVF de 100 proporciona el grado de deficiencia del sistema visual (DSV). Para efectuar la conversión de la puntuación del DSV a deficiencia total de la persona (DTP) se utiliza la tabla 4.4.
Tabla 4.1 Pasos para la evaluación de la deficiencia en el sistema visual
| Evaluación de las deficiencias en las funciones visuales para OD, OI, AO | Visión funcional estimada para la persona |
|---|---|
| Agudeza visual: Escala de Agudeza Visual (EAV) = número de letras reconocidas |
Escala de Agudeza Funcional (EAF) Proporciona una estimación estadística de la capacidad para realizar las AVD relacionadas con la agudeza visual, como la lectura. La fórmula es: EAF = (3 x EAV AO + EAV OD + EAV OI ) /5 En esta ecuación la agudeza binocular proporciona el 60 % del valor, los ojos derecho e izquierdo Contribuyen con un 20% cada uno. |
| Campo visual: Escala de Campo Visual (ECV) = número de puntos detectados |
Escala de Campo Funcional (ECF): Proporciona una estimación estadística de la capacidad para realizar las AVD relacionadas con el campo visual, como la orientación y la movilidad. La fórmula es: ECF = ( 3 x ECV AO + ECV OD + ECV OI ) /5 En esta ecuación el campo binocular proporciona el 60 % del valor, los ojos derecho e izquierdo contribuyen con un 20% cada uno. Escala de Visión Funcional (EVF): Evalúa la función visual general. Combina la Escala de Agudeza Funcional (EAF) y la Escala de Campo Funcional (ECF). La fórmula es: EVF = EAF x ECF /100 |
|
Ajuste opcional para otras deficiencias de visión: Binocularidad, estereopsis, supresión y diplopía... |
|
|
Deficiencia del Sistema Visual (DSV): Estima la función visual perdida como DSV = 100 - EVF (y Ajustes, en su caso) |
|
| Combine con la deficiencia de otros sistemas orgánicos, si es aplicable. | Deficiencia total de la persona (DTP). |
|
OD ojo derecho, 01, ojo izquierdo y AO ambos ojos. |
|
4.2 Deficiencia de la Agudeza Visual (AV).
Pasos para asignar una puntuación de la deficiencia basada en la agudeza visual:
1. Medir la agudeza visual mejor corregida para cada ojo y con ambos ojos.
2. Utilizar la Tabla 4.2 para convertir los valores de agudez visual a la Escala de Agudeza Visual (EAV).
3. Calcular la Escala de Agudeza Funcional (EAF) de la persona, utilizando la siguiente fórmula:
EAF = (3 x EAVAO + EAVOD + EAVOI) / 5
El grado de deficiencia de la agudeza visual se calcula restando la EAF de 100.
Tabla 4.2 Deficiencia Agudeza Visual (Escala de agudeza visual)
|
Clasificación de la agudeza visual (basado en la CIE-9-CM y CIE-10) |
Agudeza visualb | Escala de Agudeza Visual (EAV) | Deficiencia de la función visual | Capacidad lectura estimada | |||
|---|---|---|---|---|---|---|---|
| Anotación USA | Anotación decimal | Anotación a 1 m | |||||
| Visión normal o casi normal. | Rango de visión normal. | 20/12.5 | 1/0.63 | 110 |
Velocidad de lectura normal. Distancia de lectura normal. Capacidad de reserva para la letra pequeña. |
||
| 20/16 | 1/0.8 | 105 | |||||
| 20/20 | 1 | 1/1 | 100 | 0 | |||
| 20/25 | 0,8 | 1/1,25 | 95 | 5 | |||
| 0,7 | 7 | ||||||
| Visión casi normal o Deficiencia visual leve. | 20/30 | 0,6 | 1/1,6 | 90 | 10 |
Velocidad de lectura normal. Distancia de lectura normal. No hay capacidad de reserva para la letra pequeña. |
|
| 20/40 | 0,5 | 1 /2 | 85 | 15 | |||
| 20/50 | 0,4 | 1 /2,5 | 80 | 20 | |||
| 20/63 | 0,3 | 1 /3,2 | 75 | 25 | |||
| Deficiencia visual. |
Deficiencia visual moderada (G1). |
20/80 | 0,25 | 1 /4 | 70 | 30 |
Casi normal con ayudas para la lectura. Usa lupas de escaso aumento o libros con letra grande. |
| 20/100 | 0,2 | 1 /5 | 65 | 35 | |||
| 20/125 | 0,16 | 1 /6,3 | 60 | 40 | |||
| 20/160 | 0,125 | 1 /8 | 55 | 45 | |||
|
Deficiencia visual grave (G2). |
20/200 | 0,10 | 1 /10 | 40 | 70 |
Más lenta de lo normal con ayudas para la lectura. Usa lupas de gran aumento. |
|
| 20/300 | 1 /16 | 35 | 70 | ||||
| 20/400 | 1 /20 | 30 | 70 | ||||
| 0,05 | |||||||
|
Deficiencia visual profunda (G3). |
20/630 | CD a 3m | 1 /32 | 25 | 75 |
Muy disminuida con ayudas para la lectura. Usa lupas para la lectura de puntos, pero puede preferir audio libros. |
|
| 20/800 | CD a 1m | 1 /40 | 20 | 80 | |||
| 20/1000 | MM | 1 /50 | 15 | 85 | |||
| Ceguera o casi ceguera. | Casi ceguera (G4). | 20/1250 | PL | 1 /63 | 10 | 90 |
No hay lectura visual. Depende de audio libros, braille, u otras fuentes no visuales. |
| 20/1600 | PL | 1 /80 | 5 | 95 | |||
|
20/2000 o menos |
PL | 1 /100 | |||||
| Ceguera total (G5). | No percepción de luz. | 0 | 100 | ||||
|
a Usar esta tabla para convertir los valores de medición de la agudeza visual a una Escala de Agudeza Visual (EAV) para cada ojo. b Los valores de agudeza visual utilizados en esta tabla siguen una progresión logarítmica estricta. El valor EAV sigue una progresión lineal. Para el uso clínico, valores de 20/32 y 20/63 pueden ser redondeados a 20/30 y 20/60 respectivamente. c Los distintos niveles de capacidad de lectura estimados son referidos a promedios estadísticos en condiciones normalizadas y con las ayudas técnicas correspondientes. La capacidad individual puede ser mejor o peor que el promedio de la lista. PL: Percepcición de Luz. CD: Cuenta dedos. MM: Movimiento mano. |
|||||||
Usar esta tabla para convertir los valores de medición de la agudeza visual a una Escala de Agudeza Visual (EAV) para cada ojo.
4.3 Deficiencia del campo visual (CV).
La Escala del campo visual (ECV) que es la base para el cálculo de los grados de deficiencia basados en el campo visual, es paralela a la EAV.
Pasos para asignar una puntuación de la deficiencia basada en el campo visual:
El cálculo de la puntuación de la deficiencia basada en el campo visual requiere seguir los siguientes pasos:
1. Determinar la extensión del campo visual para cada ojo.
Si disponemos de una perimetría de Goldmann (CV de 60°) determinar la isóptera III-4-e para cada ojo. Si sólo disponemos de perimetría automatizada (CV de 30°), determinar una pseudoisóptera dibujando una línea alrededor de todos los puntos con una sensibilidad de 10 dB o mejor, excluyendo los puntos con sensibilidad menor a 10 dB.
2. Determinar la Escala del Campo Visual (ECV) para cada ojo.
La ECV está resumida en la Tabla 4.3, que tiene una organización similar a la Tabla 4.2. La Tabla 4.3 proporciona puntos de referencia para las pérdidas concéntricas de campo. Dado que las pérdidas de campo visual reales rara vez son exactamente concéntricas, esta Tabla no se puede utilizar para determinar una ECV exacta. La columna de la derecha de la tabla puede ayudarnos a estimar mejor el rango del deterioro.
3. Determinar el campo visual binocular por superposición de ambos campos monoculares.
Para el campo binocular, se cuentan los puntos tal como se ven si son vistos por ambos ojos o solo por uno. Esto determina la ECV binocular (ECVAO).
4. Combinar las tres Escalas de Campo Visual (ECV) para obtener una Escala de Campo Funcional (ECF) para el sujeto.
La fórmula es:
ECF = (3 X ECVAO + ECN/OD + ECV0I) / 5
5. La puntuación de la deficiencia basada en el campo visual es 100 - ECF.
Tabla 4.3 Deficiencia del campo visual (Escala de campo visual)
|
Clasificación por deficiencia de campo visual (Basados en ICD-9-CM) |
Condiciones especiales | Grados conservados si la pérdida es concéntrica | Escala del Campo Visual (ECV) | Deficiencia de la función visual | Capacidad estimada para tareas de orientación visual y movilidad («O + M») | |
|---|---|---|---|---|---|---|
| Visión (casi) normal. |
Rango de visión normal. |
60° | 110 |
... 0 |
Orientación visual normal. Movilidad normal. |
|
| 105 | ||||||
| 100 | ||||||
| Pérdida < 1 cuadrante. | 95 | 5 | ||||
| Visión casi normal o con deficiencia leve. |
Pérdida de 1 cuadrante. Cuadrantanopsia homonima. |
50° | 90 | 10 |
Ejecución «O + M» normal. Necesita más exploraciones. Ocasionalmente se sorprende por todo lo que proviene por su lado. |
|
| Pérdida > 1 cuadrante. | 45° | 85 | 15 | |||
| 40° | 80 | 20 | ||||
| Deficiencia visual. |
Deficiencia visual moderada. |
Pérdida de la parte superior del campo. | 35° | 75 | 25 |
Rendimiento casi normal. Requiere exploración para obstáculos. |
| 30° | 70 | 30 | ||||
| 25° | 65 | 35 | ||||
| 20° | 60 | 40 | ||||
| 15° | 55 | 45 | ||||
| Deficiencia visual grave. |
Hemianopsia homónima. Pérdida de la parte inferior del campo. Pérdida > 2 cuadrantes. |
50 | 50 |
Movilidad visual más lenta de lo normal. Requiere evaluación continua. Podría usar bastón como ayuda. |
||
| 10° | 40 | 70 | ||||
| 7º | 35 | 70 | ||||
|
Deficiencia visual profunda. |
6º | 30 | 70 |
Debe usar bastón largo para detector objetos. Podría usar la visión como ayuda para identificar cosas. |
||
| 5° | 25 | 75 | ||||
| 4° | 20 | 80 | ||||
| 3° | 15 | 85 | ||||
| (Casi) ceguera | Casi ceguera. | 2° | 10 | 90 |
Orientación visual poco fiable. Debe confiar en un bastón largo, sonidos, perros guía, y otras ayudas para la movilidad de personas ciegas. |
|
| 1° | 5 | 95 | ||||
| Ceguera total. | No tiene campo visual. | 0 | 100 | |||
4.4 Cálculo de la Escala de Visión Funcional (EVF).
La EAF y la ECF se calculan como medias ponderadas de la EAV y la ECV de cada ojo.
Regla básica:
Para calcular la EVF, la EAF y la ECF se multiplican como si representasen porcentajes de una puntuación:
EVF = (EAF x ECF) / 100
Reglas adicionales:
Son necesarias algunas reglas adicionales para evitar algunos cálculos poco realistas.
1) Para el propósito de este cálculo, las Escalas de Agudeza y Campo Visual mayores de 100 se tratan como si fuesen de 100. Así, la pérdida se contabiliza sólo si el rendimiento cae por debajo del rendimiento estándar.
2) Si no se dispone de datos y no hay ninguna razón médica para sospechar un déficit de campo visual, se puede asumir que la ECF es 100. En este caso, la EVF es lo mismo que la EAF, y el grado de deficiencia para el sistema visual es el mismo que el grado de deficiencia para la pérdida de agudeza visual.
En cualquier caso la valoración de la afectación de la AV o del CV debe estar basada en una situación patológica diagnosticada, siendo el déficit objetivado acorde con la misma.
Hay reducciones del CV que se relacionan con el envejecimiento y defectos refractarios, que no serán valorables si no se aporta un diagnóstico acorde con las lesiones.
3) Si la agudeza visual está disminuida, algunas pérdidas del campo visual central no se contabilizarán:
Los escotomas paracentrales (manchas ciegas adyacentes al punto de fijación) pueden interferir con la capacidad lectora y otras AVD, por lo que serán contabilizados aunque no afecten a la agudeza central. (Podríamos evaluarlas como un déficit campimétrico < 1 cuadrante).
Por el contrario si el escotoma es central (es decir, si cubre el punto de fijación) afecta tanto a la AV como al CV, por lo que las dos puntuaciones de deficiencia no pueden ser consideradas independientes. De manera que, en esos casos, si la agudeza visual está disminuida, las pérdidas del campo visual central no se contabilizarán, calculándola deficiencia visual solo con la AV.
4.5 Ajustes individuales.
Pueden aparecer otras deficiencias en el sistema visual en relación con la sensibilidad a la luz y al contraste, visión para el color, visión nocturna, binocularidad, estereopsia, supresión, diplopía... Si estas condiciones causan una deficiencia significativa que no está refleiada en la agudeza visual o en la pérdida de campo visual, también pueden utilizarse como ajustes en la puntuación de la deficiencia del sistema visual. Condición imprescindible para este ajuste, es que el problema tiene que estar bien documentado en los informes oftalmológicos y haber alcanzado su máxima mejoría clínica. El ajuste deberá limitarse a incrementar la puntuación de deficiencia del sistema visual (disminución de la EVF) entre 0 y 15 puntos.
En los casos de diplopía que precisen oclusión uniocular persistente se aplicará una disminución de EVF de 15 a 20 puntos.
4.6 Consideraciones especiales.
4.6.1 Evaluación de pacientes trasplantados corneales:
En el caso de pacientes con degeneraciones corneales, por lo general bilaterales aunque no necesariamente simétricas y que sean susceptibles de trasplante corneal, podría realizarse una evaluación con carácter temporal.
4.6.2 Características específicas de la evaluación visual en la infancia y la adolescencia:
En la primera infancia se tiene en cuenta principalmente la función visual en distancias inferiores a 2 metros. Cuando el menor presenta un diagnóstico en el que se considere que existe una deficiencia permanente, aunque no pueda cuantificarse, o se prevea en su evolución, a pesar de las medidas terapéuticas adoptadas, el desarrollo a corto-medio plazo de una deficiencia visual permanente de importancia, se podrá asignar un grado inicial aproximado de deficiencia total de la persona del 33%. Esta evaluación tendrá siempre un carácter temporal y se hará una primera revisión a los 2 años. Posteriormente, una vez que pueda concretarse el grado de deficiencia visual, se considerarán nuevos periodos de revisión de 3 o 5 años, en función de la edad, del o los procesos terapéuticos que precisen y de las posibilidades evolutivas y rehabilitadoras.
4.7 Metodología para el cálculo de la puntuación de la Deficiencia del Sistema Visual (DSV) y su conversión en Deficiencia Total de la Persona (DTP)
a. En primer lugar, se calcula la Deficiencia del Sistema Visual (DSV) restando de 100 la Escala de Visión Funcional (EVF) basado en las escalas de agudeza visual (EAV) y escala del campo visual (ECV), según las pautas expuestas en el apartado 4.4.
DSV = 100 - EVF
b. En segundo lugar, si es pertinente, incluya un «ajuste individual» de los criterios de evaluación visuales que no aparecen reflejados en las escalas de agudeza y campo visual, según las pautas expuestas en el apartado 4.5.
DSV = 100 - (EVF - Ajustes)*
* La puntuación obtenida se redondeara al 5% más próximo
c. En tercer lugar, se establece la correspondencia entre la deficiencia visual y el porcentaje de deficiencia total de la persona, según la tabla 4.4 de Conversión de la deficiencia visual (DSV) en deficiencia total de la persona (DTP).
Tabla 4.4 Conversión de la deficiencia visual en DSV en deficiencia total (DTP)*
|
DSV |
0 |
5 |
10 |
15 |
20 |
25 |
30 |
35 |
40 |
45 |
50 |
55 |
60 |
65 |
70 |
75 |
80 |
85 |
90 |
95 |
100 |
|
DTP |
0 |
5 |
10 |
15 |
20 |
25 |
30 |
35 |
40 |
45 |
50 |
55 |
60 |
65 |
70 |
75 |
78 |
79 |
80 |
82 |
85 |
|
* Si DSV es superior a 75 se redondea la puntuación al entero superior. |
|||||||||||||||||||||
d. Por último, si las hubiera, se combinará esta puntuación con las puntuaciones de deficiencias no visuales relacionadas, utilizando la Tabla de valores combinados del Apéndice.
4.8 Clasificación de la deficiencia visual según el porcentaje Deficiencia del Sistema Visual (DSV).
‒ Deficiencia visual insignificante: de 0 a 4%.
‒ Deficiencia visual leve: de 5 a 24 %.
‒ Deficiencia visual moderada: de 25 a 49%.
‒ Deficiencia visual grave: de 50 a 69%.
‒ Deficiencia visual profunda: de 70 a 90%.
‒ Casi ceguera: de 91 a 95%.
‒ Deficiencia visual total (Ceguera): de 96 a 100%.
Capítulo 5
Oído, nariz, garganta y estructuras relacionadas
5.1 Criterios de evaluación para la deficiencia auditiva.
a. En primer lugar, se exponen las pautas para la estimación de la deficiencia auditiva monoaural, según el nivel de audición (Tabla 5.1).
b. En segundo lugar, se determinan los criterios para la evaluación de la deficiencia binaural, expresada en porcentajes de pérdida auditiva (Tabla 5.2).
c. Por último, se establece la correspondencia entre la deficiencia auditiva y el porcentaje de deficiencia total de la persona, según se considere la hipoacusias de trasmisión, perceptivas (neurosensoriales) o mixtas.
Para valoración de las sorderas perceptivas y mixtas, se considerarán los valores de puntuación de la tabla 5.3A y para la valoración de las sorderas exclusivamente conductivas, la tabla 5.3B.
El porcentaje de discapacidad asignado por la deficiencia auditiva será combinado con el que corresponda a la deficiencia del lenguaje, en el caso de que ésta exista.
5.1.a Evaluación de la deficiencia auditiva monoaural.
Para la determinación de la deficiencia de audición monoaural se sumarán los umbrales de audición en la audiometría tonal (realizada sin audífonos y/o sin la parte externa de los implantes auditivos que pudiera portar) la pérdida en decibelios de la vía aérea en las frecuencias 500, 1.000, 2.000 y 4.000, obteniéndose por medio de la Tabla 5.1 las correspondencias, en porcentaje, de pérdida auditiva.
Tabla 5.1 Deficiencia por hipoacusia monoaural
| SDNA1 | % | SDNA1 | % | SDNA1 | % |
|---|---|---|---|---|---|
| 100 | 0,0% | 190 | 33,8% | 280 | 67,5% |
| 105 | 1,9% | 195 | 35,6% | 285 | 69,3% |
| 110 | 3,8% | 200 | 37,5% | 290 | 71,2% |
| 115 | 5,6% | 205 | 39,4% | 295 | 73,1% |
| 120 | 7,5% | 210 | 41,2% | 300 | 75,0% |
| 125 | 9,4% | 215 | 43,1% | 305 | 76,9% |
| 130 | 11,2% | 220 | 45,0% | 310 | 78,8% |
| 135 | 13,1% | 225 | 46,9% | 315 | 80,6% |
| 140 | 15,0% | 230 | 48,8% | 320 | 82,5% |
| 145 | 16,9% | 235 | 50,6% | 325 | 84,4% |
| 150 | 18,8% | 240 | 52,5% | 330 | 86,2% |
| 155 | 20,6% | 245 | 54,4% | 335 | 88,1% |
| 160 | 22,5% | 250 | 56,2% | 340 | 90,0% |
| 165 | 24,4% | 255 | 58,1% | 345 | 91,9% |
| 170 | 26,2% | 260 | 60,0% | 350 | 93,8% |
| 175 | 28,1% | 265 | 61,9% | 355 | 95,6% |
| 180 | 30,0% | 270 | 63,8% | 360 | 97,5% |
| 185 | 31,9% | 275 | 65,6% | 365 | 99,4% |
|
1 Suma de los decibelios de los niveles umbral de audición a 500, 1000, 2000 y 4000 Hz. |
1370 | 100,0% | |||
5.1.b Evaluación de la deficiencia auditiva binaural.
Se determinará por la formula siguiente*:
Derivada de esta fórmula se obtiene la Tabla 5.2, en la que se considera la suma de umbral de las frecuencias antes citadas en el mejor y peor oído.
(*) Fórmula de la Asociación Americana de Habla, Lenguaje y Audición (ASHA).
5.1.c Correspondencia entre la deficiencia auditiva y el porcentaje de deficiencia total de la persona.
Posteriormente se aplica los valores para la deficiencia auditiva binaural de la Tabla 5.3, que convierte la deficiencia auditiva binaural en la deficiencia total de la persona.
Se evaluará una deficiencia total de la persona por pérdida auditiva de al menos un 33% en los casos de personas que precisen implante coclear o implante de tronco cerebral por pérdida de audición.
Tabla 5.2 Cálculo de la deficiencia auditiva binaurala
Los ejes son la suma en dB de los niveles de audición a 500, 1.000, 2.000, y 4.000 Hz., en la audiometría tonal. La suma del oído peor se lee en el lateral y la suma del oído mejor se lee en el inferior. El valor es la intersección la fila del oído peor y la columna del oído mejor.
| <=100 | 0,0 | ||||||||||||||||||||||||||
| 105 | 0,3 | 1,9 | |||||||||||||||||||||||||
| 110 | 0,6 | 2,2 | 3,8 | ||||||||||||||||||||||||
| 115 | 0,9 | 2,5 | 4,1 | 5,6 | |||||||||||||||||||||||
| 120 | 1,3 | 2,8 | 4,4 | 5,9 | 7,5 | ||||||||||||||||||||||
| 125 | 1,6 | 3,2 | 4,7 | 6,2 | 7,8 | 9,4 | |||||||||||||||||||||
| 130 | 1,9 | 3,5 | 5,0 | 6,5 | 8,1 | 9,7 | 11,2 | ||||||||||||||||||||
| 135 | 2,2 | 3,8 | 5,4 | 6,9 | 8,4 | 10,0 | 11,5 | 13,1 | |||||||||||||||||||
| 140 | 2,5 | 4,1 | 5,7 | 7,2 | 8,8 | 10,3 | 11,8 | 13,4 | 15,0 | ||||||||||||||||||
| 145 | 2,8 | 4,4 | 6,0 | 7,5 | 9,1 | 10,7 | 12,2 | 13,7 | 15,3 | 16,9 | |||||||||||||||||
| 150 | 3,1 | 4,7 | 6,3 | 7,8 | 9,4 | 11,0 | 12,5 | 14,1 | 15,6 | 17,2 | 18,8 | ||||||||||||||||
| 155 | 3,4 | 5,0 | 6,6 | 8,1 | 9,7 | 11,3 | 12,8 | 14,4 | 15,9 | 17,5 | 19,1 | 20,6 | |||||||||||||||
| 160 | 3,8 | 5,3 | 6,9 | 8,4 | 10,0 | 11,6 | 13,1 | 14,7 | 16,3 | 17,8 | 19,4 | 20,9 | 22,5 | ||||||||||||||
| 165 | 4,1 | 5,7 | 7,2 | 8,7 | 10,3 | 11,9 | 13,4 | 15,0 | 16,6 | 18,2 | 19,7 | 21,2 | 22,8 | 24,4 | |||||||||||||
| 170 | 4,4 | 6,0 | 7,5 | 9,0 | 10,6 | 12,2 | 13,7 | 15,3 | 16,9 | 18,5 | 20,0 | 21,5 | 23,1 | 24,7 | 26,2 | ||||||||||||
| 175 | 4,7 | 6,3 | 7,9 | 9,4 | 10,9 | 12,5 | 14,0 | 15,6 | 17,2 | 18,8 | 20,4 | 21,9 | 23,4 | 25,0 | 26,5 | 28,1 | |||||||||||
| 180 | 5,0 | 6,6 | 8,2 | 9,7 | 11,3 | 12,8 | 14,3 | 15,9 | 17,5 | 19,1 | 20,7 | 22,2 | 23,8 | 25,3 | 26,8 | 28,4 | 30,0 | ||||||||||
| 185 | 5,3 | 6,9 | 8,5 | 10,0 | 11,6 | 13,2 | 14,7 | 16,2 | 17,8 | 19,4 | 21,0 | 22,5 | 24,1 | 25,7 | 27,2 | 28,7 | 30,3 | 31,9 | |||||||||
| 190 | 5,6 | 7,2 | 8,8 | 10,3 | 11,9 | 13,5 | 15,0 | 16,6 | 18,1 | 19,7 | 21,3 | 22,8 | 24,4 | 26,0 | 27,5 | 29,1 | 30,6 | 32,2 | 33,8 | ||||||||
| 195 | 5,9 | 7,5 | 9,1 | 10,6 | 12,2 | 13,8 | 15,3 | 16,9 | 18,4 | 20,0 | 21,6 | 23,1 | 24,7 | 26,3 | 27,8 | 29,4 | 30,9 | 32,5 | 34,1 | 35,6 | |||||||
| 200 | 6,3 | 7,8 | 9,4 | 10,9 | 12,5 | 14,1 | 15,6 | 17,2 | 18,8 | 20,3 | 21,9 | 23,4 | 25,0 | 26,6 | 28,1 | 29,7 | 31,3 | 32,8 | 34,4 | 35,9 | 37,5 | ||||||
| 205 | 6,6 | 8,2 | 9,7 | 11,2 | 12,8 | 14,4 | 15,9 | 17,5 | 19,1 | 20,7 | 22,2 | 23,7 | 25,3 | 26,9 | 28,4 | 30,0 | 31,6 | 33,2 | 34,7 | 36,2 | 37,8 | 39,4 | |||||
| 210 | 6,9 | 8,5 | 10,0 | 11,5 | 13,1 | 14,7 | 16,2 | 17,8 | 19,4 | 21,0 | 22,5 | 24,0 | 25,6 | 27,2 | 28,7 | 30,3 | 31,9 | 33,5 | 35,0 | 36,5 | 38,1 | 39,7 | 41,2 | ||||
| 215 | 7,2 | 8,8 | 10,4 | 11,9 | 13,4 | 15,0 | 16,5 | 18,1 | 19,7 | 21,3 | 22,9 | 24,4 | 25,9 | 27,5 | 29,0 | 30,6 | 32,2 | 33,8 | 35,4 | 36,9 | 38,4 | 40,0 | 41,5 | 43,1 | |||
| 220 | 7,5 | 9,1 | 10,7 | 12,2 | 13,8 | 15,3 | 16,8 | 18,4 | 20,0 | 21,6 | 23,2 | 24,7 | 26,3 | 27,8 | 29,3 | 30,9 | 32,5 | 34,1 | 35,7 | 37,2 | 38,8 | 40,3 | 41,8 | 43,4 | 45,0 | ||
| 225 | 7,8 | 9,4 | 11,0 | 12,5 | 14,1 | 15,7 | 17,2 | 18,7 | 20,3 | 21,9 | 23,5 | 25,0 | 26,6 | 28,2 | 29,7 | 31,2 | 32,8 | 34,4 | 36,0 | 37,5 | 39,1 | 40,7 | 42,2 | 43,7 | 45,3 | 46,9 | |
| 230 | 8,1 | 9,7 | 11,3 | 12,8 | 14,4 | 16,0 | 17,5 | 19,1 | 20,6 | 22,2 | 23,8 | 25,3 | 26,9 | 28,5 | 30,0 | 31,6 | 33,1 | 34,7 | 36,3 | 37,8 | 39,4 | 41,0 | 42,5 | 44,1 | 45,6 | 47,2 | 48,8 |
| 235 | 8,4 | 10,0 | 11,6 | 13,1 | 14,7 | 16,3 | 17,8 | 19,4 | 20,9 | 22,5 | 24,1 | 25,6 | 27,2 | 28,8 | 30,3 | 31,9 | 33,4 | 35,0 | 36,6 | 38,1 | 39,7 | 41,3 | 42,8 | 44,4 | 45,9 | 47,5 | 49,1 |
| 240 | 8,8 | 10,3 | 11,9 | 13,4 | 15,0 | 16,6 | 18,1 | 19,7 | 21,3 | 22,8 | 24,4 | 25,9 | 27,5 | 29,1 | 30,6 | 32,2 | 33,8 | 35,3 | 36,9 | 38,4 | 40,0 | 41,6 | 43,1 | 44,7 | 46,3 | 47,8 | 49,4 |
| 245 | 9,1 | 10,7 | 12,2 | 13,7 | 15,3 | 16,9 | 18,4 | 20,0 | 21,6 | 23,2 | 24,7 | 26,2 | 27,8 | 29,4 | 30,9 | 32,5 | 34,1 | 35,7 | 37,2 | 38,7 | 40,3 | 41,9 | 43,4 | 45,0 | 46,6 | 48,2 | 49,7 |
| 250 | 9,4 | 11,0 | 12,5 | 14,0 | 15,6 | 17,2 | 18,7 | 20,3 | 21,9 | 23,5 | 25,0 | 26,5 | 28,1 | 29,7 | 31,2 | 32,8 | 34,4 | 36,0 | 37,5 | 39,0 | 40,6 | 42,2 | 43,7 | 45,3 | 46,9 | 48,5 | 50,0 |
| 255 | 9,7 | 11,3 | 12,9 | 14,4 | 15,9 | 17,5 | 19,0 | 20,6 | 22,2 | 23,8 | 25,4 | 26,9 | 28,4 | 30,0 | 31,5 | 33,1 | 34,7 | 36,3 | 37,9 | 39,4 | 40,9 | 42,5 | 44,0 | 45,6 | 47,2 | 48,8 | 50,4 |
| 260 | 10,0 | 11,6 | 13,2 | 14,7 | 16,3 | 17,8 | 19,3 | 20,9 | 22,5 | 24,1 | 25,7 | 27,2 | 28,8 | 30,3 | 31,8 | 33,4 | 35,0 | 36,6 | 38,2 | 39,7 | 41,3 | 42,8 | 44,3 | 45,9 | 47,5 | 49,1 | 50,7 |
| 265 | 10,3 | 11,9 | 13,5 | 15,0 | 16,6 | 18,2 | 19,7 | 21,2 | 22,8 | 24,4 | 26,0 | 27,5 | 29,1 | 30,7 | 32,2 | 33,7 | 35,3 | 36,9 | 38,5 | 40,0 | 41,6 | 43,2 | 44,7 | 46,2 | 47,8 | 49,4 | 51,0 |
| 270 | 10,6 | 12,2 | 13,8 | 15,3 | 16,9 | 18,5 | 20,0 | 21,6 | 23,1 | 24,7 | 26,3 | 27,8 | 29,4 | 31,0 | 32,5 | 34,1 | 35,6 | 37,2 | 38,8 | 40,3 | 41,9 | 43,5 | 45,0 | 46,6 | 48,1 | 49,7 | 51,3 |
| 275 | 10,9 | 12,5 | 14,1 | 15,6 | 17,2 | 18,8 | 20,3 | 21,9 | 23,4 | 25,0 | 26,6 | 28,1 | 29,7 | 31,3 | 32,8 | 34,4 | 35,9 | 37,5 | 39,1 | 40,6 | 42,2 | 43,8 | 45,3 | 46,9 | 48,4 | 50,0 | 51,6 |
| 280 | 11,3 | 12,8 | 14,4 | 15,9 | 17,5 | 19,1 | 20,6 | 22,2 | 23,8 | 25,3 | 26,9 | 28,4 | 30,0 | 31,6 | 33,1 | 34,7 | 36,3 | 37,8 | 39,4 | 40,9 | 42,5 | 44,1 | 45,6 | 47,2 | 48,8 | 50,3 | 51,9 |
| 285 | 11,6 | 13,1 | 14,7 | 16,2 | 17,8 | 19,4 | 20,9 | 22,5 | 24,1 | 25,6 | 27,2 | 28,7 | 30,3 | 31,9 | 33,4 | 35,0 | 36,6 | 38,1 | 39,7 | 41,2 | 42,8 | 44,4 | 45,9 | 47,5 | 49,1 | 50,6 | 52,2 |
| 290 | 11,9 | 13,5 | 15,0 | 16,5 | 18,1 | 19,7 | 21,2 | 22,8 | 24,4 | 26,0 | 27,5 | 29,0 | 30,6 | 32,2 | 33,7 | 35,3 | 36,9 | 38,5 | 40,0 | 41,5 | 43,1 | 44,7 | 46,2 | 47,8 | 49,4 | 51,0 | 52,5 |
| 295 | 12,2 | 13,8 | 15,4 | 16,9 | 18,4 | 20,0 | 21,5 | 23,1 | 24,7 | 26,3 | 27,9 | 29,4 | 30,9 | 32,5 | 34,0 | 35,6 | 37,2 | 38,8 | 40,4 | 41,9 | 43,4 | 45,0 | 46,5 | 48,1 | 49,7 | 51,3 | 52,9 |
| 300 | 12,5 | 14,1 | 15,7 | 17,2 | 18,8 | 20,3 | 21,8 | 23,4 | 25,0 | 26,6 | 28,2 | 29,7 | 31,3 | 32,8 | 34,3 | 35,9 | 37,5 | 39,1 | 40,7 | 42,2 | 43,8 | 45,3 | 46,8 | 48,4 | 50,0 | 51,6 | 53,2 |
| 305 | 12,8 | 14,4 | 16,0 | 17,5 | 19,1 | 20,7 | 22,2 | 23,7 | 25,3 | 26,9 | 28,5 | 30,0 | 31,6 | 33,2 | 34,7 | 36,2 | 37,8 | 39,4 | 41,0 | 42,5 | 44,1 | 45,7 | 47,2 | 48,7 | 50,3 | 51,9 | 53,5 |
| 310 | 13,1 | 14,7 | 16,3 | 17,8 | 19,4 | 21,0 | 22,5 | 24,1 | 25,6 | 27,2 | 28,8 | 30,3 | 31,9 | 33,5 | 35,0 | 36,6 | 38,1 | 39,7 | 41,3 | 42,8 | 44,4 | 46,0 | 47,5 | 49,1 | 50,6 | 52,2 | 53,8 |
| 315 | 13,4 | 15,0 | 16,6 | 18,1 | 19,7 | 21,3 | 22,8 | 24,4 | 25,9 | 27,5 | 29,1 | 30,6 | 32,2 | 33,8 | 35,3 | 36,9 | 38,4 | 40,0 | 41,6 | 43,1 | 44,7 | 46,3 | 47,8 | 49,4 | 50,9 | 52,5 | 54,1 |
| 320 | 13,8 | 15,3 | 16,9 | 18,4 | 20,0 | 21,6 | 23,1 | 24,7 | 26,3 | 27,8 | 29,4 | 30,9 | 32,5 | 34,1 | 35,6 | 37,2 | 38,8 | 40,3 | 41,9 | 43,4 | 45,0 | 46,6 | 48,1 | 49,7 | 51,3 | 52,8 | 54,4 |
| 325 | 14,1 | 15,7 | 17,2 | 18,7 | 20,3 | 21,9 | 23,4 | 25,0 | 26,6 | 28,2 | 29,7 | 31,2 | 32,8 | 34,4 | 35,9 | 37,5 | 39,1 | 40,7 | 42,2 | 43,7 | 45,3 | 46,9 | 48,4 | 50,0 | 51,6 | 53,2 | 54,7 |
| 330 | 14,4 | 16,0 | 17,5 | 19,0 | 20,6 | 22,2 | 23,7 | 25,3 | 26,9 | 28,5 | 30,0 | 31,5 | 33,1 | 34,7 | 36,2 | 37,8 | 39,4 | 41,0 | 42,5 | 44,0 | 45,6 | 47,2 | 48,7 | 50,3 | 51,9 | 53,5 | 55,0 |
| 335 | 14,7 | 16,3 | 17,9 | 19,4 | 20,9 | 22,5 | 24,0 | 25,6 | 27,2 | 28,8 | 30,4 | 31,9 | 33,4 | 35,0 | 36,5 | 38,1 | 39,7 | 41,3 | 42,9 | 44,4 | 45,9 | 47,5 | 49,0 | 50,6 | 52,2 | 53,8 | 55,4 |
| 340 | 15,0 | 16,6 | 18,2 | 19,7 | 21,3 | 22,8 | 24,3 | 25,9 | 27,5 | 29,1 | 30,7 | 32,2 | 33,8 | 35,3 | 36,8 | 38,4 | 40,0 | 41,6 | 43,2 | 44,7 | 46,3 | 47,8 | 49,3 | 50,9 | 52,5 | 54,1 | 55,7 |
| 345 | 15,3 | 16,9 | 18,5 | 20,0 | 21,6 | 23,2 | 24,7 | 26,2 | 27,8 | 29,4 | 31,0 | 32,5 | 34,1 | 35,7 | 37,2 | 38,7 | 40,3 | 41,9 | 43,5 | 45,0 | 46,6 | 48,2 | 49,7 | 51,2 | 52,8 | 54,4 | 56,0 |
| 350 | 15,6 | 17,2 | 18,8 | 20,3 | 21,9 | 23,5 | 25,0 | 26,6 | 28,1 | 29,7 | 31,3 | 32,8 | 34,4 | 36,0 | 37,5 | 39,1 | 40,6 | 42,2 | 43,8 | 45,3 | 46,9 | 48,5 | 50,0 | 51,6 | 53,1 | 54,7 | 56,3 |
| 355 | 15,9 | 17,5 | 19,1 | 20,6 | 22,2 | 23,8 | 25,3 | 26,9 | 28,4 | 30,0 | 31,6 | 33,1 | 34,7 | 36,3 | 37,8 | 39,4 | 40,9 | 42,5 | 44,1 | 45,6 | 47,2 | 48,8 | 50,3 | 51,9 | 53,4 | 55,0 | 56,6 |
| 360 | 16,3 | 17,8 | 19,4 | 20,9 | 22,5 | 24,1 | 25,6 | 27,2 | 28,8 | 30,3 | 31,9 | 33,4 | 35,0 | 36,6 | 38,1 | 39,7 | 41,3 | 42,8 | 44,4 | 45,9 | 47,5 | 49,1 | 50,6 | 52,2 | 53,8 | 55,3 | 56,9 |
| 365 | 16,6 | 18,2 | 19,7 | 21,2 | 22,8 | 24,4 | 25,9 | 27,5 | 29,1 | 30,7 | 32,2 | 33,7 | 35,3 | 36,9 | 38,4 | 40,0 | 41,6 | 43,2 | 44,7 | 46,2 | 47,8 | 49,4 | 50,9 | 52,5 | 54,1 | 55,7 | 57,2 |
| >=370 | 16,7 | 18,3 | 19,8 | 21,3 | 22,9 | 24,5 | 26,0 | 27,6 | 29,2 | 30,8 | 32,3 | 33,8 | 35,4 | 37,0 | 38,5 | 40,1 | 41,7 | 43,3 | 44,8 | 46,3 | 47,9 | 49,5 | 51,0 | 52,6 | 54,2 | 55,8 | 57,3 |
|
ANSI 1969 |
<=100 | 105 | 110 | 115 | 120 | 125 | 130 | 135 | 140 | 145 | 150 | 155 | 160 | 165 | 170 | 175 | 180 | 185 | 190 | 195 | 200 | 205 | 210 | 215 | 220 | 225 | 230 |
| 50,6 | |||||||||||||||||||||||||||
| 50,9 | 52,5 | ||||||||||||||||||||||||||
| 51,2 | 52,8 | 54,4 | |||||||||||||||||||||||||
| 51,5 | 53,1 | 54,7 | 56,2 | ||||||||||||||||||||||||
| 51,9 | 53,4 | 55,0 | 56,5 | 58,1 | |||||||||||||||||||||||
| 52,2 | 53,8 | 55,3 | 56,8 | 58,4 | 60,0 | ||||||||||||||||||||||
| 52,5 | 54,1 | 55,7 | 57,2 | 58,7 | 60,3 | 61,9 | |||||||||||||||||||||
| 52,8 | 54,4 | 56,0 | 57,5 | 59,1 | 60,6 | 62,2 | 63,8 | ||||||||||||||||||||
| 53,1 | 54,7 | 56,3 | 57,8 | 59,4 | 60,9 | 62,5 | 64,1 | 65,6 | |||||||||||||||||||
| 53,4 | 55,0 | 56,6 | 58,1 | 59,7 | 61,3 | 62,8 | 64,4 | 65,9 | 67,5 | ||||||||||||||||||
| 53,7 | 55,3 | 56,9 | 58,4 | 60,0 | 61,6 | 63,1 | 64,7 | 66,2 | 67,8 | 69,3 | |||||||||||||||||
| 54,0 | 55,6 | 57,2 | 58,7 | 60,3 | 61,9 | 63,5 | 65,0 | 66,5 | 68,1 | 69,6 | 71,2 | ||||||||||||||||
| 54,4 | 55,9 | 57,5 | 59,0 | 60,6 | 62,2 | 63,8 | 65,4 | 66,9 | 68,4 | 69,9 | 71,5 | 73,1 | |||||||||||||||
| 54,7 | 56,3 | 57,8 | 59,3 | 60,9 | 62,5 | 64,1 | 65,7 | 67,2 | 68,8 | 70,3 | 71,8 | 73,4 | 75,0 | ||||||||||||||
| 55,0 | 56,6 | 58,2 | 59,7 | 61,2 | 62,8 | 64,4 | 66,0 | 67,5 | 69,1 | 70,6 | 72,2 | 73,7 | 75,3 | 76,9 | |||||||||||||
| 55,3 | 56,9 | 58,5 | 60,0 | 61,6 | 63,1 | 64,7 | 66,3 | 67,8 | 69,4 | 70,9 | 72,5 | 74,1 | 75,6 | 77,2 | 78,8 | ||||||||||||
| 55,6 | 57,2 | 58,8 | 60,3 | 61,9 | 63,4 | 65,0 | 66,6 | 68,1 | 69,7 | 71,2 | 72,8 | 74,4 | 75,9 | 77,5 | 79,1 | 80,6 | |||||||||||
| 55,9 | 57,5 | 59,1 | 60,6 | 62,2 | 63,8 | 65,3 | 66,9 | 68,4 | 70,0 | 71,5 | 73,1 | 74,7 | 76,3 | 77,8 | 79,4 | 80,9 | 82,5 | ||||||||||
| 56,2 | 57,8 | 59,4 | 60,9 | 62,5 | 64,1 | 65,7 | 67,2 | 68,7 | 70,3 | 71,8 | 73,4 | 75,0 | 76,6 | 78,2 | 79,7 | 81,2 | 82,8 | 84,4 | |||||||||
| 56,5 | 58,1 | 59,7 | 61,2 | 62,8 | 64,4 | 66,0 | 67,5 | 69,0 | 70,6 | 72,1 | 73,7 | 75,3 | 76,9 | 78,5 | 80,0 | 81,5 | 83,1 | 84,7 | 86,2 | ||||||||
| 56,9 | 58,4 | 60,0 | 61,5 | 63,1 | 64,7 | 66,3 | 67,9 | 69,4 | 70,9 | 72,4 | 74,0 | 75,6 | 77,2 | 78,8 | 80,4 | 81,9 | 83,4 | 85,0 | 86,5 | 88,1 | |||||||
| 57,2 | 58,8 | 60,3 | 61,8 | 63,4 | 65,0 | 66,6 | 68,2 | 69,7 | 71,3 | 72,8 | 74,3 | 75,9 | 77,5 | 79,1 | 80,7 | 82,2 | 83,8 | 85,3 | 86,8 | 88,4 | 90,0 | ||||||
| 57,5 | 59,1 | 60,7 | 62,2 | 63,7 | 65,3 | 66,9 | 68,5 | 70,0 | 71,6 | 73,1 | 74,7 | 76,2 | 77,8 | 79,4 | 81,0 | 82,5 | 84,1 | 85,7 | 87,2 | 88,7 | 90,3 | 91,9 | |||||
| 57,8 | 59,4 | 61,0 | 62,5 | 64,1 | 65,6 | 67,2 | 68,8 | 70,3 | 71,9 | 73,4 | 75,0 | 76,6 | 78,1 | 79,7 | 81,3 | 82,8 | 84,4 | 86,0 | 87,5 | 89,1 | 90,6 | 92,2 | 93,8 | ||||
| 58,1 | 59,7 | 61,3 | 62,8 | 64,4 | 65,9 | 67,5 | 69,1 | 70,6 | 72,2 | 73,7 | 75,3 | 76,9 | 78,4 | 80,0 | 81,6 | 83,1 | 84,7 | 86,3 | 87,8 | 89,4 | 90,9 | 92,5 | 94,1 | 95,6 | |||
| 58,4 | 60,0 | 61,6 | 63,1 | 64,7 | 66,3 | 67,8 | 69,4 | 70,9 | 72,5 | 74,0 | 75,6 | 77,2 | 78,8 | 80,3 | 81,9 | 83,4 | 85,0 | 86,6 | 88,1 | 89,7 | 91,3 | 92,8 | 94,4 | 95,9 | 97,5 | ||
| 58,7 | 60,3 | 61,9 | 63,4 | 65,0 | 66,6 | 68,2 | 69,7 | 71,2 | 72,8 | 74,3 | 75,9 | 77,5 | 79,1 | 80,7 | 82,2 | 83,7 | 85,3 | 86,9 | 88,4 | 90,0 | 91,6 | 93,2 | 94,7 | 96,2 | 97,8 | 99,4 | |
| 58,8 | 60,4 | 62,0 | 63,5 | 65,1 | 66,7 | 68,3 | 69,8 | 71,3 | 72,9 | 74,4 | 76,0 | 77,6 | 79,2 | 80,8 | 82,3 | 83,8 | 85,4 | 87,0 | 88,5 | 90,1 | 91,7 | 93,3 | 94,8 | 96,3 | 97,9 | 99,5 | 100,0 |
| 235 | 240 | 245 | 250 | 255 | 260 | 265 | 270 | 275 | 280 | 285 | 290 | 295 | 300 | 305 | 310 | 315 | 320 | 325 | 330 | 335 | 340 | 345 | 350 | 355 | 360 | 365 | >=370 |
Tabla 5.3A Correspondencia entre la deficiencia binaural y el porcentaje de deficiencia total persona en hipoacusias de percepción (neurosensoriales) y mixtas
| % Deficiencia de audición binaural | % Deficiencia total persona | % Deficiencia de audición binaural |
% Deficiencia total persona |
% Deficiencia de audición binaural |
% Deficienca total persona |
% Deficiencia de audición binaural |
% Deficiencia total persona |
|---|---|---|---|---|---|---|---|
| 0-1,6 | 1% | 16,1-17,6 | 11% | 32,6-35 | 21% | 59,6-64 | 31% |
| 1,7-3,2 | 2% | 17,7-19,2 | 12% | 35,1-37,5 | 22% | 64,1-68,5 | 32% |
| 3,3-4,8 | 3% | 19,3-20,8 | 13% | 37,6-40 | 23% | 68,6-73 | 33% |
| 4,9-6,4 | 4% | 20,9-22,4 | 14% | 40,1-42,5 | 24% | 73,1-77,5 | 34% |
| 6,5-8 | 5% | 22,5-23,9 | 15% | 42,6-45 | 25% | 77,6-81,9 | 35% |
| 8,1-9,6 | 6% | 24-25,4 | 16% | 45,1-47,5 | 26% | 82-85,6 | 36% |
| 9,7-11,2 | 7% | 25,5-26,9 | 17% | 47,6-50 | 27% | 85,7-89,2 | 37% |
| 11,3-12,8 | 8% | 27-28,4 | 18% | 50,1-52,5 | 28% | 89,3-92,8 | 38% |
| 12,9-14,4 | 9% | 28,5-29,9 | 19% | 52,6-54,9 | 29% | 92,9-96,4 | 39% |
| 14,5-16 | 10% | 30-32,5 | 20% | 55-59,5 | 30% | 96,5-100 | 40% |
Tabla 5.3B Correspondencia entre la deficiencia binaural y el porcentaje de deficiencia total total persona en hipoacusias exclusivamente conductivas
| % Deficiencia auditiva bianural | % Deficiecia total persona | % Deficiencia auditiva bianural | % Deficiencia total persona | % Deficiencia auditiva bianural | % Deficiencia total persona |
|---|---|---|---|---|---|
| 0,0 - 1,4 | 0% | 32,9 - 35,7 | 12% | 67,2 - 69,9 | 24% |
| 1,5 - 4,2 | 1% | 35,8 - 38,5 | 13% | 70,0 - 72,8 | 25% |
| 4,3 - 7,1 | 2% | 38,6 - 41,4 | 14% | 72,9 - 75,7 | 26% |
| 7,2 - 9,9 | 3% | 41,5 - 44,2 | 15% | 75,8 - 78,5 | 27% |
| 10,0 - 12,8 | 4% | 44,3 - 47,1 | 16% | 78,6 - 81,4 | 28% |
| 12,9 - 15,7 | 5% | 47,2 - 49,9 | 17% | 81,5 - 84,2 | 29% |
| 15,8 -18,5 | 6% | 50,0 - 52,8 | 18% | 84,3 - 87,1 | 30% |
| 18,6 - 21,4 | 7% | 52,9 - 55,7 | 19% | 87,2 - 89,9 | 31% |
| 21,5 - 24,2 | 8% | 55,8 - 58,5 | 20% | 90,0 - 92,8 | 32% |
| 24,3 - 27,1 | 9% | 58,6 - 61,4 | 21% | 92,9 - 95,7 | 33% |
| 27,2 - 29,9 | 10% | 61,5 - 64,2 | 22% | 95,8 - 98,5 | 34% |
| 30,0 - 32,8 | 11% | 64,3 - 67,1 | 23% | 98,6 -100,0 | 35% |
Evaluación de la deficiencia auditiva en la infancia y la adolescencia:
Para la evaluación de la deficiencia auditiva en personas menores que no han adquirido la madurez lingüística y a los que aún no se es posible realizar una audiometría tonal, se utilizarán el diagnóstico de la condición de salud, su previsible evolución y el grado de gravedad informado por el especialista con las pruebas realizadas (potenciales evocados auditivos de tronco cerebral, potenciales evocados auditivos de estado estable).
Cuando el menor presenta un diagnóstico en el que se considere que existe una deficiencia permanente, aunque no pueda cuantificarse, o se prevea en su evolución, a pesar de las medidas terapéuticas adoptadas, el desarrollo a corto-medio plazo de una deficiencia auditiva permanente, se podrá asignar un grado inicial de deficiencia total de la persona del 33%. En estos casos siempre serán necesarias revisiones periódicas hasta el momento en que se pueda medir la pérdida de audición de forma objetiva y cuantificable, momento en que la evaluación puede pasar a definitiva. Se tendrá en cuenta la implicación en desarrollo global, del lenguaje, equilibrio, etc., a evaluar con los criterios de los capítulos correspondientes.
5.1.e Los acúfenos: Se añadirá un 5% a la deficiencia auditiva binaural si la hubiera. Si no se acompañan de deficiencia auditiva, se valorará únicamente la repercusión psicológica en caso de que esta exista.
5.2 Clasificación de la hipoacusia según la intensidad (según normas de la ANSI (1969) y BIAP 1997).
Referida a los efectos de este baremo, a la perdida media en decibelios (dB) en frecuencias 500,1000, 2000 y 4000 de ambos oídos medidos con audiometría tonal. Entre paréntesis la correspondencia con la deficiencia de audición binaural (Tabla 5.3A y 5.3B). A continuación funcionamiento básico en comunicación.
‒ Normoaudición: el umbral de audición tonal no sobrepasa los 20 dB en la gama de frecuencias conversacionales.
Funcionamiento básico. Hay una dificultad en la captación de tonos muy ligera sin incidencia en las actividades de la vida diaria.
‒ Hipoacusia leve: Pérdida media de decibelios de > 20 a 40 dB para las frecuencias conversacionales. (1% a 23,9% de deficiencia binaural).
Funcionamiento básico: Perciben la voz normal, pero tienen dificultades con la voz baja, cuando no ven la cara del interlocutor o a distancia. Oyen la mayoría de los sonidos, pero cuando se les habla pueden no comprender alguna parte. Pueden presentar dislalias y necesitar logopedia.
‒ Hipoacusia moderada: Pérdida media de decibelios comprendida entre > 40 dB y 70 dB (24% a 68,4% de deficiencia binaural).
Funcionamiento básico: Oyen cuando se les habla alto y sonidos de intensidad media alta Comprensión difícil en ambientes ruidosos. Se apoyan en lectura labial. Lenguaje tardío y con dislalias. Necesitan prótesis y logopedia.
‒ Hipoacusia grave (o severa): Pérdida media de decibelios comprendida entre > 70 dB y 90 dB (68,6% a 96,4% de deficiencia binaural).
Funcionamiento básico: Oyen solo la voz alta cerca del oído y los ruidos fuertes próximos. Se apoyan en la lectura labial. Necesitan prótesis auditivas o implantes auditivos, así como logopedia. Sin prótesis e intervención logopédica especializada, presentan importantes alteraciones y/o retrasos en el desarrollo del lenguaje.
‒ Hipoacusia profunda: Pérdida media de decibelios comprendida entre 1 90 dB y 120 dB (96,5% a 100% de deficiencia binaural).
Funcionamiento básico; No perciben la palabra hablada, solo oyen algún ruido muy fuerte. Precisan lectura labial. Necesitan prótesis auditivas y logopedia. Sin prótesis e intervención especializada presentan importantes alteraciones y/o retrasos en el lenguaje, pudiendo llegar a ausencia de lenguaje oral y, en este caso, con voz distorsionada y poco inteligible.
‒ Deficiencia auditiva total /cofosis): Pérdida media de decibelios mayor de 120 dB (100% de deficiencia binaural).
Funcionamiento básico: No percibe ningún sonido. Necesitan prótesis auditivas (audífonos y/o implantes) y logopedia. Sin prótesis e intervención especializada presentan importantes alteraciones y/o retrasos en el lenguaje, pudiendo llegar a ausencia de lenguaje oral.
5.3 Trastornos vestibulares (equilibrio).
Este capítulo se centra únicamente en las alteraciones del equilibrio debidas a trastornos de la funciones vestibulares, como ocurre en: Síndrome de Meniére, el vértigo paroxístico posicional benigno (VPPB), la neuronitis vestibular o el neurinoma del VIII par.
5.3.3 Evaluación de la deficiencia del sistema vestibular.
La evaluación de la deficiencia vestibular (tabla 5.4) refleja la gravedad de la deficiencia permanente y la capacidad del individuo para la realización de las AVD, teniendo en cuenta el número de crisis y la duración de las mismas, debiendo estar documentadas. Como referente de afectación se tendrá en cuenta la repercusión de la deficiencia por la alteración del equilibrio en la puntuación obtenida en el «Baremo de Limitaciones en las AVD» (BLA).
Tabla 5.4 Criterios para la puntuación de la deficiencia debida a trastornos vestibulares
| Intervalos de gravedad de la deficiencia | Intervalo 0 | Intervalo 1 | Intervalo 2 | Intervalo 3 | Intervalo 4 |
|---|---|---|---|---|---|
| Graduación de la gravedad DTP* (%) | 0%-4% 0 1 2 3 4 | 5%-9% 5 6 7 8 9 | 10%-24% 10 12 15 19 24 | 25%-49% 25 30 35 40 49 | 50%-60% 50 52 56 58 60 |
| Historia clínica (CP)** | Síntomas o signos de desequilibrio vestibular presentes sin resultados objetivos. |
Síntomas o signos de desequilibrio vestibular coherentes con los resultados objetivos. Presenta limitación leve para realizar las AVD (dificultad en las actividades complejas que requieran buen equilibrio. Por Ej. montar en bicicleta o algunos actividades laborales (trabajo en alturas,...) o Crisis de vértigo documentadas de entre 1-5 anuales. |
Síntomas o signos de desequilibrio vestibular coherentes con los resultados objetivos. Presenta limitación leve para realizar las AVD de diversa complejidad tanto las de dentro como las de fuera del domicilio o Crisis de vértigo documentadas con una frecuencia entre 6-10 anuales y de una duración de al menos una hora con cortejo vegetativo. |
Síntomas o signos de desequilibrio vestibular coherentes con los resultados objetivos. Presenta limitación moderada para realizar las AVD, Con grave dificultad para las actividades fuera del domicilio como cruzar una calle o bajar unas escaleras de inclinación normal o Crisis de vértigo documentadas con una frecuencia de más de una al mes con una duración de al menos una hora con cortejo vegetativo. |
Síntomas o signos de desequilibrio vestibular coherentes con los resultados objetivos. Presenta limitación grave para realizar las AVD tanto fuera como dentro del domicilio incluidas alguna de autocuidado y confinamiento en casa si es necesario. |
| Exploración física. | No hay resultados verificables. | No hay hallazgos verificables o anomalías leves en la forma de andar, Romberg, u otros resultados. | Inestabilidad de la marcha; Romberg anormal. | Dificultad para caminar sin ayuda. | Dificultad para mantenerse de pie y caminar sin ayuda. |
| Resultados diagnósticos u otros hallazgos objetivos.* | No hay resultados diagnósticos verificables. |
Pueden presentarse algunos resultados anómalos en todo caso leves en la ENG o VNG, como el nistagmo posicional o respuesta anómala a la prueba calórica. La electrococleografía puede ser anormal. |
Resultados anómalos leves a moderados en la ENG o VNG, como el nistagmo posicional, respuesta anómala a la prueba calórica, o signos anómalos del sistema nervioso central, o balanceo anómalo, o anomalías en los pruebas sensoriales de la posturografía dinámica. |
Resultados anómalos moderados a graves en la ENG o VNG, como el nistagmo posicional, respuesta anómala a la prueba calórica, o signos anómalos del sistema nervioso central y balanceo anómalo, o anomalías en las pruebas sensoriales de la posturografía dinámica. Puede haber anomalías en la RMN cerebral. |
Resultados anómalos graves en la ENG o VNG, como el nistagmo posicional, respuesta anómala a la prueba calórica, o signos anómalos del sistema nervioso central y balanceo anómalo, y anomalías graves en las 6 situaciones examinadas en la organización sensorial de la posturografía dinámica. Puede haber anomalías en la RMN cerebral. |
|
* (ENG: Electronistagmografía, VNG: Videonistagmografía, RMN: Resonancia magnética nuclear). * DTP: Deficiencia total persona. ** CP: Criterio principal. |
|||||
5.4 La cara.
Solo se evaluarán las deficiencias permanentes relacionadas con la integridad de la estructura facial. La pérdida de función debida a otros aspectos del funcionamiento, se evaluará en los sistemas u órganos implicados, y se combinará la pérdida de la integridad estructural con las pérdidas correspondientes de la función.
Tabla 5.5 Criterios de puntuación de la deficiencia por trastornos faciales y/o desfiguración
| Intervalos de gravedad de la deficiencia | Intervalo 0 | Intervalo 1 | Intervalo 2 | Intervalo 3 | Intervalo 4 |
|---|---|---|---|---|---|
| Graduación de la gravedad DTP (%) | 0 % | 1%-5% 1 3 5 | 6%-10% 6 7 8 910 | 11%-24% 11 14 17 20 24 | 25%-45% 25 30 35 40 45 |
| Historia clínica (CP). | Cicatriz cutánea pequeña sin efectos psicológicos directos. |
Anomalía facial que implica únicamente estructuras cutáneas con una cicatriz sumamente visible y/o pigmentación anormal. No están afectadas las AVD, sin deficiencia en la visión la respiración y la alimentacióna. |
Anomalía facial con alguna pérdida de estructuras de soporte. Puede tener una leve obstrucción de las fosas nasales pero sin deficiencia clara en la respiración u otra limitación en las AVD que no sea alguna ligera en la de la interacción social. |
Anomalía facial con alteración del macizo facial, (afectando a una parte de la anatomía normal del rostro, o pérdida parcial de la nariz con una deformidad manifiesta). La persona puede presentar preocupaciones por su apariencia, lo que afecta moderadamente a sus actividades sociales. |
Deformación masiva o total de la anatomía normal del rostro con una desfiguración grave. Interrupción significativa y afectación grave de las actividades sociales debida a la falta de aceptación social. |
| Exploración física. | Cicatriz pequeña o ligeramente agrandada con ancho mínimo, puede localizarse de forma evidente, y no tiene defectos fisiológicos. | Cicatriz muy visible y/o pigmentación anormal o parálisis facial unilateral leve que asocie deformidad facial o deformación nasal que afecta a la apariencia física. | Pérdida de estructuras de soporte de parte del rostro con o sin afectación cutánea, como una depresión en la mejilla o en los huesos nasal o frontal o parálisis facial bilateral leve que asocie deformidad facial. | Parálisis facial unilateral grave o parálisis facial bilateral moderada que asocie deformidad facial o pérdida de tejido de soporte que afecta a múltiples regiones faciales. |
Presencia de resultados de lo anteriormente señalado como la pérdida de la mayor parte de la nariz o su totalidad o parálisis facial bilateral grave que asocie deformidad facial. Gradúe la puntuación de la deficiencia hacia el valor mayor según la gravedad de la desfiguración facial. |
| Resultados diagnósticos u otros hallazgos objetivos. | Ninguno. | Sin evidencia de implicación de ningún hueso o cartílago. | Puede presentar cambios radiológicos coherentes con lo señalado en la historia clínica. | Hallazgos compatibles con lo anteriormente señalado. | Hallazgos compatibles con el déficit y lo anteriormente señalado. |
|
a El evaluador debe tener precaución para no evaluar la repercusión las deficiencias en la capacidad para realizar las AVD, ni la propia deficiencia, en más de una sección. * Ver escala de graduación de la parálisis facial en capítulo 3 en 3.12b. |
|||||
5.5 Nariz, garganta y estructuras relacionadas.
5.5.a Respiración.
Se evalúan las deficiencias permanentes causadas por defecto del flujo del aire debido a alteración en las vías respiratorias altas (nariz, cuerdas vocales) y la disnea si su origen es el mismo. (El asma, la apnea del sueño y la disnea por problemas en el parénquima pulmonar, se valorarán en el Capítulo de Respiratorio). Así mismo la disfunción neurógena se evaluará en el Capítulo de Sistema Nervioso. Para evitar duplicidad en la evaluación en caso de existir patología tanto de origen central como en vías altas como en bajas deberá evaluarse solo la más grave.
Tabla 5.6 Criterios para la puntuación de la deficiencia secundaria a déficits del flujo aéreo
| Intervalos de gravedad de la deficiencia | Intervalo 0 | Intervalo 1 | Intervalo 2 | Intervalo 3 | Intervalo 4 |
|---|---|---|---|---|---|
|
Graduación de la gravedad DTP (%) |
0% | 1 %-5% 1 3 5 | 6%-10% 6 7 8 9 10 | 11%- 24% 11 14 17 20 24% | 25%- 49% 25 30 35 40 46 49 |
|
Historia clínica (CP). |
No hay quejas o disnea en reposo e interferencia mínima o nula con cualquier actividad. |
No hay quejas o disnea en reposo. Puede haber interferencias en actividades que requieran esfuerzo intenso o requerir restricciones en actividades o requerir medicación para mantener una función óptima. |
No hay quejas o disnea en reposo y existe disnea con el ejercicio prolongado y el estrés. | No hay quejas o disnea en reposo y existe disnea producida por estrés, caminar más de 1 o 2 manzanas, subir un piso de escaleras incluso con período de descanso, o realizando otras actividades comunes de la vida diaria. |
Disnea en reposo, aunque el individuo no esté necesariamente postrado en la cama y disnea agravada por la realización de cualquiera de las actividades de la vida diaria incluidas, vestirse, lavarse o arreglarse. En caso de dependencia de respirador artificial, referirse al capítulo de valoración pulmonar o neurológica. |
| Exploración física. | Cambios mínimos en orofaringe, laringofaringe, tráquea superior, o tráquea inferior, u obstrucción incompleta y episódica de nariz o nasofaringe. | Cambios leves en orofaringe, laringofaringe, tráquea superior, o tráquea inferior, u obstrucción incompleta y episódica de nariz o nasofaringe. |
Cambios moderados en orofaringe, laringofaringe, tráquea superior, o inferior, u obstrucción completa reversible o incompleta permanente de nariz o nasofaringe. |
Cambios graves en orofaringe, laringofaringe, tráquea superior, o inferior, u obstrucción parcialmente reversible de nariz o nasofaringe. |
Cambios graves en orofaringe, laringofaringe, tráquea superior o inferior, u obstrucción completa, irreversible de la nariz o nasofaringe. |
|
Resultados diagnósticos u otros hallazgos objetivos. |
Las pruebas no muestran obstrucción de nariz, senos, nasofaringe, orofaringe o laringe. |
La TCd de senos muestra ligero engrosamiento de la mucosa, leve obstrucción de nasofaringe u orofaringe o la laringoscopia puede mostrar una leve alteración en la función de los pliegues (cuerdas) vocales. |
La TC muestra engrosamiento moderado de la mucosa o tumefacción de cometes nasales, obstrucción moderada de nasofaringe u orofaringe, o la laringoscopia puede mostrar alteración moderada de la función de los pliegues (cuerdas) vocales. |
La TC muestra engrosamiento moderadamente grave de la mucosa o tumefacción de cornetes nasales, u obstrucción moderadamente grave de nasofaringe u orofaringe, o la laringoscopia puede mostrar alteración moderadamente grave de la función de los pliegues (cuerdas) vocales. |
La TC muestra engrosamiento difuso grave de la mucosa o tumefacción grave de cornetes nasales, u obstrucción grave de nasofaringe u orofaringe, o la laringoscopia puede mostrar alteración grave de la función de los pliegues (cuerdas) vocales. |
Personas con traqueotomía o estoma permanente se puntúan con un 25% de deficiencia total persona.
5.5.b Olfato y gusto.
La deficiencia parcial o distorsión del gusto y del olfato no se evalúan si no afectan a las AVD. Se evalúa en todo caso la deficiencia total (ageusia o anosmia) que supongan un limitación para la realización de alguna de las AVD habituales pudiéndose puntuar entre 1 y 5%.
5.5.c Masticación y Deglución.
| Tipo de alteración en la ingesta de alimentos |
Deficiencia Total Persona (%) |
|---|---|
| La dieta está limitada a alimentos semisólidos (precisa agua para tragar). | 5 |
| La dieta está limitada a dieta blanda (manzana asada, pescado, etc.). | 10 |
| La dieta está limitada a alimentos líquidos (alimentos triturados con batidora y/ o líquidos con espesantes). | 15 |
| La ingesta de alimentos requiere gastrostomía. | 20 |
| La ingesta de alimentos requiere intubación sonda nasogástrica. | 20 |
En caso de evaluar el trastorno de la masticación y deglución por este capítulo excluirá el evaluarlo por el capítulo de aparato digestivo.
La necesidad de alimentación parenteral será evaluada en el capítulo 11 Digestivo, Tabla 11.3.
Capítulo 6
Deficiencia Relacionada con el Dolor (DRD)
La definición de dolor crónico es imprecisa pero, de manera general, hace referencia al dolor que persiste en el tiempo y se mantiene más allá del tiempo esperado de curación del trastorno médico que supuestamente lo ha iniciado. Se entenderá por dolor crónico aquel que persiste más de tres meses, sin embargo, antes de proceder a la evaluación del dolor crónico como deficiencia permanente, deberá haber transcurrido un plazo mínimo de 1 año de tratamiento, al objeto de asegurar la persistencia del dolor en el tiempo, considerar el fracaso en su recuperación a pesar de las propuestas terapéuticas ensayadas, así como considerar la severidad de las consecuencias, tanto en la capacidad de la persona para hacer actividades físicas como en las consecuencias psicosociales que le haya podido condicionar. Además se revisará cada dos años hasta asegurar que están agotadas las medidas terapéuticas y se ha alcanzado la Máxima Mejoría Clínica.
6.1 Evaluación de la deficiencia cuando el dolor no se acompaña de resultados objetivos.
Una persona recibe un porcentaje de presunción de deficiencia total de la persona (DTP) en base a sus respuestas al Cuestionario de Discapacidad asociada al Dolor incluido (CDD).
Utilizando el método de puntuación del CDD, el evaluador modifica la puntuación de presunción en base a su valoración clínica, de la fiabilidad de los autoinformes de la persona y asigna una puntuación final de DRD. Los problemas de salud que se evalúan con el sistema de DRD se encuentran limitados a una puntuación máxima del 30% sobre la DTP.
6.2 Pasos para la evaluación.
Tanto el cuestionario de discapacidad asociada al dolor como la escala modificada de impacto de la fatiga tendrán validez obtenidas en contexto clínico (consultas de reumatología, neurología...) y sus resultados serán tenidos en cuenta para categorizar el dolor y/o la fatiga una vez se cumplan los criterios de elección para la puntuación de los mismos:
1.º El dolor y/o la fatiga queda determinado por una base medica razonable, por ejemplo, puede explicarse por lo que se conoce de los síndromes médicos.
2.º La persona identifica el dolor y/o la fatiga como el problema principal.
3.º El problema no se puede puntuar según los principios descritos en los demás capítulos.
Asignar un porcentaje de presunción de Deficiencia Total de la Persona (DTP) tras consultar la tabla 6.1 de puntuación de deficiencia relacionada con el dolor (DRD). Tal y como se puede ver, mediante la categorización de las puntuaciones del CDD, descritas en el apartado anterior de dicha tabla. La puntuación expresa la «repercusión global y única» sobre el funcionamiento de la persona (que se verá reflejada así mismo en el BLA) y no podrá ser combinada salvo excepciones justificadas por el evaluador, con otras evaluaciones ni de este ni de otros capítulos que puedan estar relacionados con patologías que puedan cursar con dolor (somático o somatoforme).
Elaborar un juicio clínico sobre la fiabilidad y la credibilidad de la información que facilite la persona y modificar la puntuación de presunción en consecuencia, dentro del rango permitido para la DRD. Normalmente, la modificación se establece a la baja en las personas con escasa credibilidad. Sin embargo, el evaluador tiene la opción de incrementar la puntuación inicial (dentro de los límites permitidos) si concluye que estas subestiman la carga de la enfermedad.
6.3 Evaluación en casos de fatiga crónica como síntoma principal.
En casos excepcionales podremos encontrarnos con el síntoma de «fatiga» identificado como el principal y/o único (Síndrome de Fatiga Crónica, Esclerosis Múltiple...), en estos casos, y cumpliendo los mismos criterios expuestos anteriormente para la elección de la puntuación de la Deficiencia Relacionada con el Dolor, pero aplicados a la fatiga, podremos utilizar la graduación de la Tabla 6.1. Se tomará como referencia de graduación del problema, la puntuación del cuestionario «Escala Modificada del Impacto de la Fatiga» que aparece en el Anexo 6B. En estos casos, y al igual que en la evaluación del dolor, la puntuación expresa la «repercusión global y única» sobre el funcionamiento de la persona (que se verá reflejada así mismo en el BLA) y no podrá ser combinada con otras evaluaciones ni de este ni de otros capítulos que puedan estar relacionados con patologías que puedan cursar con fatiga (somático o somatoforme). Se aplicarán los mismos criterios temporales que a la evaluación del dolor crónico.
Tabla 6.1 Puntuación de la Deficiencia Relacionada con el Dolor (DRD) y Deficiencia Total de la Persona (DTP) según el Cuestionario de Discapacidad asociado al Dolor (CDD)
|
Intervalo de deficiencia relacionada con el dolor y la fatiga crónica |
Puntuación cuestionario discapacidad asociada al dolor (CDD) |
Deficiencia total de la persona |
Puntuación MFIS |
|---|---|---|---|
| Ninguno. | 0 | 0 | 0-4 |
|
Intervalo 0 Leve. |
1-70 | 0 | 4-20 |
|
Intervalo 1 Moderado. |
71-100 |
1 -10 (1-5-10) |
21-41 |
|
Intervalo 2 Grave. |
101-130 |
11- 20 (11-15-20) |
42-79 |
|
Intervalo 3 Extremo/Total. |
131-150 |
21-30 (21-25-30) |
80-84 |
Anexo 6A. Cuestionario de Discapacidad asociada al Dolor (CDD) [Pain Disabilities Questionnaire (PDQ)].
NOMBRE: FECHA:
Por favor, lea lo siguiente: Este cuestionario le pregunta acerca de sus sensaciones sobre cómo le afecta el dolor que padece y cómo se desenvuelve para las actividades cotidianas. Esta información le ayudará, a usted y a su terapeuta, a conocer cómo se siente y en qué grado es capaz de realizar sus tareas cotidianas en el momento actual. Por favor, responda cada pregunta marcando con una «X» la posición sobre la línea que refleje el grado en que le afecta el dolor (desde la ausencia de problemas hasta la presencia de los problemas más graves que usted puede imaginar).
– Asegúrese de responder a todas las preguntas:
1) ¿Su dolor le interfiere con su trabajo normal dentro y fuera de casa?
0____1____2____3____4____5____6____7____8____9____10
| Trabajo con normalidad. | Soy incapaz de trabajar. |
2) ¿Su dolor interfiere con su cuidado personal (como lavarse, vestirse, etc.)?
0____1____2____3____4____5____6____7____8____9____10
|
Mantengo el cuidado completo de mí mismo. |
Necesito ayuda para todo lo relacionado con mi cuidado personal. |
3) ¿Su dolor interfiere con los viajes?
0____1____2____3____4____5____6____7____8____9____10
|
Viajo a todas partes donde deseo. |
Sólo me desplazo para las visitas médicas. |
4) ¿Su dolor interfiere con su capacidad para sentarse o levantarse?
0____1____2____3____4____5____6____7____8____9____10
| No tengo problemas. | No puedo sentarme/levantarme. |
5) ¿Su dolor interfiere con su capacidad para elevar objetos, agarrar objetos o alcanzarlos?
0____1____2____3____4____5____6____7____8____9____10
| No tengo problemas. | No puedo en absoluto. |
6) ¿Su dolor interfiere con su capacidad de recoger objetos del suelo, doblarse, agacharse o ponerse en cuclillas?
0____1____2____3____4____5____6____7____8____9____10
| No tengo problemas. | No puedo en absoluto. |
7) ¿Su dolor interfiere con su capacidad para caminar o correr?
0____1____2____3____4____5____6____7____8____9____10
| No tengo problemas. | No puedo caminar en absoluto. |
8) ¿Han disminuido sus ingresos económicos desde el inicio de su dolor?
0____1____2____3____4____5____6____7____8____9____10
| No han disminuido. | Pérdida total de ingresos. |
9) ¿Necesita tomar medicación diaria para controlar su dolor?
0____1____2____3____4____5____6____7____8____9____10
| No necesito medicación. | Preciso medicación para el dolor durante todo el día. |
10) ¿El dolor le obliga a visitar a sus médicos con más frecuencia que antes de que éste se iniciase?
0____1____2____3____4____5____6____7____8____9____10
| Nunca visito a los médicos. | Visito a los médicos de manera semanal. |
11) ¿Su dolor interfiere con su capacidad de mantener contacto social con las personas que le importan?
0____1____2____3____4____5____6____7____8____9____10
| No tengo problemas. | Nunca puedo mantener contacto con ellos. |
12) Su dolor interfiere con sus actividades de ocio y hobbies?
0____1____2____3____4____5____6____7____8____9____10
| No interfiere. | Interfiere por completo. |
13) ¿Necesita ayuda de su familia y amigos para realizar las tareas cotidianas (incluidas tanto el trabajo fuera de casa como las tareas domésticas) debido a su dolor?
0____1____2____3____4____5____6____7____8____9____10
| Nunca necesito ayuda. | Necesito ayuda para todo. |
14) ¿Se siente ahora más deprimido, tenso o ansioso que antes del comienzo de su dolor?
0____1____2____3____4____5____6____7____8____9____10
| Ausencia de depresión/tensión/ansiedad. | Depresión/tensión/ansiedad grave. |
15) ¿Tiene problemas emocionales causados por su dolor que interfieren con sus actividades familiares, sociales o laborales?
0____1____2____3____4____5____6____7____8____9____10
| No tengo problemas emocionales. | Tengo problemas emocionales graves que me impiden realizar completamente esas actividades. |
– Graduación del problema en Cuestionario de Discapacidad asociada al Dolor (CDD/PDQ):
Como se especifica en la Tabla anterior las puntuaciones del cuestionario se dividen en 5 categorías distintas: ausencia de discapacidad (puntuación de 0), leve (puntuaciones entre 1 y 70), moderada (puntuaciones entre 71 y 100), grave (puntuaciones entre 101 y 130) y extrema (puntuaciones entre 131 y 150).
Cada 1,5 cm = 1 unidad de incremento.
0____1____2____3____4____5____6____7____8____9____10
Si la «X» se sitúa exactamente sobre la línea entre un número y el siguiente, entonces se puntúa como el número más bajo. Si la «X» se sitúa una «milimicra» por encima del siguiente incremento, entonces se puntúa al alza. Puntúe un valor para cada línea y sume el total de las quince líneas. Si la persona ha indicado dos «X» en la línea, utilice como puntuación la posición media entre los dos puntos. Por ejemplo, si una «X» está representada en el 2 y la otra, en el 6, ese ítem concreto se puntuaría como 4.
El CDD se compone de dos factores: un componente de estado funcional y un componente psicosocial. Para distinguir estos dos componentes, se deben diferenciar las puntuaciones.
A) Componente de estado funcional: Total de las puntuaciones para los ítems 1, 2, 3, 4, 5, 6, 7, 12 y 13 (máximo = 90).
B) Componente psicosocial: Total de las puntuaciones para los ítems 8, 9, 10, 11, 14 y 15 (máximo = 60).
C) Puntuación total del CDD: Total de las puntuaciones para todos ítems (debería coincidir con la puntuación del componente funcional sumado a la del psicosocial).
6.6.2 Anexo 6B.
Escala Modificada del Impacto de la Fatiga (EMIF) Modified Fatigue Impact Scale (MFIS).
| Durante los últimos meses y, debido a mi fatiga... | Escala de graduación | ||||
|---|---|---|---|---|---|
| Nunca | Casi nunca | A veces | Casi siempre | Siempre | |
| 1. Ha disminuido mi capacidad para estar despierto | 0 | 1 | 2 | 3 | 4 |
| 2. Tengo dificultad para mantener la atención durante largos periodos de tiempo. | 0 | 1 | 2 | 3 | 4 |
| 3. No he podido pensar claramente. | 0 | 1 | 2 | 3 | 4 |
| 4. He estado torpe y descoordinada(o). | 0 | 1 | 2 | 3 | 4 |
| 5. He estado olvidadiza(o). | 0 | 1 | 2 | 3 | 4 |
| 6. He tenido que regular mis actividades físicas. | 0 | 1 | 2 | 3 | 4 |
| 7. He estado menos motivada(o) a realizar actividades que requieren esfuerzo físico. | 0 | 1 | 2 | 3 | 4 |
| 8. He estado menos motivado(a) a participar en actividades sociales. | 0 | 1 | 2 | 3 | 4 |
| 9. He estado limitado(a) en mis habilidades para realizar tareas fuera de la casa. | 0 | 1 | 2 | 3 | 4 |
| 10. Tengo problemas realizando esfuerzo físico por periodos largos de tiempo. | 0 | 1 | 2 | 3 | 4 |
| 11. He tenido dificultad para tomar decisiones. | 0 | 1 | 2 | 3 | 4 |
| 12. He estado menos motivado (a) para realizar tareas que requieren que piense. | 0 | 1 | 2 | 3 | 4 |
| 13. Mis músculos se sienten débiles. |
0 0 |
1 1 |
2 2 |
3 3 |
4 4 |
| 14. Me he sentido incomodo(a) físicamente. |
0 0 |
1 1 |
2 2 |
3 3 |
4 4 |
| 15. He tenido problemas terminando tareas que requieren que piense. | 0 | 1 | 2 | 3 | 4 |
| 16. He tenido dificultad organizando mis pensamientos cuando hago tareas en la casa o en el trabajo. | 0 | 1 | 2 | 3 | 4 |
| 17. He tenido problemas completando tareas que requieren esfuerzo físico. | 0 | 1 | 2 | 3 | 4 |
| 18. Mi pensamiento está más lento. | 0 | 1 | 2 | 3 | 4 |
| 19. He tenido problemas concentrándome. | 0 | 1 | 2 | 3 | 4 |
| 20. He limitado mis actividades físicas. | 0 | 1 | 2 | 3 | 4 |
| 21. He tenido que descansar más frecuentemente o por periodos más largo de tiempo. | 0 | 1 | 2 | 3 | 4 |
|
Graduación del problema: (Suma de puntuación x 100/84) (0-4 Normal; 4-20 Leve; 21-41 Moderado; 42-80 Grave; 80-84 Total). |
|||||
| Resultado final. | N | L | M | G | T |
| Intervalo de gravedad deficiencia (Tabla 6.1). | 0 | 1 | 2 | 3 | |
– Graduación de la Escala Modificada del Impacto de la Fatiga (EMIF/MFIS):
La escala pretende graduar el impacto de la fatiga en las actividades de la persona desde una perspectiva biopsicosocial, diferenciando tres componentes:
A) Componente relacionado al esfuerzo físico_______La puntuación de este grupo puede ser de 0 al 36. Se realiza sumando los puntos de las respuestas: 4+6+7+10+13+14+17+20+21.
B) Componente relacionado al esfuerzo psíquico_______La puntuación de este grupo puede ser de 0 al 40. Se realiza sumando los puntos de las respuestas: 1+2+3+5+11+12+15+16+18+19.
C) Componente relacionado al esfuerzo social_______La puntuación de este grupo puede ser de 0 al 8. Se realiza sumando los puntos de las respuestas: 8+9.
D) La puntuación total de EMIF_______La puntuación total de EMIF puede ser de 0 a 84. Se realiza sumando la puntuación total (deberá coincidir con la suma de los tres componentes).
Capítulo 7
El lenguaje, la voz y el habla
7.1 Introducción.
En este capítulo se proporcionan criterios para la evaluación de la deficiencia producida por los trastornos del lenguaje y su repercusión en la comunicación.
Se establecen las normas sobre cómo y en qué supuestos debe realizarse la evaluación de cada trastorno especifico, y se determinan los criterios para la asignación del grado de deficiencia para la comunicación y su correspondiente porcentaje.
En el caso de que coexistan limitaciones a varios niveles (lenguaje, habla y voz) deberá existir una única evaluación de deficiencia total de la persona para la comunicación ocasionada por el conjunto de deficiencias que presente un sujeto.
7.2 Normas para la evaluación de la deficiencia producida por los trastornos primarios del desarrollo del lenguaje.
1. Las dislalias y el retraso leve del habla no se considerarán causas de deficiencia permanente del lenguaje.
2. En el caso de retraso moderado del habla o retraso moderado del lenguaje, la evaluación será provisional. En el caso del retraso moderado del lenguaje se confirmará el diagnóstico a los seis meses de la primera evaluación.
3. En general, las secuelas permanentes de estos trastornos deberán ser evaluados a partir de los catorce años.
7.3 Normas para la evaluación de los trastornos secundarios del desarrollo del lenguaje y la comunicación.
7.3.1 Secundario a hipoacusia.
La gravedad del trastorno dependerá de los siguientes factores:
1. Nivel de pérdida auditiva.
2. Edad de aparición de la sordera: Se diferencian tres tipos de sordera dependiendo de la edad de aparición:
‒ Prelocutivas cuando se inician antes del desarrollo del lenguaje, es decir, antes de los dos años de edad. En ellas debemos a su vez distinguir las congénitas de las adquiridas.
‒ Perilocutivas cuando se inician durante el desarrollo del lenguaje, entre los dos y los cinco o seis años.
‒ Postlocutivas las sorderas que se inician tras la consolidación del lenguaje, después de los seis años de edad.
En general, el inicio tardío de la hipoacusia y la existencia de restos auditivos aprovechables durante los primeros años van a marcar diferencias muy importantes en la evolución del lenguaje.
3. Diagnóstico precoz y tratamiento instaurado: El diagnóstico precoz y la instauración de un tratamiento protésico, rehabilitador y educativo adecuados mejoran notablemente el pronóstico.
4. Nivel intelectual y existencia de otras deficiencias asociadas.
5. Entorno socio-familiar y comunicativo:
Debido a la influencia de tantas variables, es imposible considerar de forma global e indiferenciada la evaluación de la deficiencia comunicativa asociada a hipoacusias, por lo que se hará individualizadamente. La deficiencia derivada del deficiente desarrollo lingüístico deberá combinarse la derivada de la hipoacusia.
7.3.2 Secundario a hipoacusia congénita, prelocutiva y perilocutiva combinada con déficit visual congénito o adquirido (sordoceguera).
La gravedad del trastorno depende, además de los factores señalados en el apartado referido a trastornos secundarios a la hipoacusia (Apartado 7.4.1.), de los siguientes referidos al déficit visual:
1. Nivel de perdida visual.
2. Edad de aparición de la deficiencia visual.
3. Tipo de déficit visual: Dependiendo de que lo afectado sea la agudeza visual, el campo visual o ambos.
En el caso de personas con deficiencia visual y deficiencia auditiva, que evolucionan desarrollando una sordoceguera a lo largo de su vida se valorarán aplicando la Tabla 7.3 Criterios de evaluación de la deficiencia para la comunicación en sorderas postlocutivas. Igualmente deberá combinarse con la deficiencia derivada de la hipoacusia y de la deficiencia visual. (Ver apartado 7.5.4.)
7.3.3 Secundario a Deficiencia intelectual.
Dado que en el capítulo de evaluación de la Deficiencia intelectual se ha tenido en cuenta el nivel de eficiencia lingüística para incluir a la persona en una u otra clase valorativa, no se deberá combinar los trastornos del desarrollo del lenguaje que se den en el marco de un retraso mental.
7.3.4 Secundario a trastorno mental.
Se evaluará según los criterios del capítulo dedicado a la evaluación de los Trastornos mentales y del comportamiento, en las mismas condiciones del punto anterior.
7.3.5 Secundario a alteración neurológica (encefalogatía): disartria del desarrollo.
La evaluación de la deficiencia derivada de la disartria en la persona menor se efectuará aplicando la tabla.
7.3.6 Secundario a alteración morfológica: disglosia.
Para la evaluación en adultos, se aplicarán los criterios descritos en la Tabla 7.4 Criterios de evaluación de la deficiencia de la voz y del habla. En el caso de la personas menores se evaluará el trastorno según los criterios señalados en Tabla 7.1.
7.3.7 Trastorno del lenguaje escrito.
Los trastornos adquiridos del lenguaje escrito suelen acompañar a las afasias y se evalúan como trastornos del lenguaje establecido.
7.4 Normas para la evaluación de los trastornos del lenguaje establecido.
7.4.1 Afasias.
Para la evaluación en adultos, se aplicarán los criterios descritos en la Tabla 7.2 Criterios de evaluación de la deficiencia para la comunicación verbal secundarios a afasias. En el caso de los menores se evaluará el trastorno según los criterios señalados en Tabla 7.1 Criterios de evaluación de la deficiencia para la comunicación en los Trastornos del desarrollo del lenguaje, hasta los 10 años.
7.4.2 Afasia infantil.
La evaluación se hará siguiendo los criterios de trastornos del desarrollo del lenguaje hasta la edad de 10 años, Tabla 7.1 Criterios de evaluación de la deficiencia para la comunicación en los Trastornos del desarrollo del lenguaje. Si el cuadro se inicia con posterioridad a esa edad, se aplicarán los criterios de afasia en el adulto Tabla 7.2.
7.4.3 Sordera postlocutiva.
Aunque el periodo sensible para el desarrollo del lenguaje se sitúa en torno a los cinco años, consideraremos que la sordera profunda postlocutiva aparecida antes de los catorce años se evaluará siguiendo los criterios Tabla 7.1 Criterios de evaluación de la deficiencia para la comunicación en los Trastornos del desarrollo del lenguaje. Por encima de esa edad se aplicará la Tabla 7.3 Criterios de evaluación de la deficiencia para la comunicación en sorderas postlocutivas.
7.4.4 Hipoacusias postlocutivas y déficit visual (sordoceguera).
Las personas cuya sordera postlocutiva sea profunda, haya aparecido antes de los catorce años y esté asociada a una deficiencia visual, serán valoradas siguiendo los criterios de la Tabla 7.1 Criterios de evaluación de la deficiencia para la comunicación en los Trastornos del desarrollo del lenguaje.
Los casos de deficiencia visual y deficiencia auditiva, que evolucionan desarrollando una sordoceguera a lo largo de su vida se valorarán aplicando la Tabla 7.3 Criterios de evaluación de la deficiencia para la comunicación en sorderas postlocutivas. La deficiencia comunicativa deberá combinarse con la deficiencia derivada de la hipoacusia y de la deficiencia visual.
7.4.5 Trastornos del lenguaje asociados a síndromes psiquiátricos, neurológicos o neuropsicológicos.
En estos casos la evaluación se hará según los criterios de los capítulos «Trastornos mentales y del comportamiento» y «Enfermedades del sistema nervioso central», en las mismas condiciones del punto 7.3.3.
7.5 Normas para la evaluación de la deficiencia por trastornos que afectan al habla o la voz.
7.5.1 Disfonías.
La evaluación de la disfonía se hará siguiendo los criterios de la Tabla 7.4: Criterios de evaluación de la deficiencia de la voz y del habla.
7.5.2 Trastornos de la fluidez: disfemia / tartamudez.
En el caso de tartamudez muy grave, se situará en la clase de gravedad 4 deficiencia (25- 35%) Tabla 7.4: Criterios de evaluación de la deficiencia de la voz y del habla.
7.5.3 Disartrias del adulto.
La evaluación se hará siguiendo los criterios de la Tabla 7.4: Criterios de evaluación de la deficiencia de la voz y del habla.
7.5.4 Disqlosias del adulto.
La evaluación de la deficiencia secundaria a disglosias se hará siguiendo los criterios que se exponen en la Tabla 7.4: Criterios de evaluación de la deficiencia de la voz y del habla.
7.6. Criterios y tablas de evaluación.
La evaluación se hará siempre de forma individualizada, ya que cada persona tiene una propia adaptación a su deficiencia, teniendo ésta diferente repercusión sobre la capacidad de comunicación.
Tabla 7.1 Criterios para la puntuación de la deficiencia para la comunicación en los Trastornos del desarrollo del lenguaje
| Intervalos de gravedad de la deficiencia |
Intervalo 0 Nulo |
Intervalo 1 Leve |
Intervalo 2 Moderado |
Intervalo 3 Grave |
Intervalo 4 Muy grave |
|---|---|---|---|---|---|
|
Graduación de la gravedad DTP (%) |
0% | 1%-16% 1-8-16 | 17%-33% 17--25--33 | 34%-49% 34-42-49 | 50%-65%-65 |
|
Capacidad de comprensión y expresión (CP). |
Puede comprender y expresarse, resolviendo adecuadamente la demanda de la vida diaria. Puede tener ocasionalmente leve dificultad en la comprensión de expresiones complejas. Puede tener de forma ocasional limitación en la precisión de un vocablo o sintaxis. |
Puede comprender y expresarse, resolviendo adecuadamente la demanda de la vida diaria. Puede tener leve dificultad en la comprensión de expresiones complejas. Puede tener limitación en la precisión de un vocablo o sintaxis. |
Puede comprender y expresarse, resolviendo con poca ayuda la demanda de la vida diaria. Puede presentar errores fonológicos y/o fonéticos. Puede tener una reducción sintáctica y/o semántica. Dificultad para referirse a temas específicos. |
Puede comprender y expresarse, resolviendo con ayuda y cierta limitación la demanda de la vida diaria. Presenta errores fonológicos y/o fonéticos importantes. La comprensión de las demandas de la vida diaria está limitada por la pérdida de información a causa de una visión disminuida, en el entorno comunicativo oral o gestual. Tiene una reducción sintáctica y/o semántica importante. Dificultad marcada para referirse a temas específicos. |
Existe una completa limitación para comprender y expresarse en la vida normal, tanto a nivel oral como gestual. Existe una completa limitación para comprender en la vida normal si no se recurre al tacto tanto a nivel oral como gestual, aunque sea capaz de expresarse. |
| Inteligibilidad. |
Puede desarrollar la mayoría de los actos articulatorios necesarios para el habla cotidiana. Ocasionalmente puede presentar errores en la articulación. |
Puede presentar discontinuidad, duda, lentitud. Puede tener dificultades para la articulación. El habla puede ser ininteligible para extraños en temas descontextualizados. |
Puede comunicarse en el entorno lingüístico que le es afín, si el lenguaje es gestual, pero tiene dificultades relevantes para comunicarse en medios exclusivos de lenguaje oral. El habla puede ser ininteligible para extraños e incluso para personas cercanas en temas fuera de contexto. |
Puede comunicarse mal, usar estereotipias o repeticiones ecolalicas y expresar ideas sin relación con el contexto. Si utiliza el gesto solo le sirve para referirse a aspectos concretos y en el entorno afín. El habla es ininteligible para extraños e incluso difícil de entender para personas cercanas en temas coloquiales. |
Puede tratar de comunicarse con expresiones incompletas e ininteligibles y que obligan al oyente a inferir o a realizar preguntas para extraer el contenido comunicativo e incluso adivinar. |
Tabla 7.2 Criterios para la puntuación de la deficiencia debida a afasia o disfasia
| Intervalos de gravedad de la deficiencia | Intervalo 0 | Intervalo 1 | Intervalo 2 | Intervalo 3 | Intervalo 4 |
|---|---|---|---|---|---|
| Graduación de la gravedad (%) (DTP) | 0%-4% | 5%-12%-20% | 21%-28%-35% | 36%-43%- 50% | 51- 65%-75% |
| Descripción (CP). |
Mínimos deterioros observables en el habla. Ocasionalmente manifiesta insignificantes alteraciones en la articulación, vocablos poco precisos, pequeñas, alteraciones de la sintaxis o leve dificultad de comprensión de expresiones complejas. Puede presentar dificultades subjetivas no evidentes para el oyente. EIAB 5*. |
Hay alguna pérdida evidente en la fluidez del habla o facilidad de comprensión sin limitación significativa de las ideas expresadas o su forma de expresión. Tiene dificultades para encontrar la palabra adecuada, haciendo un discurso impreciso, presentando a veces una articulación lenta, torpe y distorsionada. A veces, las dificultades de comprensión se hacen patentes. Los problemas que se presentan pueden ser compensados con la ayuda del interlocutor y las diferentes estrategias utilizadas por la persona. EIAB 4*. |
La persona puede referirse a todos los problemas de la vida diaria con muy pequeña ayuda o sin ella, sin embargo la reducción del habla y/o la comprensión hacen sumamente difícil o imposible la conversación sobre cierto tipo de temas. Toda conversación que se aleje de temas familiares o muy contextualizados será imposible de mantener. La comunicación está severamente alterada con interlocutores no familiarizados con su problemática EIAB 3*. |
La persona puede, con la ayuda del examinador, mantener una conversación sobre temas familiares. Hay frecuente fracaso al intentar expresar una idea, pero comparte el peso de la comunicación con el examinador. Su lenguaje puede estar reducido a palabras aisladas mal emitidas, bien por problemas articulatorios o por la existencia de parafrasias que pueden dar lugar a una jerga. La comprensión en estos casos está muy limitada, reduciéndose a tareas de designación y comprensión de órdenes de un elemento. EIAB 2*. |
La comunicación se efectúa totalmente a partir de expresiones incompletas; necesidad de inferencia, preguntas y adivinación por parte del oyente. El caudal de información que puede ser intercambiado es mínimo y el peso recae sobre el oyente. En ocasiones ausencia total de habla o producción de estereotipias verbales. En otros casos se da una jerga logorreica con nula comprensión auditiva. La persona es incapaz de realizar órdenes sencillas o designar partes del cuerpo, objetos o imágenes. EIAB 1 y 0*. |
| Alteraciones en la escritura y comprensión lectora. |
La escritura puede estar deformada, pero es legible. La organización del relato escrito se limita a varias ideas descriptivas conexas con frases identificables, aun con errores gramaticales y paragráficos. Muestra dificultades para la comprensión de oraciones o textos de relativa complejidad integrados por al menos dos frases compuestas menos complejas (yuxtapuestas y copulativas). |
La escritura se limita a una o más frases en las que se observa una combinación de palabras formando un núcleo sintáctico, o consigue una lista extensa (cinco o más) de palabras de significado (sustantivo y verbos). Muestra dificultades para la comprensión en lectura de oraciones simples. |
La grafía apenas es legible y la escritura se limita a palabras mal deletreadas, aisladas y sin estructuración en la frase, pero se identifican uno o más sustantivos o verbos. Muestra dificultades para la comprensión de lectura de palabras aisladas (asociación palabra-imagen). |
Total limitación para comprender o expresar mensajes escritos. | |
|
* EIAB: Escala de Intensidad de la Afasia de Boston: Uno de los referentes de graduación de la intensidad de la afasia es la Escala de Intensidad de la Afasia de Boston (EIAB) ampliamente utilizada en la clínica, (ver Anexo 7.2). |
|||||
En la Afasia muy grave y total (65%-75%):
‒ La comunicación se efectúa totalmente a partir de expresiones incompletas; necesidad de inferencia, preguntas y adivinación por parte del oyente. El caudal de información que puede ser intercambiado es mínimo y el peso recae sobre el oyente.
‒ En ocasiones ausencia total de habla o producción de estereotipias verbales. En otros casos se da una jerga logorreica con nula comprensión auditiva. La persona es incapaz de realizar órdenes sencillas o designar partes del cuerpo, objetos o imágenes.
Tabla 7.3 Criterios para la puntuación de la deficiencia para la comunicación en sorderas postlocutivas
| Intervalos de gravedad de la deficiencia |
Intervalo 0 Nulo |
Intervalo 1 Leve |
Intervalo 2 Moderado |
Intervalo 3 Grave |
Intervalo 4 Muy grave |
|---|---|---|---|---|---|
|
Graduación de la gravedad DCT (%) |
0% |
1%-4% 1-3-4 |
5%-14% 5-9-14 |
15%-24% 15-19-24 |
25%-35% 25-29-45 |
| Capacidad de comprensión y expresion (CP). | Es capaz de expresar y comunicarse con claridad y de comprender los mensajes en CASI TODAS las situaciones normales de comunicación de cada día con lenguaje oral. |
La persona es capaz de expresar con claridad y comunicarse y de comprender los mensajes en LA MAYORIA de las situaciones normales de comunicación de cada día con el lenguaje oral. Aprovecha la ayuda protésica convencional y puede mantener una conversación con propios y extraños si se tiene en cuenta su situación. |
La persona puede expresar con claridad y comunicarse y comprender los mensajes en MUCHAS de las situaciones normales de cada día con lenguaje oral o gestual. Complementa con lectura labial y otras estrategias de tal manera que es capaz de mantener con esfuerzo una conversación con propios y extraños sobre temas conocidos, siempre que el hablante tenga en cuenta su situación. |
Puede expresar y comunicarse y comprender los mensajes en POCAS situaciones normales de comunicación de cada día con con lenguaje oral o gestual. Tiene limitaciones para comprender los mensajes en bastantes situaciones normales de comunicación de cada día, precisando adaptaciones del habla del interlocutor y de la iluminación y sonido del entorno aunque pueda expresarse con claridad oralmente. Si su lenguaje es gestual, puede comunicarse plenamente en el entorno lingüístico que le es afín, pero encuentra dificultades relevantes para comunicarse en medios exclusivos de lenguaje oral. |
La persona solo es capaz de expresar con claridad o de comprender los mensajes en MUY POCAS O NINGUNA de las situaciones normales de comunicación de cada día, con lenguaje oral o gestual. Si su lenguaje es gestual, puede comunicarse con limitaciones en el entorno lingüístico que le es afín, pero encuentra dificultades graves para comunicarse en medios exclusivos de lenguaje oral. |
Tabla 7.4 Criterios para la puntuación la deficiencia de la voz y del habla.
| Clase de gravedad de la deficiencia |
Clase 0 Nulo |
Clase 1 leve | Clase 2 moderado | Clase 3 grave | Clase 4 muy grave |
|---|---|---|---|---|---|
| Graduación de la gravedad DCT (%) | 0% | 1%-5% 1 3 5 | 6%-10% 6 7 8 9 10 | 11%-24% 11 14 17 20 24 | 25%-35% 25 27 30 33 35 |
|
Medidas de la capacidad de voz/habla. |
Audibilidad: Puede producir voz con una intensidad suficiente para la mayoría de las necesidades del habla cotidianas, aunque ello requiera a veces un esfuerzo y ocasionalmente pueda superar a la capacidad del individuo. |
Audibilidad: Puede producir voz con una intensidad suficiente para muchas de las necesidades del habla cotidianas, y en condiciones normales se le oye; sin embargo puede resultar difícil oírle en lugares ruidosos, como estaciones de tren o autobuses o restaurantes. |
Audibilidad: Puede producir voz con una intensidad suficiente para algunas de las necesidades del habla cotidianas como una conversación a corta distancia; sin embargo, tiene una dificultad considerable en la distancia o en lugares ruidosos, como estaciones de tren o autobuses o restaurantes, ya que la voz se cansa fácilmente y se hace inaudible en pocos segundos. |
Audibilidad: Puede producir habla con una intensidad suficiente para pocas de las necesidades del habla cotidianas, pero apenas puede ser oído por un oyente cercano o a través del teléfono y puede susurrar de forma audible pero no con voz más alta. |
Audibilidad: No puede producir habla con una intensidad suficiente para las necesidades del habla cotidianas. |
|
Inteligibilidad: Puede desarrollar la mayoría de los actos articulatorios necesarios para el habla cotidiana, pero de vez en cuando se le puede pedir que repita y puede ser difícil o imposible producir algunas unidades fonéticas. |
Inteligibilidad: Puede desarrollar muchos de los actos articulatorios necesarios para el habla cotidiana y ser entendido por alguien extraño, pero puede cometer numerosas incorrecciones y en ocasiones parece que tiene dificultades para la articulación. |
Inteligibilidad: Puede desarrollar algunas de los actos articulatorios necesarios para el habla cotidiana y puede conversar generalmente con la familia y los amigos, puede ser entendido por extraños con dificultad y a menudo le pedirán que repita. |
Inteligibilidad: Puede desarrollar pocos de los actos articulatorios necesarios para el habla cotidiana, puede producir algunas unidades fonéticas, y puede realizar aproximaciones para algunas palabras como los nombres de miembros de su familia, pero es ininteligible fuera de contexto. |
Inteligibilidad: No puede realizar las articulaciones necesarias para el habla cotidiana. |
|
|
Eficiencia funcional: Puede alcanzar la mayoría de las demandas de articulación y fonación para el habla cotidiana con discurso fácil y adecuado, pero de vez en cuando puede titubear o hablar más lentamente. |
Eficiencia funcional: Puede alcanzar muchas de las demandas de articulación y fonación para el habla cotidiana con discurso fácil y adecuado, pero de vez en cuando habla con dificultad y el habla puede ser discontinua, interrumpida, vacilante o lenta. |
Eficiencia funcional: Puede alcanzar alguna de las demandas de articulación y fonación para el habla cotidiana con discurso fácil y adecuado, pero mantiene el discurso únicamente durante periodos breves y puede dar la impresión de que se fatiga fácilmente. |
Eficiencia funcional: Puede alcanzar pocas de las demandas de articulación y fonación para el habla cotidiana con velocidad y facilidad adecuadas (como palabras sueltas o frases simples), pero no puede mantener un flujo de habla ininterrumpido; el habla es dificultosa y muy lenta. Voz erigmofónica y métodos alternativos de voz. |
Eficiencia funcional: No puede alcanzar las demandas de articulación y fonación para las necesidades cotidianas con la velocidad y la facilidad adecuadas. (sería el caso de una laringuectomía total que no consigue emisión de monosílabos y no puede usar electrolaringe por empastamiento y edemas. |
|
| Pruebas objetivas. |
Ninguna requerida. Videoestroboscopia laríngea, medidas objetivas de la voz y el habla, y VHIa) deberían ser normales o prácticamente normales. |
Videoestroboscopia laríngea, medidas objetivas de la voz y el habla, y VHI son ligeramente anormales. |
Videoestroboscopia laríngea, medidas objetivas de la voz y el habla, y VHI son de ligera a moderadamente anormales. |
Videoestroboscopia laríngea, medidas objetivas de la voz y el habla, y VHI son de moderada a gravemente anormales. |
Videoestroboscopia laríngea, medidas objetivas de la voz y el habla, en VHI son de grave a muy gravemente anormales. |
|
a) VHI:Voice Handicap Index (índice de discapacidad vocal abreviado). |
|||||
Capítulo 8
Sistema cardiovascular
8.1 Normas de carácter general para la evaluación de las deficiencias del sistema cardiovascular.
1. Únicamente serán objeto de evaluación aquellas personas que padezcan una afección cardiovascular con un curso clínico de al menos seis meses desde el diagnóstico e inicio del tratamiento.
2. Cuando esté indicado el tratamiento quirúrgico, la evaluación se realizará a partir de los seis meses del postoperatorio. Si el enfermo rechaza dicho tratamiento sin motivo justificado, no será evaluable.
3. En el caso de enfermos sometidos a trasplante cardiaco, la evaluación se efectuará seis meses después del mismo, de acuerdo con la función residual. Durante esos seis meses se mantendrá la evaluación que previamente tuviera el enfermo. Se combinarán a ésta los efectos del tratamiento inmunosupresor, si los hubiere, siguiendo los criterios del capítulo correspondiente.
4. En determinadas patologías, por ejemplo, cardiopatía isquémica se tendrá en cuenta el riesgo de empeoramiento súbito de la situación clínica del enfermo a pesar del tratamiento adecuado de la enfermedad base. La mayor o menor frecuencia con que aparecen los episodios agudos condiciona el grado de limitación para realizar las actividades de la vida diaria, por lo que ha de incluirse como criterio de evaluación. Los episodios deberán estar documentados médicamente.
5. La deficiencia no siempre está en relación directa con los datos exploratorios o pruebas complementarias. En caso de miocardiopatías secundarias no se combinarán los porcentajes correspondientes al proceso base, caso de ser conocido, con los de la miocardiopatía, sino que se adjudicará el mayor porcentaje obtenido en cualquiera de ellos. Cuando la miocardiopatía secundaria sea consecuencia de un proceso tratable (por ejemplo, miocardiopatía hipertiroidea) no se realizará la evaluación hasta al menos seis meses después de haberse comenzado el tratamiento etiológico.
6. En algunas enfermedades cardiacas podrán coexistir diversas patologías: valvulares, isquémicas, arritmia, miocardiopatía... en estos casos, se deberá utilizar los criterios de la tabla correspondiente a la patología que se considere más grave en representación de las demás.
7. Consideraciones especiales para la evaluación de las cardiopatías congénitas en la infancia y la adolescencia: Cuando en la infancia se presenta un diagnóstico de cardiopatía congénita en el que se considere que existe una deficiencia permanente, aunque no pueda cuantificarse, o se prevea en su evolución (a pesar de las medidas terapéuticas adecuadas) el desarrollo a corto-medio plazo de una deficiencia cardiaca permanente de importancia, se podrá asignar un grado inicial aproximado de deficiencia total de la persona del 33%. Esta evaluación tendrá siempre un carácter temporal y se hará una primera revisión a los 2 años. Posteriormente, una vez que pueda concretarse el grado de deficiencia cardiaca, mediante la aplicación de los hallazgos específicos para cardiopatías congénitas, se considerarán nuevos periodos de revisión de 3 o 5 años, en función de la edad, de los procesos terapéuticos que precisen y de las posibilidades evolutivas y rehabilitadoras.
Tabla 8.1 Clasificación funcional de la disnea de la NYHA
| NYHA | Funcionamiento de la persona |
|---|---|
| Clase I. | Personas sin limitación de sus actividades; no refieren síntomas durante las actividades cotidianas. |
| Clase II. | Personas con limitación ligera o moderada de su actividad; sin síntomas en reposo ni durante el esfuerzo moderado. |
| Clase III. | Personas con limitación importante de su actividad; sin síntomas en reposo ni durante el esfuerzo leve. |
| Clase IV. | Personas que deberían permanecer en reposo absoluto, confinados en la cama o en el sillón; cualquier tipo de actividad física les supone molestias y los síntomas pueden aparecer en reposo. |
Fuente: New York Heart Association. Heart Failure Society of America
Tabla 8.2 Relación de los Mets y del grado funcional según cinco protocolos con tapiz rodante
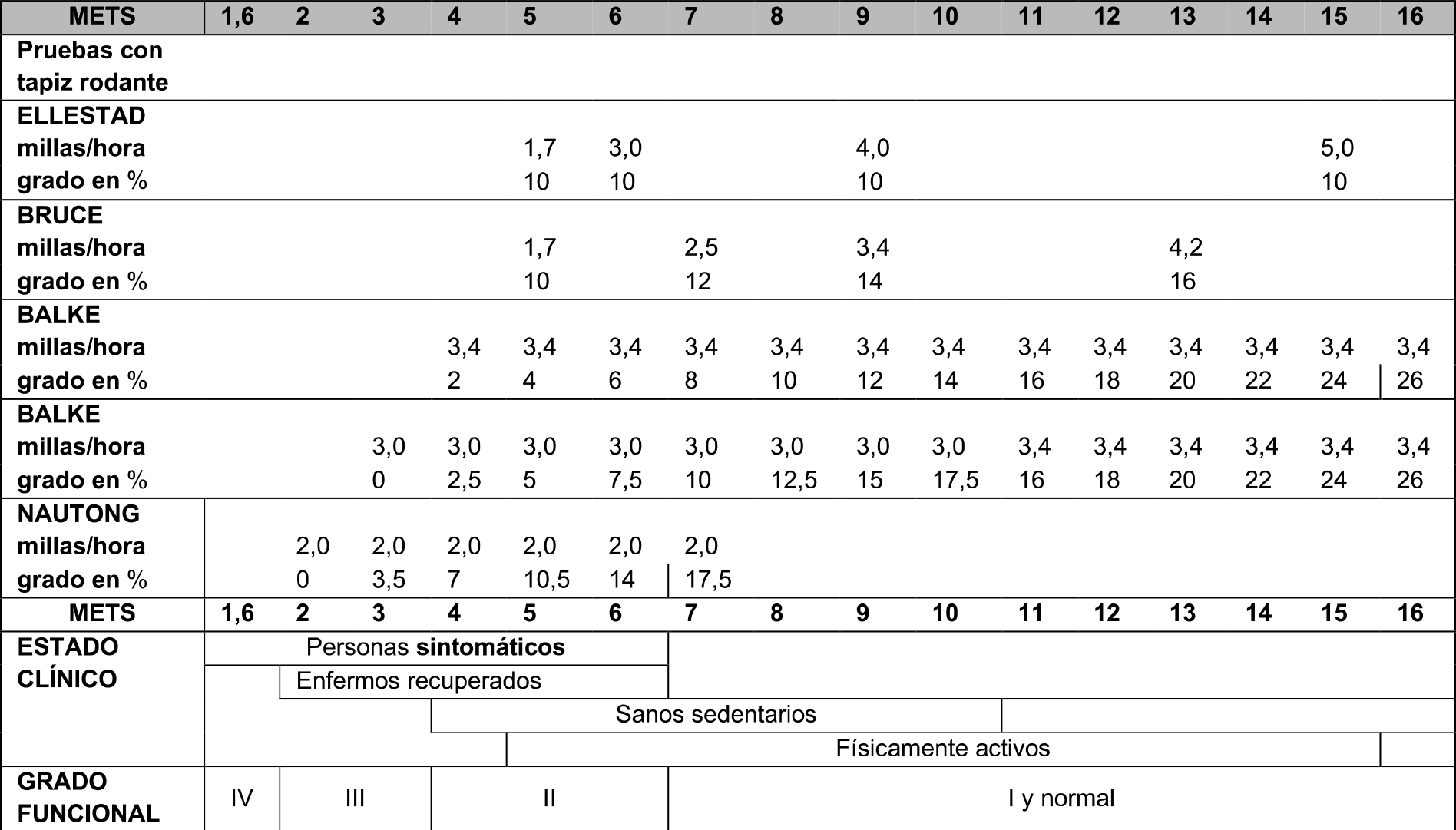
Adaptado de: Fox SM III, Naughton JP, Haskell WI, Physical activity and the prevention of coronary heart disease, Ann Clin Res, 1971; 3:404-432,
8.2 Criterios para la puntuación atribuible a deficiencias cardiacas.
8.2.1 Cardiopatías valvulares.
Tabla 8.3 Criterios para la puntuación de la deficiencia permanente secundaria a valvulopatías cardíacas
| Intervalos de gravedad de la deficiencia | Intervalo 0 | Intervalo 1 | Intervalo 2 | Intervalo 3 | Intervalo 4 |
|---|---|---|---|---|---|
|
Graduación de la gravedad DTP (%) |
0 | 2%-10% 2 4 6 8 10 | 11%-23% 11 14 17 20 23 | 24%-40% 24 28 32 36 40 | 45%-65% 45 50 55 60 65 |
| Anamnesis. | Asintomático y sin medicación. |
Sin tratamiento persistente, a excepción de profilaxis antibiótica. No profilaxis. Clase I NYHA. |
Cambios dietéticos moderados o fármacos para mantenerse sin clínica de IC, síncope, dolor torácico o embolia. Clase II NYHA |
Insuficiencia cardíaca y/u otros síntomas moderados que precisan tratamiento o síntomas intermitentes de IC grave. Clase III NYHA. |
Insuficiencia cardíaca y/u otros síntomas en reposo a pesar de tratamiento. Descompensaciones intermitentes de los síntomas de IC. Clase IV NYHA. |
| Exploración física. |
Sin alteraciones por auscultación. |
Soplo de estenosis o murmullo de regurgitación. |
Soplo de estenosis o murmullo de regurgitación. Signos de IC leve. |
Soplo de estenosis o murmullo de regurgitación. Signosc de IC moderada. |
Soplo de estenosis o murmullo de regurgitación. Signosc de IC grave. |
|
Resultados de las pruebas objetivas (CP). |
Sin alteración de la función ventricular ni dilatación o Señales de regurgitación o prolapso leve de la válvula mitral con insuficiencia mínima en ecocardiograma (eco). |
Sin alteración de la función ventricular ni dilatación o Leve estenosis o regurgitación en eco y como mínimo uno de los siguientes: MET > 7 y < 10; protocolo de Bruce ≥ 6 min; VO2 max > 20 y < 32 o Funcionamiento normal de válvula protésica. |
Leve disfunción ventricular o dilatación de la cámara o Moderada estenosis o regurgitación en eco y como mínimo uno de los siguientes: MET < 7 y ≥ 5 protocolo de Bruce > 3 min; VO2 max > 16-20 tras cirugía valvular y reúne los criterios mencionados más arriba. BNP < 100e; AVA > 1,5; AVG < 25; MVA > 1,5; MVG < 5. |
Moderada disfunción ventricular o dilatación de la cámara o Moderada o grave estenosis o regurgitación en eco y como mínimo uno de los siguientes: Imposibilidad de corrección quirúrgica. MET ≥ 2 pero < 5; protocolo de Bruce ≥ 1 min pero < 3 min tras cirugía valvular y reúne los criterios mencionados más arriba; VO2 max 10-15. BNP > 100 pero < 500e; AVA 1,0-1,5; AVG 25-50; MVA > 1,0-1,5; MVG = 5-10. |
Grave disfunción ventricular o dilatación de la cámara o Moderada o grave estenosis o regurgitación en eco y como mínimo uno de los siguientes: El área valvular < 1 cm2 se considera severa tanto para la estenosis mitral como para la estenosis aórtica. Imposibilidad de corrección quirúrgica. MET < 2; protocolo de Bruce < 1 min; V02 max <10. BNP >500e; AVA < 1,0; AVG > 50; MVA < 1,0; MVG > 10. |
|
‒ IC: Insuficiencia cardiaca, VO2 máx.: consumo de oxígeno máximo (en ml/min/kg), BNP: péptido natriurético tipo B (en pg/ml); AVA: área valvular aórtica (en cm2); AVG: gradiente valvular aórtico (en mm Hg); MVA: área valvular mitral (en cm2), MVG: gradiente valvular mitral (en mm Hg). ‒ Si los tres factores pertenecen a la clase 4, la puntuación de la deficiencia es 65%. ‒ Signos de IC: Por ejemplo, estertores, ingurgitación venosa yugular, S3 o edema periférico. |
|||||
8.2.2 Cardiopatía isquémica.
Criterios de la Canadian Cardiovascular Society (CCS):
| Clasificación funcional CCS | |
|---|---|
| Clase I. | La actividad física ordinaria, como caminar o subir escaleras, no causa angina. La angina aparece ante esfuerzos extenuantes, rápidos o prolongados en el trabajo o tiempo libre. |
| Clase II. | Ligera limitación de la actividad física ordinaria. La angina aparece al caminar o subir escaleras rápido, subir cuestas o escaleras después de las comidas, o con frío o viento, o bajo estrés emocional o sólo en las horas siguientes a levantarse por la mañana. Puede caminar más de 2 manzanas y subir un piso de escaleras a un ritmo y condiciones normales. |
| Clase III. | Marcada limitación de la actividad física ordinaria. La angina aparece al caminar 1 ó 2 manzanas y al subir un piso de escaleras a un ritmo y condiciones normales. |
| Clase IV. | Incapacidad para realizar ninguna actividad sin angina. Ésta puede aparecer en reposo. |
Tabla 8.4 Criterios para la puntuación de la deficiencia secundaria a cardiopatía coronaria
|
Graduación de la gravedad DTP (%) |
Intervalo 0 | Intervalo 1 | Intervalo 2 | Intervalo 3 | Intervalo 4 |
|---|---|---|---|---|---|
| 0 | 2%10% 2 4 6 8 10 | 11%-23% 11 14 17 20 23 | 24%-40% 24 28 32 36 40 | 45%-65% 45 50 55 60 65 | |
| Anamnesis. |
Asintomático. No precisa medicación. |
Historia dudosa de dolor torácico. Puede precisar algún tipo de medicación. Clase I de la CCS. Exploración física normal. |
Antecedente de IM o angina de esfuerzo. Precisa medicación para control de síntomas. Clase II de la CCS (Canadian Cardiovascular Society). Presenta sintomatología con esfuerzo máximo. |
Antecedente de IM, angina de esfuerzo o Limitación moderada en las AVD para prevenir la angina frecuente y/o la IC. Clase III de la CCS. Síntomas de insuficiencia coronaria con esfuerzo moderado. |
Antecedente de IM, puede producirse angina de reposo. Limitación grave en las AVD y tratamiento para mantenerse asintomático en reposo. Clase IV de la CCS. Síntomas de insuficiencia coronaria con esfuerzo mínimo. |
| Exploración física. | Exploración física normal. | Exploración física normal. | Presenta sintomatología con esfuerzo máximo. | Síntomas de insuficiencia coronaria con esfuerzo moderado. | Síntomas de insuficiencia coronaria con esfuerzo mínimo. |
| Resultados de las pruebas objetivas (CP). |
Angiografía coronaria normal o Ecocardiografía normal o Gammagrafí a miocárdica de perfusióno eco de esfuerzo dudosa o de bajo riesgo (defecto leve reversible o defecto fijo con FE normal) o TCHE entre 0 y 100. |
Angiografía coronaria con irregularidades de la luz (< 50% de estenosis) o Ecocardiografía normal y como mínimo uno de los siguientes: Gammagrafía miocárdica de perfusión o eco de esfuerzo de bajo riesgo (defecto leve reversible o defecto fijo con FE normal). En caso de resultado no concluyente deberá valorarse la necesidad de confirmación anatómica mediante TAC coronario o coronariografía. TCHE >100. MET ≥ 17 y <10; protocolo de Bruce ≥ 16 min. |
FC no alcanza el 90% de la máxima teórica, sin cambios del segmento ST, o taquicardia ventricular o alteración de la tensión arterial o Angiografía coronaria que muestra ≥ 50% y < 70% de obstrucción fija y como mínimo uno de los siguientes: MET < 7 y ≥ 5 protocolo de Bruce > 3 min; Gammagrafía miocárdica de perfusión o eco de esfuerzo sin alteraciones o con defectos leves irreversibles (<25%) y Ha sido sometido a CRC o ICP y requiere tratamiento continuado o Persona trasplantada. |
Prueba de esfuerzo que muestra cambios en el segmento ST de 1-2 mm o Angiografía coronaria que muestra ≥70% de obstrucción fija y como mínimo uno de los siguientes: MET ≥ 2 pero < 5; protocolo de Bruce ≥ 1 min pero < 3; Gammagrafía miocárdica de perfusión o eco de esfuerzo con alteraciones moderadas (25%-50%) irreversibles y Ha sido sometido a CRC o ICP y requiere tratamiento continuado. |
Prueba de esfuerzo que muestra cambios en el segmento ST > 2 mm o Angiografía coronaria que muestra ≥ 70% de obstrucción fija y como mínimo uno de los siguientes: MET < 2; protocolo de Bruce < 1 min; Gammagrafía miocárdica de perfusión o eco de esfuerzo con alteraciones graves (> 50%) irreversibles y Ha sido sometido a CRC o ICP con resultado subóptimo y requiere tratamiento farmacológico continuado. |
|
‒ IC: insuficiencia cardíaca; IM: infarto de miocardio; CRC: cirugía de revascularización coronaria; ICP: intervención coronaria percutánea; TCHE: puntuación del calcio coronario determinado por tomografía computarizada por haz de electrones, VO2max: consumo de oxígeno máximo (en ml/min/kg) y TV: taquicardia ventricular. ‒ Si los tres factores pertenecen a la clase 4, la puntuación de la deficiencia es 65%. ‒ Signos de IC: Por ejemplo, estertores, ingurgitación venosa yugular, S3 o edema periférico. * La puntuación de la deficiencia en las personas trasplantadas incluirá la CCT y las posibles complicaciones por la inmunosupresión. |
|||||
8.2.3 Cardiopatías Congénitas (CC): Evaluación de la Insuficiencia Cardiaca (IC) en la infancia y adolescencia.
La IC en la infancia se puede definir como un síndrome fisiopatológico y clínico progresivo, causado por anomalías cardiovasculares y no cardiovasculares que dan lugar a signos y síntomas característicos que incluyen edema, distrés respiratorio, retraso ponderal e intolerancia al ejercicio, y que se acompañan de trastornos circulatorios, neurohormonales y moleculares.
Como norma general deben evaluarse las deficiencias que sean permanentes y después de haberse establecido el grado de Mejoría Clínica Máxima tras la aplicación de las medidas terapéuticas, por lo que siguiendo dicha norma el proceso de evaluación definitivo de las cardiopatías congénitas debería llevarse a cabo tras la cirugía correctora de la malformación congénita que da lugar a la deficiencia y cuando el proceso médico se considera lo suficientemente estabilizado.
Tabla 8.5 Criterios para la puntuación de la deficiencia permanente secundaria a cardiopatías congénitas
| Intervalos de gravedad de la deficiencia | Intervalo 0 | Intervalo 1 | Intervalo 2 | Intervalo 3 | Intervalo 4 |
|---|---|---|---|---|---|
| Graduación de la gravedad DTP (%) | O | 2%-10% 2 4 6 8 10 | 11%-23% 11 14 17 20 23 | 24%-40% 24 28 32 36 40 | 45%-65% 45 50 55 60 65 |
| Anamnesis. | Asintomático. |
Síntomas al realizar ejercicio físico moderado. Precisa tratamiento continuado. |
Presenta limitación ligera de su actividad. Sin síntomas en reposo pero si con el ejercicio físico moderado. Precisa tratamiento continuado. |
Presenta limitación moderada al realizar las actividades de la vida diaria; sin síntomas en reposo ni durante el esfuerzo leve. Precisa tratamiento continuado. |
Experimenta síntomas al realizar las actividades de la vida diaria, debiendo permanecer en reposo la mayor parte del tiempo. Los síntomas pueden incluso aparecer en reposo. Precisa tratamiento dietético y medicamentoso continuado, pese a lo cual está sintomático de continuo. |
| Exploración física. | Clase I NYHA modificada. | Clase II NYHA modificada. | Clase III NYHA modificada. | Clase IV NYHA modificada. | |
|
Resultados de las pruebas objetivas (CP). FE en los casos en los que el VD es el sistémico). |
Existe dilatación de las cámaras cardiacas sin datos de cortocircuito derecha-izquierda; o Hay evidencia de cortocircuito izquierda-derecha con Qp/Qs < 2:1 y como mínimo uno de los siguientes: La resistencia vascular pulmonar está elevada hasta un máximo de la mitad de la sistémica o. La afectación valvular es leve a moderada. Se incluirá en esta clase de gravedad a la persona que haya sido sometida a cirugía y cumpla los criterios anteriores. |
Existen datos de cortocircuito derecha-izquierda o Hay evidencia de cortocircuito izquierda-derecha con Qp/Qs > 2:1 y como mínimo uno de los siguientes: La resistencia vascular pulmonar está elevada por encima de la mitad de la sistémica o Leve disfunción ventricular o dilatación de la cámara o La afectación valvular (estenosis o regurgitación) es moderada. Se incluirá en esta clase de gravedad a la persona que haya sido sometida a cirugía y cumpla los criterios anteriores. Persona trasplantada. |
Existen datos de cortocircuito derecha-izquierda o Hay evidencia de cortocircuito izquierda-derecha con Qp/Qs > 2:1 y como mínimo uno de los siguientes: La resistencia vascular pulmonar está elevada por encima de la mitad de la sistémica o Moderada disfunción ventricular o dilatación de la cámara o La afectación valvular (estenosis o regurgitación) es moderada o grave. Se incluirá en esta clase de gravedad a la persona que haya sido sometida a cirugía y cumpla los criterios anteriores. |
Existen datos de cortocircuito derecha-izquierda o Hay evidencia de cortocircuito izquierda-derecha con Qp/Qs > 2:1 y como mínimo uno de los siguientes: La resistencia vascular pulmonar está elevada por encima de la mitad de la sistémica o grave disfunción ventricular o dilatación de la cámara o La afectación valvular (estenosis o regurgitación) es grave. Se incluirá en esta clase de gravedad a la persona que haya sido sometida a cirugía y cumpla los criterios anteriores. |
8.2.4 Miocardiopatías.
Tabla 8.6 Criterios para la puntuación de la deficiencia permanente secundaria a cardiomiopatías
| Intervalos de gravedad de la deficiencia |
Intervalo 0 Nulo |
Intervalo 1 Leve |
Intervalo 2 Moderado |
Intervalo 3 Grave |
Intervalo 4 Muy grave |
|---|---|---|---|---|---|
| Graduación de la gravedad DTP (%) | 0 | 2%10% 2 4 6 8 10 | 11%-23% 11 14 17 20 23 | 24%-40% 24 28 32 36 40 | 45%-65% 45 50 55 60 65 |
| Anamnesis. |
Asintomático. No precisa medicación. |
Asintomático bajo tratamiento continuado o puntual, síntomas leves de IC bajo tratamiento. Clase I NYHA. |
Síntomas leves de IC en tratamiento o síntomas moderados intermitentes de IC bajo tratamiento. Clase II NYHA. |
Síntomas moderados de IC en tratamiento o síntomas graves intermitentes de IC bajo tratamiento. Clase III NYHA. |
Síntomas graves de IC en reposo o descompensación es intermitentes de IC bajo tratamiento. Clase IV NYHA. |
| Exploración física. | Exploración física normal. | Signos mínimos de IC. | Signos leves de IC. | Signos moderados de IC. | Signos graves de IC. |
|
Resultados de las pruebas objetivas (CP). |
Ecocardiograma normal. Concentración de PNB normal. |
Mínima deficiencia de la función del VI, mínima hipertrofia septal (<1,1 cm) o evidencia de enfermedad restrictiva mínima en ecocardiografía (eco) presente bajo tratamiento y como mínimo uno de los siguientes: Concentración de BNP normal. V02máx. > 20. MET > 7 y < 10. |
Leve deficiencia de la función del VI (FE 41-50%) o ligera hipertrofia septal (1,1-1,2 cm), evidencia de restricción o alteración diastólica leve (E>A)* en eco presente bajo tratamiento y como mínimo uno de los siguientes: BNP < 100. VO2max 16-20. MET > 5 y < 7 o Persona trasplantada*. |
Moderada deficiencia de la función del VI (FE 30-40%) o moderada hipertrofia septal (1,3-1,4 cm) con gradiente moderado o evidencia de restricción o alteración diastólica moderada (E=A)* en eco presente bajo tratamiento y como mínimo uno de los siguientes: BNP 100 - 500. VO2max. 11-15 MET > 2 y < 5. Arritmias ventriculares malignas (tras la implantación de un DAI o un marcapasos biventricular) y algún criterio anterior. |
Grave deficiencia de la función del VI. (FE < 30%) o gradiente grave a través de hipertrofia septal (> 1,4 cm), evidencia de restricción o alteración diastólica grave (E < A)* en eco presente bajo tratamiento y como mínimo uno de los siguientes: BNP > 500. VO2max <10. MET < 2. Arritmias ventriculares malignas (tras la implantación de un DAI o un marcapasos biventricular) y algún criterio anterior. |
|
‒ IC: insuficiencia cardíaca; BNP: péptido natriurético tipo B (en pg/ml); VI: ventrículo izquierdo; FE: fracción de eyección, VO2max: consumo de oxígeno máximo (en ml/min/kg), DAI: desfibrilador automático implantable. ‒ Si los tres factores pertenecen al Clase 4, la puntuación de la deficiencia es 65%. ‒ Signos de IC por ejemplo, estertores, ingurgitación venosa yugular, S3 o edema periférico ‒ E y A son las formas de las ondas detectadas en la ecocardiografía. Cuando la afectación es muy severa, que es cuando tiene relevancia clínica, la relación E/A es mayor de 2, situación denominada «patrón restrictivo» por ser típico de las miocardiopatías restrictivas. ‒ Los valores de BNP deben ajustarse en su caso a los de proBNP según punto 17 de 8.1 Normas generales. * La puntuación de la deficiencia en las personas trasplantadas incluirá la CCT y las posibles complicaciones por la inmunosupresión. |
|||||
8.2.5 Cardiopatías mixtas.
En estos supuestos se asignará el mayor porcentaje de deficiencia alcanzado en la evaluación de solo uno de los componentes de la cardiopatía. Por tanto se evaluará solo la patología cardiaca que más puntuación obtenga, pudiéndose utilizar la puntuación obtenida en las otras, en todo caso, como modificador de grado dentro del intervalo de grado.
8.2.6 Enfermedades del pericardio.
Tabla 8.7 Criterios para la puntuación de la deficiencia permanente secundaria a enfermedad pericárdica
| Intervalos de gravedad de la deficiencia | Intervalo 0 | Intervalo 1 | Intervalo 2 | Intervalo 3 | Intervalo 4 |
|---|---|---|---|---|---|
| Graduación de la gravedad DTP (lo) | 0 | 2%-10% 2 4 6 8 10 | 11%-23% 11 14 17 20 23 | 24%-40% 24 28 32 36 40 | 45%-65% 45 50 55 60 65 |
| Anamnesis. |
Asintomático. No precisa medicación. |
Asintomático para la actividad cotidiana bajo tratamiento con AINE o diurético o síntomas leves de dolor torácico o IC intermitentes sin tratamiento. Clase I NYHA. |
Síntomas de dolor torácico o IC en tratamiento crónico con AINE o diurético. Síntomas con actividad moderada. Clase II NYHA. |
Dolor torácico o síntomas de IC con la actividad leve. Tratamiento de larga evolución con AINE o tratamiento para la IC. Clase III NYHA. |
Dolor torácico o síntomas de IC en reposo a pesar de tratamiento con AINE. Clase IV NYHA. |
| Exploración física. | Exploración física normal. | Signos mínimos de IC. | Signos leves de IC. |
Signos moderados de IC. Presencia de roce pericárdico. |
Signos graves de IC. Presencia de roce pericárdico. |
|
Resultados de las pruebas objetivas (CP). |
Ecocardiografía y ECG normal. VSG normal. |
Uno o más de los siguientes: Pequeño derrame pericárdico, evidencia de pericarditis en el ECG, mínima elevación VSG (< 30) y como mínimo uno de los siguientes: Concentración de BNP normal. VO2máx. > 20. MET > 7 y < 10 o situación tras pericardiectomía o ventana pericárdica quirúrgica. |
Uno o más de los siguientes: Leve derrame pericárdico o evidencia de pericarditis constrictiva en ecocardiografía, evidencia de pericarditis en el ECG, leve elevación VSG (30-50) y como mínimo uno de los siguientes: BNP < 100. VO2max. 16-20. MET > 5 y < 7 o situación tras pericardiectomía o ventana pericárdica quirúrgica o Persona transplantada*. |
Uno o más de los siguientes: Moderado derrame pericárdico o evidencia de pericarditis constrictiva en ecocardiografía, evidencia de pericarditis en el ECG, moderada elevación VSG (51-70) y como mínimo uno de los siguientes: BNP 100-500. VO2max. 11-15. MET > 2 pero < 5 y fracaso de intento quirúrgico o ausencia de respuesta a la cirugía y criterios anteriores. |
Uno o más de los siguientes: Derrame pericárdico grave, evidencia de taponamiento o de pericarditis constrictiva con alteración grave del VI en ecocardiografía, evidencia de pericarditis en el ECG, elevación notable de la VSG (> 71) y como mínimo uno de los siguientes: BNP 100-500. VO2max. < 10. MET < 2 y fracaso de intento quirúrgico o ausencia de respuesta a la cirugía y criterios anteriores. |
|
‒ IC: insuficiencia cardíaca; ECG: electrocardiograma; VSG: velocidad de sedimentación globular (en mm/h); BNP: péptido natriurético tipo B (en pg/ml); VO2max: consumo de oxígeno máximo (en ml/min/kg) VI: ventrículo izquierdo. ‒ Síntomas IC: por ejemplo, estertores, ingurgitación venosa yugular o edema periférico. * La puntuación de la deficiencia en las personas trasplantadas incluirá las posibles complicaciones por la inmunosupresión. |
|||||
8.2.7 Arritmias.
Tabla 8.8 Criterios para la puntuación de la deficiencia permanente secundaria a arritmias
| Intervalos de gravedad de la deficiencia | Intervalo 0 | Intervalo 1 | Intervalo 2 | Intervalo 3 | Intervalo 4 |
|---|---|---|---|---|---|
| Graduación de la gravedad DTP (%) | 0 | 2%-10% 2 4 6 8 10 | 11%-23% 11 14 17 20 23 | 24%-40% 24 28 32 36 40 | 45%-65% 45 50 55 60 65 |
| Anamnesis. |
Asintomático. No precisa medicación. |
Asintomático o palpitaciones ocasionales o episodios sincopales aislados. Puede precisar algún tipo de medicación. Clase I NYHA. |
Asintomático o síntomas leves intermitentes para las actividades diarias, palpitaciones o síncopes aislados. Precisa tratamiento farmacológico para el control de los síntomas o marcapasos o DAI. Clase II NYHA |
Síntomas moderados a pesar del tratamiento farmacológico o marcapasos con actividad leve o bien síntomas graves intermitentes Clase III NYHA |
Síntomas moderados a graves en reposo a pesar del tratamiento, especialmente síncopes recurrentes Clase IV NYHA |
| Exploración física. | Exploración física normal. | Exploración física normal o extrasístoles ocasionales durante la auscultación. |
Auscultación arrítmica a menos que se trate de una persona portador de marcapasos. |
Auscultación arrítmica a menos que se trate de una persona portador de marcapasos. |
Auscultación arrítmica a menos que se trate de una persona portador de marcapasos. |
| Resultados de las pruebas objetivas (CP). | Ecocardiografía normal o ECG normal ESV o EV ocasionales. |
Ecocardiografía normal o arritmia documentada por ECG pero sin que se evidencien ≥ 3 latidos ectópicos consecutivos o pausas > 2s ni el ECG ni en el Holter y Frecuencia auricular y ventricular entre 50-100 latidos por minuto. Tras ablación o marcapasos que reúnan los criterios establecidos más arriba. |
Ecocardiografía anómala con pequeñas CIA o CIV, deficiencia leve de la función del VI o del VD, alteración de la función diastólica, leve agrandamiento cameral o estenosis o insuficiencia valvular leve y Documentación por ECG o Holter de arritmia maligna. Tras ablación, marcapasos, o DAI que reúnan los criterios establecidos más arriba o Persona transplanted. |
Ecocardiografía anómala con moderadas CIA o CIV, deficiencia moderada de la función del VI o del VD, alteración de la función diastólica, moderado agrandamiento cameral o estenosis o insuficiencia valvular moderada y Documentación por ECG o Holter de arritmia maligna. Tras ablación, marcapasos, o DAI que reúnan los criterios establecidos más arriba. |
Ecocardiografía anómala con grandes CIA o CIV, deficiencia grave de la función del VI o del VD, alteración de la función diastólica, grave agrandamiento cameral o estenosis o insuficiencia valvular grave y Documentación por ECG o Holter de arritmia maligna. Tras ablación, marcapasos, o DAI que reúnan los criterios establecidos más arriba. |
|
ECG: electrocardiograma, ESV: extrasístole supraventricular, EV: extrasístole ventricular, CIA: comunicación interauricular, VI: ventrículo izquierdo, VD: ventrículo derecho, DAI: desfibrilador automático implantable. |
|||||
8.2.8 Enfermedades de la arteria pulmonar. Hipertensión Arterial Pulmonar (HAP).
Tabla 8.9 Clasificación funcional de la NYHA adaptada a la Hipertensión arterial pulmonar
| Clasificación funcional HAP en adultos | |
|---|---|
| Clase I. | Pacientes con hipertensión pulmonar sin limitación de la actividad física. La actividad física común no origina disnea, fatiga, dolor precordial ni presíncope. |
| Clase II. | Pacientes con hipertensión pulmonar con ligera limitación de la actividad física, sin síntomas en reposo. La actividad física común origina disnea, fatiga, dolor precordial o presíncope |
| Clase III. | Pacientes con hipertensión pulmonar con marcada limitación de la actividad física, sin síntomas en reposo. La actividad física ligera origina síntomas. |
| Clase IV. | Pacientes con hipertensión pulmonar que presentan síntomas con cualquier actividad física. Estos pacientes manifiestan síntomas de fallo derecho, y en reposo pueden presentar disnea y/o fatiga. La sintomatología se incrementa con cualquier actividad física y pueden presentar presíncope o síncope. |
|
Fuente: OMS documento de consenso Evian 1998. |
|
Tabla 8.10 Criterios para la puntuación de la deficiencia permanente secundaria a enfermedades de la arteria pulmonar
| Intervalos de gravedad de la deficiencia | Intervalo 0 | Intervalo 1 | Intervalo 2 | Intervalo 3 | Intervalo 4 |
|---|---|---|---|---|---|
|
Graduación de la gravedad DTP (%) |
0 | 2%-10% 2 4 6 810 | 11%-23% 11 14 17 20 23 | 24%-40% 24 28 32 36 40 | 45%-65% 45 50 55 60 65 |
| Anamnesis. | Asintomático. |
Disnea leve intermitente que no precisa tratamiento. Clasificación funcional HAP en Clase I. |
Disnea leve y/u otros síntomas de insuficiencia cardíaca derecha en tratamiento o disnea moderada intermitente. Clasificación funcional HAP en Clase II. |
Disnea moderada u otros síntomas de insuficiencia cardíaca derecha en tratamiento o disnea grave intermitente. Clasificación funcional HAP en Clase IIIa y IIIb*. |
Disnea grave u otros síntomas de insuficiencia cardíaca derecha en reposo o síntomas intermitentes extremos. Clasificación funcional HAP en Clase IIIb* y IV. |
| Exploración física. | Exploración física normal ausencia de signos de insuficiencia cardíaca derecha. | Signos mínimos de insuficiencia cardíaca derecha. | Signos leves de insuficiencia cardíaca derecha (edema periférico). |
Signos moderados de insuficiencia cardíaca derecha (edema periférico, ascitis). |
Signos graves de insuficiencia cardíaca derecha (edema grave, ascitis, edema pulmonar). |
| Resultados de las pruebas objetivas (CP). | PAP normal por ecocardiografía Doppler. |
Hipertensión pulmonar leve (PAP 40-50) y como mínimo uno de los siguientes: Concentración de PNB normal. VO2max >20 MET > 7 y < 10. |
Hipertensión pulmonar moderada (PAP 51-75) y como mínimo uno de los siguientes: BPN < 100. VO2max 16-20. MET > 5 y < 7. |
Hipertensión pulmonar grave (PAP >75) y aumento moderado del VD por eco (3-4 cm) y como mínimo uno de los siguientes: BPN 100-500. VO2max 10-15. MET > 2 pero < 5. |
Hipertensión pulmonar grave (PAP > 75) y aumento grave del VD por eco > 4cm y como mínimo uno de los siguientes: BPN > 500. VO2max < 10. MET < 2. |
|
PAP / PSP/ PSAP: Presión Sistólica de la Arteria Pulmonar (en mm Hg); BPN: péptido natriurético tipo B (en pg/ml); V02 máx.: consumo de oxígeno máximo (en ml/min/kg). Clasificación pediátrica (PVRI). |
|||||
8.2.9 Hipertensión arterial.
En casos de coexistir HTA con disfunción cardiaca evaluada en tablas anteriores en las que se toma como referencia fundamental de la anamnesis el estadio de la NYHA se deberá elegir si evaluar la deficiencia por la tabla correspondiente de la enfermedad cardiaca o por la de HTA, pero no por ambas.
Tabla 8.12 Clasificación de la tensión arterial para adultos
| Clasificación | Sistólica | Diastólica |
|---|---|---|
| Normal. | < 120 | < 80% |
| Pre-hipertensión. | 120-139 | 80-89 |
| Grado 1 de hipertensión. | 140-159 | 90-99 |
| Grado 2 de hipertensión. | > 160 | > 100 |
Tabla 8.13 Criterios para la puntuación de la deficiencia permanente secundaria a enfermedad cardiovascular hipertensiva
| Intervalos de gravedad de la deficiencia | Intervalo 0 | Intervalo 1 | Intervalo 2 | Intervalo 3 |
|---|---|---|---|---|
| Graduación de la gravedad DTP (%) | 0 | 2%-10% 2 4 6 8 10 | 11%-23% 11 14 17 20 23 | 24%-40% 24 28 32 36 40 |
| Anamnesis. | Asintomático Clase I NYHA. |
Asintomático con tratamiento. Clase I NYHA. |
Dolor torácico u otros síntomas. Clase II NYHA. |
Síntomas de IC u otros síntomas. Clase III y IV NYHA. |
| Exploración física. |
TA normal tratada con un único fármaco o prehipertensión sin tratamiento. Exploración física normal, fondo de ojo incluido. |
Pre-hipertensión o fase 1 con tratamiento farmacológico múltiple. Posibles cambios hipertensivos en el fondo de ojoc. |
Grado 1 de hipertensión a pesar de tratamiento farmacológico múltiple. Cambios permanentes hipertensivos en el fondo de ojo. |
Grado 2 de hipertensión a pesar de tratamiento farmacológico múltiple. Cambios permanentes hipertensivos en el fondo de ojo. |
| Resultados de las pruebas objetivas (CP). |
Pruebas de laboratorio normales, sin evidencia de lesión de órganos diana. Ecocardiograma y ECG normales. |
Nitrógeno ureico en sangre/creatinina normal. Proteinuria(albuminuria) o alteraciones del sedimento urinario y Ecocardiografía normal o en el límite para el diagnóstico de HVI. |
Proteinuria (albuminuria) o alteraciones del sedimento urinario. Nitrógeno ureico y creatinina en suero aumentados y Aclaramiento de creatina < 50% sobre el valor normal o Evidencia ecocardiográfica de HVI. |
Proteinuria (albuminuria) o alteraciones del sedimento urinario. Nitrógeno ureico y creatinina en suero aumentados y Aclaramiento de creatina < 20% del valor normal o Encefalopatía hipertensiva episódica o Lesión cerebrovascular hipertensiva / ACVA * o Evidencia ecocardiográfica de HVI con alteración de la función diastólica y/o signos de ICe. |
|
‒ IC: Insuficiencia cardiaca, TA: tensión arterial, TA: tensión arterial, BUN: nitrógeno ureico en suero, HVI: Hipertrofia ventricular izquierda. ‒ Diferenciar clase O y 1, según hallazgos de la exploración física. ‒ Cambios hipertensivos en el fondo de ojo: Arteriolas en hilo de cobre o cruces arteriovenosos patológicos (signo de Gunn) con o sin hemorragias o exudados. * En aquellos casos que se objetive lesión cerebrovascular/ACVA asociada a otro tipo de factores de riesgo, como la diabetes, síndrome metabólico, trastornos de la coagulación, vasculares (aneurismas)... resueltos con escasas secuelas o siendo estas de difícil cuantificación en otros apartados, y siempre en cuando los factores de riesgo originarios sigan manteniéndose en el tiempo, podrán clasificarse excepcionalmente de forma global en esta clase, no pudiéndose combinar, en estos casos, con puntuaciones provenientes de los otros apartados asociados a estos factores de riesgo. |
||||
8.2.10 Sistema vascular periférico.
Normas de carácter general para la evaluación de la deficiencia originada por patología del sistema vascular periférico:
1. Las enfermedades del sistema vascular periférico son a menudo susceptibles de corrección mediante tratamiento quirúrgico o con angioplastia transluminal.
2. La evaluación se realizará una vez transcurridos seis meses desde el diagnóstico e inicio del tratamiento. En caso de que la persona rechace el tratamiento indicado, sin causa justificada, no será evaluable.
3. Las enfermedades de las arterias periféricas se manifiestan con isquemia, cuya intensidad puede llevar a la indicación de amputación. Las enfermedades de las venas y los linfáticos se manifiestan con estasis retrógrada, que puede llegar a causar dermatitis o úlceras de estasis.
4. Las amputaciones que deriven de patología vascular se evaluarán según los criterios del capítulo referido al «Sistema Musculoesquelético». Si después de la intervención persiste el problema vascular, el porcentaje de deficiencia derivado de éste se combinará con el correspondiente a la amputación.
5. En el supuesto de que la enfermedad vascular periférica produzca alteraciones cutáneas, el porcentaje de deficiencia originado por la deficiencia vascular no se combinará con el atribuible a la manifestación dermatológica.
6. El porcentaje asignado por las tablas correspondientes se refiere a deficiencia parcial (DP) de extremidad superior (ES) o inferior (El), por lo que el porcentaje obtenido en cada extremidad deberá ser convertido a deficiencia corporal total de la persona (DCT) mediante las tablas 15.9 y 16.9.
Tabla 8.14 Estadios Clínicos de Fontaine
| Estadio | Síntomas |
|---|---|
| I | Asintomático. |
| II | Claudicación intermitente. |
| II-a | Más de 150 metros. |
| II-b | Menos de 150 metros. |
| III | Dolor en reposo o nocturno. |
| IV | Lesiones tróficas, necrosis o gangrena. |
Tabla 8.15 Estadios clínicos de la insuficiencia venosa crónica o de éxtasis
| Estadio | Síntomas |
|---|---|
| I | Edema, congestión subfascial, flebectasia, varículas. |
| II | Trastornos tráficos, dermatitis ocre, induración, hiperpigmentación, atrofia blanca perimaleolar, dermatofibroesclerosis, engrosamiento de piel, eccema de éxtasis con prurito, tromboflebitis, pequeñas erosiones o hemorragias. |
| III | Ulcera activa o ulcera cicatrizada. |
El criterio principal de evaluación serán las pruebas funcionales objetivas y como alternativa de estas, cuando estas no sean posibles, será la anamnesis.
Tabla 8.16 Criterios para la puntuación de la deficiencia permanente secundaria a enfermedad vascular periférica - Extremidad Inferior (DEI)
| Intervalos de gravedad de la deficiencia | Intervalo 0 | Intervalo 1 | Intervalo 2 | Intervalo 3 | Intervalo 4 |
|---|---|---|---|---|---|
| Graduación de la gravedad de la deficiencia unilateral de la extremidad inferior (%)* |
0 DEI |
2%-10% 2 4 6 8 10 DEI |
11%-23% 11 14 17 20 23 DEI |
24%-40% 24 28 32 36 40 DEI |
45%45% 45 50 55 60 65 DEI |
| Anamnesis. | Ausencia de claudicación intermitente o dolor en reposo o edema transitorio. |
Claudicación intermitente durante ejercicio importante de la extremidad inferior o edema persistente leve. Grado I de Fontaine. Controlado mediante medias elásticas. |
Claudicación intermitente tras caminar > 150 metros a paso medio o edema persistente moderado. Grado IIa de Fontaine. Parcialmente controlado con medias elásticas. |
Claudicación intermitente tras caminar < 150 metros o dolor intermitente en reposo o edema persistente grave. Grado IIb de Fontaine. No se controla con medias elásticas. |
Dolor grave y persistente en reposo. Grados III y IV de Fontaine. |
|
Exploración física. |
Ausencia de hallazgos físicos, a excepción de pérdida de pulsos o pérdidas mínimas del tejido subcutáneo o varices venosas. |
Lesión vascular (cicatrices, ausencia de sensibilidad dolorosa digital acra). Úlcera cicatricial ISL grado 1. |
Lesión vascular (amputación cicatrizada de dos o más dedos o una extremidad con evidencia de enfermedad vascular persistente con dermatitis de estasis o úlcera superficial) ISL grado 2. |
Lesión vascular (amputación a nivel de tobillo o por encima o amputación de dos o más dedos con evidencia de enfermedad vascular persistente o enfermedad vascular persistente con dermatitis de estasis diseminada o úlcera profunda localizada en una extremidad) ISL grado 3. |
Lesión vascular (amputación a nivel de tobillo o por encima de dos extremidades o amputación de todos los dedos con evidencia de enfermedad vascular persistente con dermatitis de estasis diseminada tipo elefantiasis o úlcera profunda en ambas extremidades) ISL grado 4. |
| Resultados de las pruebas objetivas (CP). | ITB normal. | ITB normal o con anomalía leve (> 80). |
ITB anormal (0,71-0,80) o ecografía doppler con alteraciones leves a moderadas arteriales o venosas o angiogramas periféricos que evidencien EAP leve a moderadas. |
ITB moderadamente anormal (0,41-0,70) o ecografía Doppler con alteraciones moderadas a graves arteriales o venosas o angiogramas periféricos que evidencien EAP moderadas a graves. |
ITB marcadamente anormal (≤ 0,40) o ecografía doppler con alteraciones graves a muy graves arteriales o venosas o angiogramas periféricos que evidencien EAP grave a muy graves. |
|
ITB: índice tobillo-braquial; EAP: Enfermedad arterial periférica. * El porcentaje asignado se refiere a deficiencia parcial (DP) de extremidad inferior (DEI) por lo que el porcentaje obtenido deberá ser convertido a deficiencia total de la persona (DTP) mediante las tablas 16.9. |
|||||
Tabla 8.17 Criterios para la puntuación de la deficiencia permanente secundaria a enfermedad vascular periférica - Extremidad Superior (DES)
| Intervalos de gravedad de la deficiencia | Intervalo 0 | Intervalo 1 | Intervalo 2 | Intervalo 3 | Intervalo 4 |
|---|---|---|---|---|---|
| Graduación de la gravedad DTP (%) puntuación de deficiencia unilateral de extremidad superior (%)* |
0 DES |
2%-10% 2 4 6 8 10 DES |
11%-23% 11 14 17 20 23 DES |
24%-40% 24 28 32 36 40 DES |
45%-65% 45 50 55 60 65 DES |
| Anamnesis. |
Ausencia de claudicación intermitente o dolor en reposo o edema transitorio. Sin cese de sus actividades. |
Claudicación intermitente durante ejercicio importante de la extremidad superior o edema persistente (controlado con compresión elástica) o dolor con la exposición al frío. | Claudicación intermitente durante la actividad leve de la extremidad superior o edema leve persistente (no controlado completamente con compresión elástica). | Claudicación intermitente durante la actividad moderada de la extremidad superior o edema moderado persistente (no controlado con compresión elástica). | Dolor de origen vascular grave y persistente en reposo o edema grave persistente (no controlado con compresión elástica). |
| Exploración física. | Ausencia de hallazgos físicos, a excepción de pérdida de pulsos o pérdidas mínimas del tejido subcutáneo de las yemas de los dedos. | Evidencia de lesión vascular (cicatriz, muñón no doloroso de dedo amputado con evidencia de enfermedad vascular persistente o úlcera cicatrizada o fenómeno de Raynaud con patofisiología obstructiva que responde de manera parcial al cambio de estilo de vida o tratamiento médico). | Evidencia de lesión vascular (amputación cicatrizada de dos o más dedos de una extremidad con evidencia de enfermedad vascular persistente con dermatitis de estasis o úlcera superficial). | Evidencia de lesión vascular (signos de amputación a nivel de la muñeca o superior o amputación de dos o más dedos de ambas extremidades con evidencia de enfermedad vascular persistente con dermatitis de estasis diseminada o úlcera profunda de una extremidad). | Evidencia de lesión vascular (amputación a nivel de ambas muñecas o superior o amputación de todos los dedos con evidencia de enfermedad vascular con dermatitis de estasis diseminada o úlcera profunda en ambas extremidades superiores). |
| Resultados de las pruebas objetivas (CP). | Calcificación arterial en la radiografía. | Índice dedo/brazo < 0,8 o hipotermia digital con señales de Doppler disminuidas que no se normalizan al calentar los dedos. | Estudio Doppler con anomalías leves a moderadas arteriales o venosas de la extremidad superior (se excluye amputación). | Estudio Doppler con anomalías moderadas a graves, arteriales o venosas de la extremidad superior (se excluye amputación). | Estudio Doppler con anomalías graves a muy graves arteriales o venosas de la extremidad superior (se excluye amputación). |
| * El porcentaje asignado se refiere a deficiencia parcial (DP) de extremidad superior (DES) por lo que el porcentaje obtenido deberá ser convertido a deficiencia total de la persona (DTP) mediante las tablas 15.9. | |||||
Capítulo 9
Sistema hematologico e inmunologico
Los criterios para la asignación del porcentaje de deficiencia están basados en la repercusión de la deficiencia sobre las limitaciones para realizar las actividades de la vida diaria. Durante el proceso de evaluación se deberán recoger datos objetivos sobre el grado de interferencia de estas limitaciones e integrar los resultados en la información subjetiva para estimar el grado de deficiencia permanente. Como referente de esta interferencia se tendrá en cuenta la puntuación obtenida en el «Baremo de Limitaciones en la actividad» (BLA).
Carga de cumplimiento de tratamiento: El tratamiento puede producir efectos secundarios considerables, en este capítulo la Carga de Cumplimiento de Tratamiento se considera frecuentemente como criterio principal, con unos criterios específicos de evaluación. Por tanto y con la finalidad de no duplicar la evaluación, en estos casos, no se aplicarán los criterios generales de CCT del apéndice B.
La tabla 9.1 se utiliza para asignar los porcentajes adicionales de deficiencia, que reflejan la carga de cumplimiento (adherencia) de tratamiento para la enfermedad hematológica.
9.1 Carga de cumplimiento del tratamiento en sistema hematológico.
Tabla 9.1 Carga de cumplimiento del tratamiento en sistema hematológico
| Intervención | % de deficiencia |
|---|---|
| Tratamiento crónico con anticoagulantes. | 5% |
| Tratamiento crónico con corticoesteroides (discrecional). | Hasta un 3% |
| Tratamiento crónico con otro inmunosupresor (discrecional). | Hasta un 3% |
| Quelante de hierro u otro tratamiento sistémico. | Hasta un 3% |
| Quimioterapia oral crónica (discrecional). | Hasta un 5% |
| Quimioterapia intravenosa: por ciclo recibido durante los seis meses anteriores (Hasta un total de 6%). | 1% |
| Radioterapia: por semana recibida durante los seis meses anteriores (Hasta un total de 6%). | 1% |
| Transfusiones: por unidad mensual. | 1% |
| Flebotomía: por tratamiento mensual. | 1% |
| Aféresis: por tratamiento mensual. | 3% |
| Trasplante de médula ósea. | 10% |
9.2 Anemias crónicas.
Tabla 9.2 Criterios para la puntuación de la deficiencia permanente secundaria a anemia
| Anemias | |||||
|---|---|---|---|---|---|
| Intervalos de gravedad de la deficiencia | Intervalo 0 | Intervalo 1 | Intervalo 2 | Intervalo 3 | Intervalo 4 |
| Graduación de la gravedad DTP (%) | 0 | 1%-5% 1 3 5 | 7%-15% 7 11 15 | 25%-45% 25 35 45 | 55%-75% 55 65 75 |
| Anamnesis (CP). | Antecedentes de anemia, ahora resuelta; no precisa tratamiento. | Antecedentes de anemia crónica; signos y síntomas leves que precisan tratamiento de manera intermitente y sin necesidad de transfusiones. | Antecedentes de anemia crónica con síntomas leves continuos y exacerbacioness moderadas ocasionales o necesidad ocasional de transfusiones | Antecedentes de anemia crónica con síntomas moderados continuos y exacerbaciones graves ocasionales o necesidad de transfusiones de 2 a 3 U cada 4 semanas. | Antecedentes de anemia crónica con síntomas graves continuos y exacerbaciones extremas ocasionales y/o necesidad de transfusiones de 2 a 3 U cada 2 semanas. |
| Resultados de las pruebas objetivas. | Pruebas normales. | Hemoglobina ≥ 10 pero < 12 g/dl. | Hemoglobina ≥ 8 pero < 10 g/dl. | Hemoglobina ≥ 6 pero < 8 g/dl. | Hemoglobina ≤ 6 g/dl. |
9.3 trastornos mieloproliferativos, incluidos policitemia, mielofibrosis y trombocitosis esencial.
‒ La policitemia vera No existe ningún sistema de puntuación específico para la policitemia. La puntuación de la deficiencia se basa en la afectación del órgano diana. A este resultado se añade una puntuación de deficiencia adicional por la flebotomía (en caso de que se utilice para control de la enfermedad) o por la quimioterapia.
‒ La mielofibrosis El grado de deficiencia secundario a mielofibrosis se refleja en el nivel de deficiencia secundaria a anemia y/o neutropenia. La deficiencia primaria se puntúa en primer lugar y su resultado se combina con la puntuación de la deficiencia atribuida a los déficits de las otras líneas celulares.
‒ La trombocitosis esencial es un trastorno de origen desconocido que se manifiesta clínicamente por la sobreproducción de plaquetas sin una causa definible. No existe ningún sistema de puntuación para la trombocitosis esencial, la puntuación debería basarse en los sistemas orgánicos afectados o en el grado en que se producen los fenómenos hemorrágicos o trombóticos.
9.4 Deficiencias de los leucocitos.
9.4.a Granulocitos o neutrófilos.
Tabla 9.3 Criterios para la puntuación de la deficiencia permanente secundaria a neutropenia
| Neutropenia | |||||
|---|---|---|---|---|---|
| Intervalos de gravedad de la deficiencia | Intervalo 0 | Intervalo 1 | Intervalo 2 | Intervalo 3 | Intervalo 4 |
| Graduación de la gravedad DTP (%) | 0 |
1%-5% 1 3 5 |
7%-15% 7 11 15 |
25%-35% 25 30 35 |
40%-50% 40.45 50 |
| Anamnesis. | No precisa tratamiento. | Tratamiento ocasional con antibióticos por infecciones bacterianas. | Requiere tratamiento crónico intermitente con antibióticos para prevenir las infecciones bacterianas agudas. | Requiere tratamiento crónico intermitente oral con antibióticos asociado a infecciones bacterianas agudas que precisan hospitalización no más de una vez al año. | Requiere tratamiento crónico intermitente oral con antibióticos asociado a infecciones bacterianas agudas que precisan hospitalización al menos dos veces al año o tratamiento antibiótico intravenoso en el domicilio. |
| Resultados de las pruebas objetivas (CP). | Recuento absoluto de neutrófilos > 1000. | Recuento absoluto de neutrófilos > 750 pero ≤ 1000. | Recuento absoluto de neutrófilos > 500 pero ≤ 750. | Recuento absoluto de neutrófilos > 250 pero ≤ 500. | Recuento absoluto de neutrófilos < 250. |
En el intervalo 4, si se presentan las dos características en la anamnesis, se usaría la característica que haya obtenido la puntuación mayor y si la persona reúne los dos criterios (el de anamnesis y el recuento de neutrófilos < 250), se dará puntuación más alta.
9.4.b Linfocitos.
Todas las leucemias, sin importar la estirpe celular, linfomas y mielomas se puntuarán utilizando la Tabla 9.4.
9.4.c Deficiencias secundarias a leucemias, linfomas, mieloma y enfermedad metastásica.
Se debe añadir un 10% de deficiencia si la persona no ha respondido adecuadamente al trasplante de médula ósea, además de un 1% por ciclo de quimioterapia recibido durante seis meses hasta un máximo del 6% y un 1% por unidad de hematíes transfundida mensualmente.
Los criterios para la puntuación de deficiencia permanente secundaria a leucemia, linfoma, mieloma o enfermedad metastásica lo establece la anamnesis como el criterio principal, utilizando la repercusión de la enfermedad sobre las AVD (Se tendrá como referente la puntuación obtenida en el «Baremo de Limitaciones en la Actividad» BLA) como factor modificador de grado, dentro del intervalo asignado.
Tabla 9.4 Criterios para la puntuación de la deficiencia permanente secundaria a leucemia, linfoma mieloma o enfermedad metastásica
| Leucemias | |||||
|---|---|---|---|---|---|
| Intervalos de gravedad de la deficiencia | Intervalo 0 | Intervalo 1 | Intervalo 2 | Intervalo 3 | Intervalo 4 |
|
Graduación de la gravedad DTP (%) |
0 |
3%-15% 3 9 15 |
16%-24% 16 20 24 |
25%-49% 25 35 49 |
50%-75% 50 65 75 |
| Anamnesis (CP). | No precisa tratamiento; la leucemia se encuentra en remisión 5 años. | Cualquier leucemia en remisión > 1 año pero < 5 años o LLC en fase precoz que no precise tratamiento o Enfermedad tratada con quimioterapia oral. | Tratamiento con quimioterapia intravenosa con frecuencia inferior a 3 veces al año. | Quimioterapia intravenosa entre tres y seis veces al año. | Quimioterapia intravenosa en más de seis ocasiones al año o Personas que no responden al tratamiento o presentan leucemia, linfoma, mieloma o enfermedad metastásica incurable. |
| Repercusión sobre las AVD. | Sin limitación en las AVD. | Con limitación leve en las AVD. | Con limitación leve en las AVD. | Limitación moderada en las AVD. | Limitada la capacidad de mantener de forma independiente el cuidado personal. Limitación grave a total en las AVD. |
Si la persona presenta enfermedad incurable, con mal pronóstico, y limitación grave en las AVD puntúelo con el máximo grado del intervalo 4 (75%).
La evaluación por esta sección en todo caso será alternativa a la del capítulo 13: Neoplasias.
9.4.d Síndromes mielodisplásicos.
La evaluación de la deficiencia por mielodisplasias se basa en el grado de la alteración del componente que presenta el individuo y en su repercusión sobre otros sistemas orgánicos.
9.4.e Monocitos-macrófagos.
En general, las puntuaciones para los monocitos o los macrófagos se establecen tras puntuar los efectos de la enfermedad sobre otros componentes del sistema hematopoyético y/o sobre otros sistemas orgánicos, combinados con los que se obtienen con la tabla para las Leucemias, linfomas y enfermedad metastásica (Tabla 9.4).
9.4.f Bazo y esplenectomía.
Las personas esplenectomizadas no presentan un aumento del riesgo de infecciones víricas. Si una persona presenta infecciones de repetición tras la esplenectomía, se debería asignar un 5% adicional al porcentaje de la deficiencia hematológica. En caso contrario, no se añade puntuación adicional. La esplenomegalia mayor de 5 cm por debajo del reborde costal, ocasiona molestias y habitualmente afecta a la capacidad de alimentarse por la sensación de saciedad precoz. Este hecho, conlleva un porcentaje del 5% adicional que se añade, en caso de estar presente, a la deficiencia hematológica.
9.5 Trastornos hemorrágicos y de las plaquetas.
9.5.a Criterios para la evaluación de la deficiencia permanente secundaria a trastornos de las plaquetas.
Tabla 9.5 Criterios para la puntuación de la deficiencia permanente secundaria a trastornos de las plaquetas
| Intervalos de gravedad de la deficiencia | Intervalo 0 | Intervalo 1 | Intervalo 2 | Intervalo 3 | Intervalo 4 |
|---|---|---|---|---|---|
| Graduación de la gravedad DTP (%) | 0 |
1%-5% 1 3 5 |
7%-15% 7 11 15 |
25%-35% 25 30 35 |
45%-65% 45 55 65 |
| Anamnesis (CP). | Trombocitopenia leve o trastorno de la coagulación que no precisa tratamiento. | Las exacerbaciones agudas de la trombocitopenia requieren tratamiento. | La trombocitopenia precisa tratamiento a consecuencia de traumatismos o cirugías previas. Presenta hematomas con facilidad. | Trombocitopenia grave, precisa transfusión intermitente pero responde al tratamiento con plaquetas y/o presenta hemorragias ocasionales (≤ 2 veces al año). | Trombocitopenia muy grave que no responde a la transfusión de plaquetas y/o presenta tres o más episodios hemorrágicos al año. |
| Recuento plaquetar. | > 140 x 103/μl. | > 100 pero ≤ 140 x 103/μl. | > 60 - 100 x 103/μl. | 20 - 60 x 103/μl. | < 20 x 103/μl. |
Para el intervalo de gravedad 4, si la persona presenta ambos criterios de la anamnesis así como también el criterio del recuento plaquetar, se utiliza el 65%.
9.5.b Criterios para la evaluación de la deficiencia permanente secundaria a trastornos de la coagulación.
Tabla 9.6 Criterios para la puntuación de la deficiencia secundaria a Hemofilias
| Intervalos de gravedad de la deficiencia | Intervalo 0 | Intervalo 1 | Intervalo 2 | Intervalo 3 |
|---|---|---|---|---|
| Graduación de la gravedad DTP (%) | 0 |
1%-9% 1 3 5 7 9 |
10%-30% 10 15 20 25 30 |
35%-65% 35 40 45 55 65 |
| Anamnesis (CP). | No precisa tratamiento. | Precisa tratamiento con vasopresina, crioprecipitados o plasma fresco-congelado tras traumatismos o en la preparación de la cirugía. | Antecedente de algún episodio hemorrágico durante el año anterior. | Antecedente de tres o más episodios hemorrágicos por año. |
| Requerimientos terapéuticos. | Trastorno leve de la coagulación que no precisa tratamiento. | Tratamiento con factores de la coagulación tras sangrados o traumatismos. | Necesita tratamiento prolongado con factores de coagulación. | Necesita tratamiento con factores de la coagulación con desarrollo de anticuerpos y/o ha necesitado transfusión de hematíes durante los episodios hemorrágicos. |
| Deficiencia del factor. | Normal. | Leve: > 5% al 30% de factor de coagulación VIII (> 5% al 40% en factor IX). | Moderada: 1% a ≤ 55%. | Grave: menos del 1%. |
En el intervalo de gravedad 3, se asigna el 65% si se reúnen todos los criterios para el intervalo de gravedad y el 55% si se reúne un criterio, aparte del criterio principal.
Tabla 9.8 Criterios para la puntuación de la deficiencia secundaria a otros trastornos hemorrágicos
| Trastornos hemorrágicos | |||||
|---|---|---|---|---|---|
| Intervalos de gravedad de la deficiencia | Intervalo 0 | Intervalo 1 | Intervalo 2 | Intervalo 3 | Intervalo 4 |
|
Graduación de la gravedad DTP (%) |
0 |
1%-9% 1 5 9 |
15%-25% 15 20 25 |
35%-45% 35 40 45 |
55%-65% 55 60 65 |
| Frecuencia de los episodios hemorrágicos (CP). | Sin antecedentes de hemorragias anormales. | Mucosas sangrantes de manera crónica y/o menstruaciones abundantes y/o sangrado no procedente de mucosas durante el año anterior que no condujo a una limitación grave de la actividad. | Hemorragia no procedente de mucosas que ha condicionado una limitación grave de la actividad y/o ingreso durante el pasado año. | Antecedente de dos o más sangrados no procedentes de mucosas que han condicionado una limitación grave de la actividad y/o ingreso durante el pasado año. | Antecedente de tres o más sangrados no procedentes de mucosas que han condicionado una limitación grave de la actividad y/o ingreso durante el pasado año ‒al menos una de las hemorragias ha supuesto compromiso vital. |
| Requerimientos terapéuticos. | No precisa tratamiento. | Precisa tratamiento menor (hemostático, ferroterapia o premedicación antes de las intervenciones). | Necesita tratamiento de sustitución de factores de coagulación (si son necesarios) y/o agentes hemostáticos. | Habitualmente precisa menos de dos transfusiones de hematíes con o sin sustitución de factores de coagulación durante las hemorragias. | Precisa transfusión de dos o más unidades de hematíes con o sin sustitución de factores de coagulación. |
Asignar el 65% si la persona reúne todos los criterios para el intervalo de gravedad 4; el 55% si reúne sólo el criterio principal.
9.6 Trastornos trombóticos.
Tabla 9.8 Criterios para la puntuación de la deficiencia permanente secundaria a trastornos trombóticos
| Trastornos trombóticos | ||||
|---|---|---|---|---|
| Intervalos de gravedad de la deficiencia | Intervalo 0 | Intervalo 1 | Intervalo 2 | Intervalo 3 |
|
Graduación de la gravedad DTP (%) |
0 |
1%-9% 1 5 9 |
15%-25% 15 20 25 |
35%.40% 35 37 40 |
| Frecuencia de los episodios trombóticos (CP). | Sin antecedentes de anomalías trombóticas. | Un episodio previo de trombosis. | Más de un episodio anterior de trombosis - ninguno en el año anterior. | Uno o más episodios trombóticos al año. |
| Estado de hipercoagulabilidad. | Anomalías menores que no se espera que provoquen un estado de hipercoagulabilidad. | Mutación heterocigota del factor V de Leiden o Anticoagulante lúpico, anticuerpos anticardiolipina o antifosfolípido, u otro estado de hipercoagulabilidad leve. | Concentración de proteína C o S < 35% del normal o Deficiencia de antitrombina 3 o Mutación homocigotica del factor V de Leiden o Anticoagulante lúpico, anticuerpos anticardiolipina o Antifosfolípido, u otro estado de hipercoagulabilidad moderado. | Dos de los siguientes: Concentración de proteína C o S < 35% del normal y/o Mutación homocigota del factor V de Leiden y/o Anticoagulante lúpico, anticuerpos anticardiolipina o antifosfolípido, u otro estado de hipercoagulabilidad grave. |
Asignar el 40% si la persona reúne los dos criterios para el intervalo de gravedad 3; y el 35% si sólo reúne el criterio principal.
9.7 Infección por VIH.
9.7.1 Normas para la evaluación de la deficiencia en casos de infección por VIH (Virus de la Inmunodeficiencia Humana).
En la situación de coinfección del VIH y del Virus de la Hepatitis C (VHC) y tras la constatación documentada de fracaso terapéutico en la erradicación de este último, o infección por VHC no tratadas, se evaluará con un mínimo de 33%.
Los resultados objetivos de las pruebas diagnósticas son el criterio principal.Utilizando la anamnesis y la repercusión de la enfermedad por VIH sobre las AVD (Se tendrá como referente la puntuación obtenida en el «Baremo de Limitaciones en la Actividad» BLA) como factores modificador de grado, dentro del intervalo asignado
9.7.2 Criterios generales de evaluación en infección por VIH.
Tabla 9.10 Criterios para la puntuación de la deficiencia permanente secundaria a enfermedad por VIH
| Enfermedad por VIH | |||||
|---|---|---|---|---|---|
| Intervalos de gravedad de la deficiencia | Intervalo 0 | Intervalo 1 | Intervalo 2 | Intervalo 3 | Intervalo 4 |
| Graduación de la gravedad DTP (%) | 0 |
3%-15% 3 6 9 12 15 |
16-24% 16 18 20 22 24 |
25%-49% 25 30 35 40 49 |
50%-75% 50 60 65 70 75 |
| Anamnesis. | No precisa tratamiento. | Precisa tratamiento antirretrovírico para controlar los signos y síntomas de la enfermedad. | Precisa tratamiento antirretrovírico y tratamiento médico constante para prevenir las infecciones oportunistas ‒antecedentes de infecciones previas. | Precisa tratamiento antirretrovírico constante y tratamiento crónico supresor, con al menos una infección oportunista activa o de tres a seis episodios que hayan requerido asistencia médica en el último año. | Precisa tratamiento antirretrovírico constante y tratamiento crónico supresor, con al menos dos infecciones oportunistas activas o más de seis episodios que hayan requerido asistencia médica en el último año y/o infecciones oportunistas que hayan requerido de ingreso hospitalario al menos una vez por año en los últimos años. |
| Pruebas objetivas (CP). | Recuento de CD4 > 800 o (PCR) para VIH < 50. | Recuento de CD4 > 500 pero ≤ 800 o PCR para VIH > 50.000. | Recuento de CD4 > 200 pero < 500. | Recuento de CD4 < 200 pero > 100*. | Recuento de CD4 ≤ 100. |
| Repercusión sobre las AVD. | Sin limitación en las AVD, |
Con limitación leve en las AVD. |
Con limitación leve en las AVD. |
Limitación moderada en las AVD. | Limitada la capacidad de mantener de forma independiente el cuidado personal limitación grave a total en las AVD. |
|
PCR. Reacción en cadena de la Polimerasa (Carga Viral). * Aquellos adultos cuyas cifras de CD4 sean menores de 200 en el último año tendrán un porcentaje mínimo de discapacidad del 33%. |
|||||
9.7.3 Evaluación de la deficiencia por infección de VIH en la infancia:
Las personas menores de 13 años en clase C3 (clasificación de 1994) tendrán un porcentaje mínimo de discapacidad del 33%, con carácter provisional, para una vez superada esa edad realizar una evaluación de la deficiencia permanente siguiendo los criterios generales.
9.8 Enfermedades sistémicas autoinmunes y conectivopatías que cursen en brotes.
Habitualmente en situaciones cronificadas de estas condiciones de salud se podrán objetivar deficiencias permanentes en los órganos diana, como pueden ser las articulaciones, que deberán evaluarse según los criterios de los capítulos correspondientes. Si dichas condiciones de salud no son suficientemente evaluadas en su capítulo de referencia, y con periodos de remisión de la sintomatología variable, podrán evaluarse de forma «global» en esta sección como metodología alternativa a la de los capítulos correspondientes, en cuyo caso no podrá combinarse con las puntuaciones de deficiencia de dichos capítulos. En todo caso la evaluación se realizará con carácter provisional.
Criterio especial de frecuencia: En los casos de diagnóstico objetivo de enfermedad sistémica autoinmune o conectivopatía en la cual se documente médicamente un número superior a 6 episodios anuales de reactivación o brotes que requieren atención médica e intensificación del tratamiento, dicha situación por si misma podrá considerarse como criterio principal y le incluiría a la persona en el intervalo 3 de gravedad. En todo caso dicha evaluación será provisional y será revisable a los 2 años.
Tabla 9.11 Criterios para puntuar la deficiencia en enfermedades sistémicas autoinmune conectivopatías y condiciones reumáticas que cursen en brotes con manifestaciones articulares y extraarticulares del estado general no evaluable en otros apartados
| Intervalos de gravedad de la deficiencia | Intervalo 0 | Intervalo 1 | Intervalo 2 | Intervalo 3 | Intervalo 4 |
|---|---|---|---|---|---|
|
Graduación de la gravedad DTP (%) |
0 |
1%-14% 1 4 7 10 14 |
15%-29% 15 18 21 24 29 |
30%.44% 30 33 36 39 44 |
45%-65% 45 50 55 60 65 |
| Anamnesis* - (CP). | Antecedentes previos de conectivopatía con ausencia de síntomas actuales. |
Síntomas o signos de conectivopatía mínimos frecuentes o síntomas leves ocasionales y Si cursa en brotes en remisión en el último año y Precisa tratamiento continuo u ocasional. |
Síntomas o signos de conectivopatía leves frecuentes, o bien síntomas o signos moderados ocasionales y Si cursa en brotes su frecuencia de remisiones es superior a seis meses en el último año y Precisa tratamiento continuado***. |
Síntomas o signos de conectivopatía moderados frecuentes o bien síntomas o signos graves ocasionales y Si cursa en brotes su frecuencia de remisión inferior seis meses en el último año y Precisa tratamiento continuado***. |
Síntomas o signos de conectivopatía graves frecuentes o bien síntomas o signos extremos ocasionales) y Si cursa en brotes su frecuencia de remisión es inferior a un mes en el último año y Precisa tratamiento continuado***. |
| Exploración física** |
Uso de EESS y estática y marcha sin alteración. No se objetivan alteraciones anatómicas residuales en ninguna región corporal. |
Uso de EESS y/o estática y marcha con alteración leve y/o alteraciones anatómicas residuales leves en alguna región corporal. | Uso de EESS y/o estática y marcha con alteración leve a moderada y/o alteraciones anatómicas residuales leves a moderadas en varias regiones corporales. | Uso de EESS y/o estática y marcha con alteración moderada a grave y/o alteraciones anatómicas residuales moderadas a graves en varias regiones corporales. | Uso de EESS y/o estática y marcha con alteración grave a total y/o alteraciones anatómicas residuales graves y generalizadas. |
| Resultados de las pruebas complementarias. | Sin anomalías objetivas. | Se objetivan pruebas o alteraciones analíticas leves. | Se objetivan pruebas o alteraciones analíticas leves a moderadas. | Se objetivan pruebas o alteraciones analíticas moderadas a graves. | Se objetivan pruebas o alteraciones analíticas graves. |
|
* Se toman como referencia las frecuencias y niveles de gravedad de los síntomas y signos expuestos en los «Criterios generales de graduación» en las «Normas generales de valuación de la Deficiencia Global de la Persona». ** Se utilizaran las tablas 3.10 y 3.17 de Alteración funcional de EESS y 3.11 Trastornos de la estática y la marcha. Que se utilizaran en este caso como criterio secundario de ajuste y no como criterio principal. *** A la puntuación se le añadirá la CCT en función del tratamiento que precise. |
|||||
Capítulo 10
Sistema respiratorio
Consideraciones generales en la evaluación del sistema respiratorio:
Sólo serán objeto de evaluación aquellas personas que presenten enfermedades crónicas consideradas no recuperables en cuanto a la función, con un curso clínico no inferior a seis meses desde el diagnóstico e inicio del tratamiento. No deben ser consideradas las alteraciones funcionales transitorias y reversibles.
La evaluación de la deficiencia se fundamentará en el resultado de pruebas funcionales objetivas, como la espirometría forzada, la capacidad de difusión del monóxido de carbono, y la medida de la capacidad de ejercicio, complementada con criterios clínicos.
En los estados clínicos que, como consecuencia de fases de agudización, puedan sufrir un aumento de la disfunción respiratoria, no se realizará una nueva evaluación hasta que la situación se haya estabilizado.
Cuando la enfermedad respiratoria curse en brotes, la evaluación de la deficiencia que pueda producir se realizará en los períodos intercríticos. Para la evaluación de estas situaciones, se documentará médicamente la temporalidad según la frecuencia y duración de los episodios.
En las evaluaciones de la deficiencia se incluye la CCT, por lo que no se debe generar una evaluación adicional por este concepto.
Tabla 10.1 Escala modificada de disnea (mMCR)
| Grado | Limitación en la actividad |
|---|---|
| 0 | Ausencia de disnea excepto al realizar ejercicio intenso. |
| 1 | Disnea al andar deprisa en llano, o al andar subiendo una pendiente poco pronunciada. |
| 2 | La disnea le produce una incapacidad de mantener el paso de otras personas de la misma edad caminando en llano o tener que parar a descansar al andar en llano al propio paso. |
| 3 | La disnea hace que tenga que parar a descansar al andar unos 100 metros o después de pocos minutos de andar en llano. |
| 4 | La disnea impide al paciente salir de casa o aparece con actividades como vestirse o desvestirse. |
Tabla 10.2 Clasificación de la deficiencia para la intensidad del trabajo físico prolongado en función del consumo de oxígeno
|
Intensidad de esfuerzo para una persona de 70 kga |
Consumo de oxígeno |
Gasto energético añadido (METs estimados) |
|---|---|---|
| Leve. | 7 ml/kg; 0,5 l/min. | < 2 |
| Moderada. | 8-15 ml/kg; 0,6-1,0 l/min. | 2 - 4 |
| Intensa. | 16-20 ml/kg; 1,1-1,5 l/min. | 5 - 6 |
| Muy intensa. | 21-30 ml/kg; 1,6-2,0 l/min. | 7 - 8 |
| Extrema. | > 30 ml/kg; > 2,0 l/min. | > 8 |
|
a Adaptado de Astrand y Rodahl.47 MET indica equivalentes metabólicos (múltiplos de la recaptación de oxígeno en reposo). |
||
Procedimiento para la evaluación de las deficiencias:
La deficiencia total de la persona (DTP) secundaria a la afectación pulmonar, se basa fundamentalmente en la gravedad de la pérdida de función pulmonar objetivada mediante los resultados de diferentes pruebas objetivas (Criterio Principal (CP) que se utiliza en este capítulo).
Los criterios secundarios de ajuste (CSA), en este caso, son la anamnesis y la exploración física. Los pasos generales para determinar el intervalo de deficiencia y el porcentaje dentro de dicho intervalo, se indican en la Tabla 10.3.
Tabla 10.3 Criterios evaluación de la deficiencia permanente secundaria a alteración pulmonar
| Intervalos de gravedad de la deficiencia |
Intervalo 0 Nula |
Intervalo 1 Leve | Intervalo 2 Moderada | Intervalo 3 Grave | Intervalo 4 Muy grave |
|---|---|---|---|---|---|
|
Graduación de la gravedad DCT (%) |
0 |
2%-10% 2 4 6 8 10 |
11%-23% 11 14 17 20 23 |
24%-40% 24 28 32 36 40 |
45%-65% 45 50 55 60 65 |
| Anamnesis. |
Sin síntomas actuales y/o Disnea intermitente que no requiere tratamiento mMCR 0. |
Disnea controlada con tratamiento intermitente o continuo o Disnea leve, intermitente, a pesar de tratamiento continuo mMCR 1. |
Disnea persistente leve a pesar de tratamiento continuo o Disnea moderada, intermitente, a pesar de tratamiento continuo mMCR 2 o persona trasplantada. |
Disnea persistente moderada a pesar de tratamiento continuo o Disnea grave intermitente, a pesar de tratamiento continuo mMCR 3. |
Disnea persistente grave a pesar de tratamiento continuo o Disnea extrema, intermitente, a pesar de tratamiento continúo mMCR 4. |
|
Exploración física. |
Sin signos actuales de enfermedad. |
Signos ausentes con tratamiento continuo o Signos leves intermitentes. |
Signos leves persistentes a pesar de tratamiento continuo o Signos moderados intermitentes. |
Signos moderados persistentes a pesar de tratamiento continuo o Signos graves intermitentes. |
Signos graves persistentes a pesar de tratamiento continuo o Signos extremos intermitentes. |
|
Pruebas objetivas (CP): |
|||||
| CVF. |
CVF ≥ 30% del teórico y |
CVF entre el 70% y el 79% del teórico o |
CVF entre el 60% y el 69% del teórico o |
CVF entre el 50% y el 59% del teórico o |
CVF inferior al 50% del teórico o |
|
FEV1 (VEF1 o VEM1 o VEMS). |
FEV1 ≥ 80% del teórico y |
FEV1 entre el 65% y el 79% del teórico o |
FEV1 entre el 64% y el 55% del teórico o |
FEV1 entre el 45% y el 54% del teórico o |
FEV1 inferior al 45% o |
| FEV1/CVF (%). |
FEV1 / CVF (%) en el límite inferior de la normalidad y/o (>75% del teórico |
FEV1 / CVF (%) entre el 65% y el 75% |
FEV1 / CVF (%) entre el 64% y el 55% |
FEV1 / CVF(%) entre el 45% y el 54% del teórico |
FEV1 / CVF(%) inferior al 45% |
| y | o | o | o | o | |
| DLCO (TLCO). |
DLCO ≥ 75% del teórico o |
DLCO entre el 65% y el 74% del teórico o |
DCO entre el 55% y el 64% del teórico o |
DLCO entre el 45% y el 54% del teórico o |
DLCO inferior al 45% del teórico o |
| Pa O2 | Pa O2 basal < 70mmm/HG (sin oxigenoterapia y confirmado al menos en tres ocasiones) | Pa O2 basal < 60mmm/HG (sin oxigenoterapia y confirmado al menos en tres ocasiones) | |||
| VO2 max | >25 ml/(kg ∙ min) | Entre 22 y 25 ml/(kg ∙ min) | Entre 21 y 18 ml/(kg ∙ min) | Entre 17 y 15 ml/(kg ∙ min) | < 15 ml/(kg ∙ min) |
| MET | > 8 METs | 7-8 METs | 6-7 METs | 5-6 METs | < 5 METs |
|
‒ mMCR: Escala modificada de disnea. ‒ CVF: Indica la capacidad vital forzada. ‒ VEM1: El volumen espiratorio máximo durante el primer segundo. ‒ DLCO: la capacidad de difusión del monóxido de carbono. ‒ VO2 max, el consumo máximo de oxígeno. ‒ METs estimados, equivalentes metabólicos (múltiplos de la recaptación de oxígeno en reposo). ‒ La puntuación de la deficiencia en las personas trasplantadas incluirá la CCT y las posibles complicaciones por la inmunosupresión. ‒ Se tomarán en consideración los valores espirométricos obtenidos tras la broncodilatación. |
|||||
Criterios para la evaluación de condiciones de salud específicas:
10.1 Asma y otras enfermedades hiperreactivas de la vía aérea.
Tabla 10.4 Criterios para la puntuación de la deficiencia permanente secundaria al asma
| Intervalos de gravedad de la deficiencia | Intervalo 0 | Intervalo 1 | Intervalo 2 | Intervalo 3 | Intervalo 4 |
|---|---|---|---|---|---|
| Graduación de la gravedad DTP (%) | 0 |
2%-10% 2 4 6 8 10 |
11%-23% 11 14 17 20 23 |
24%-44% 24 29 34 39 44 |
45%-65% 45 50 55 60 65 |
|
Anamnesis. Hallazgos clínicos (medicación mínima necesaria, frecuencia de los ataques, etc.) |
No precisa medicación. |
Uso ocasional de broncodilatador (uso no diario). Asma intermitente o persistente leve o Síntomas < de una vez a la semana. |
Inhalación diaria a bajas dosis de esteroides (< 500 mcg/día de beclometasona o equivalente: 1:1 con budesónida y 1:2 con fluticasona). Asma persistente leve o moderada o Síntomas > una vez a la semana. |
Inhalación diaria a dosis medias o altas (de 500 a 1000 mcg por día) de esteroides y/o períodos breves de esteroides orales y broncodilatador de vida media larga. Uso diario de esteroides, sistémicos e inhalados y uso diario del máximo tratamiento con broncodilatadores. Asma persistente moderado o grave o Síntomas diarios discontinuos. |
Asma no controlada con tratamiento. Asma persistente grave o Síntomas diarios continuos. |
| Porcentaje teórico máximo del FEV1 tras broncodilatación. | > 80% | 70%-80% | 60%-69% | 50%-59% | < 50% |
|
Pruebas objetivas para graduar la hiperreactividad bronquial (CP) PC20 mg/mlb. |
> 6 | 3-5 | 2-0,51 | 0,5-0,25 | < 0,24 |
El criterio PC20 indica y mide el grado de hiperreactividad bronquial. De manera alternativa, el porcentaje teórico de FEV1 tras la prueba broncodilatadora se puede utilizar como criterio principal (CP). En los casos en los que el criterio objetivo de hiperreactividad bronquial no esté disponible, los dos tipos de hallazgos considerados en cada intervalo de la anamnesis se utilizaran como criterios secundarios de ajuste.
10.2 Neumonitis por hipersensibilidad y Enfermedades Pulmonares Intersticiales Difusas (EPID).
La evaluación debe realizarse utilizando los hallazgos establecidos en los criterios para la evaluación de la deficiencia de la disfunción pulmonar (Tabla 10.3).
Criterio especial de frecuencia para el asma, neumonitis por hipersensibiliad y EPID: En los casos en los que aunque la persona en situación basal intercrisis esté incluido en intervalo de gravedad 0,1 o 2 pero que sufra episodios de agudización documentados cada 2 meses o una media de 6 episodios al año, que requieran tratamiento hospitalario de al menos 24 horas, el criterio de frecuencia se considerará como Criterio Principal (CP) y será evaluado con un porcentaje de discapacidad de 33%. Cuando el paciente cumpla esos mismos criterios de frecuencia y su situación basal esté incluida en el intervalo de gravedad 3 se le asignará un porcentaje de discapacidad de 60 %.
Estas situaciones deberán estar documentadas médicamente, precisándose un año de mantenimiento de la situación clínica para efectuar la evaluación. En todo caso, se realizará una evaluación provisional revisable a los dos años.
10.3 Neumoconiosis.
La evaluación debe realizarse utilizando los hallazgos establecidos en los criterios para la calificación de la deficiencia de la disfunción pulmonar (Tabla 10.3).
10.4 Trastornos del sueño y otras deficiencias relacionadas con el aparato respiratorio [síndromes de apnea - hipopnea durante el sueño (SAHS)].
La presencia de SAHS debidamente tratada y sin complicaciones documentadas, se puntuará en función de la Carga de Cumplimiento de Tratamiento entre el 3% y el 5% de deficiencia total de la persona.
10.5 Reagudizaciones por bronquiectasias y Enfermedad Pulmonar Obstructiva Crónica (EPOC).
Cuando el paciente, como complicación de las bronquiectasias o EPOC, presente infecciones broncopulmonares que requieran asistencia hospitalaria o de urgencias documentada, con una periodicidad igual o superior a una cada dos meses o una media de seis al año, y la reagudización de su sintomatología suponga un grado de limitación moderado para realizar las AVD, podrá ser considerada esta situación como Criterio Principal (CP) y será incluido en el intervalo de gravedad 3 (24-44%), considerando en estos casos los criterios de Exploración física y Pruebas objetivas como secundarios.
Si el paciente presenta la misma frecuencia de infecciones broncopulmonares con asistencia hospitalaria documentada y/o su grado de limitación para realizar las AVD es grave será incluido en intervalo de gravedad 4 (45-65%).
Estas situaciones deberán estar documentadas médicamente, precisándose un año de mantenimiento de la situación clínica para efectuar la valoración. En todo caso se realizará una evaluación provisional revisable a los dos años.
10.6 Mucoviscidosis o fibrosis quística de páncreas.
El porcentaje de discapacidad asignado por la deficiencia respiratoria se combinará con el correspondiente a la afectación de otros aparatos y sistemas: gastrointestinal, endocrinológico, enfermedades metabólicas óseas, etc.
En caso de que existan neumonías de repetición, serán de aplicación los mismos criterios que los definidos para las bronquiectasias y EPOC.
10.7 Neumotórax espontáneos de repetición.
La evaluación será provisional, siendo el evaluador quien establezca el periodo de revisión: Se evaluarán solo aquellos que se presenten con frecuencia igual o superior a uno cada dos meses o una media de seis al año y se incluirán en el intervalo de gravedad 3 (24-44%).
10.8 Alteraciones circulatorias pulmonares (embolismo pulmonar e hipertensión arterial pulmonar).
En algunos trastornos circulatorios pulmonares, como la hipertensión arterial pulmonar primaria o secundaria a tromboembolismo pulmonar (TEP), las manifestaciones cardíacas pueden ser mucho más importantes que las respiratorias.
Para la evaluación de deficiencias causadas por disfunción pulmonar debida a Tromboembolismo Pulmonar (TEP) se siguen los criterios de la Tabla 10.3 Criterios para la evaluación de la deficiencia permanente secundaria a alteración pulmonar. El porcentaje de deficiencia producido por esta disfunción deberá combinarse con el originado por la insuficiencia cardíaca derecha (tabla 8.14) o con los trastornos trombóticos (Tabla 9.8), en aquellas personas que los presenten.
Para la evaluación de deficiencias causadas por disfunción pulmonar debida a Hipertensión pulmonar se siguen los criterios del capítulo 8: Deficiencias del Sistema Cardiovascular que figuran en la Tabla 8.14.-Criterios para la puntuación de la deficiencia permanente secundaria a enfermedades de la arteria pulmonar.
10.9 Cor Pulmonale.
La insuficiencia respiratoria crónica provoca hipertensión pulmonar y fracaso ventricular derecho. Se observa como insuficiencia cardíaca congestiva: ingurgitación yugular, hepatomegalia, edemas con fovea en zonas declives. Su evaluación siguen los criterios del capítulo 8: Deficiencias del Sistema Cardiovascular que figuran en la Tabla 8.14.
10.10 Trasplante de pulmón.
Se evalúa doce meses después del tratamiento, se procede a su evaluación con base en el estado funcional de la persona siguiendo los criterios para la evaluación de la deficiencia de la disfunción pulmonar. En todo caso se le incluirá como mínimo en el intervalo de gravedad 2 de la tabla 10.3 con puntuaciones de 11% a 23%. Dicha puntuación de la deficiencia en las personas trasplantadas incluirá la CCT y las posibles complicaciones por la inmunosupresión.
Capítulo 11
Sistema digestivo
Si existen problemas GI en los que la sintomatología se presenta en ausencia de lesión deberá evaluarse su probable origen psicógeno. Ejemplos de estos problemas son el reflujo gastroesofágico, el síndrome del colon irritable, el colon espástico, la constipación crónica o el dolor crónico abdominal de origen desconocido. Si el evaluador considera que problemas como éstos, que por otra parte, no se puntúan mediante lo expuesto en las secciones y tablas de este capítulo, interfieren de manera negativa sobre las AVD, puede aumentarse la puntuación final en un 3% sobre la deficiencia corporal total, no obstante, se requiere al evaluador que justifique esta determinación.
No serán objeto de evaluación aquellas patologías susceptibles de tratamiento quirúrgico mientras éste no se lleve a cabo. En estos casos la valoración deberá realizarse una vez se ha conseguido la situación de MMC.
Cuando la enfermedad digestiva produzca manifestaciones extraintestinales no sistémicas (caso de la colangitis esclerosante primaria en la colitis ulcerosa) deberá combinarse el porcentaje de originado por la deficiencia del tubo digestivo, con el porcentaje correspondiente a las otras manifestaciones.
En casos de trastornos de la conducta alimentaria como en la anorexia nerviosa o bulimia, podemos encontramos con importante repercusión sobre el IMC (Índice de Masa Corporal) con caquexia u obesidad así como síntomas y signos clínicos de diferente intensidad, pertenecientes a diversos sistemas: digestivo (dispepsia, colitis..), hematopoyético, (anemia, neutropenia...) endocrino metabólico (amenorrea), osteoarticular (osteoporosis) conductuales y psiquiátricos, entre otros, con una repercusión variable sobre el funcionamiento y la necesidad de ingresos hospitalarios. Como norma general, para evitar duplicidades, y salvo casos excepcionales, la clínica se evaluara conjuntamente según la puntuación de la tabla 2.7: Criterios Generales para la puntuación de la deficiencia de los trastornos de la alimentación, incluido en la sección de trastornos de la conducta alimentaria, del capitulo 2.
El concepto de CCT se aplica en este capítulo según lo que se indica en el Apéndice sobre CCT. Debido a la diversidad de la utilización sistémica de corticoides, se asigna un 3% adicional a la puntuación de deficiencia cuando se administra este tratamiento de forma diaria para controlar una enfermedad; no obstante, para su evaluación se requiere la justificación del evaluador.
Los programas de nutrición parenteral domiciliarios, a la vez que mejoran la vida diaria, pueden repercutir en sus AVD; este impacto adicional se tiene en cuenta al añadir puntos al porcentaje, derivados de la «Carga de Cumplimiento del Tratamiento» (CCT) para la puntuación de deficiencia del tracto gastrointestinal (GI), con un porcentaje de deficiencia adicional del 10%.
La pérdida de peso es un hallazgo fundamental para evaluar la gravedad y las consecuencias de los trastornos del tracto gastrointestinal (GI), y suele ser el hallazgo más significativo de la exploración física. Para evaluar la deficiencia secundaria a los trastornos digestivos, se determina el peso deseable a partir de las Tablas 11.1 y 11.2.
Tabla 11.1 Pesos ideales para hombres en función de la altura y de la constitución corporal
| Altura en cm | Peso en Kg | ||
|---|---|---|---|
| Franja inferior | Franja media | Franja superior | |
| 157 | 58,0-60,7 | 59,2-63,9 | 62,5-67,8 |
| 160 | 59,0-61,7 | 60,3-64,9 | 63,5-69,4 |
| 163 | 60,0-62,7 | 61,3-66,0 | 64,5-71,1 |
| 165 | 60,8-63,5 | 62,1-67,0 | 65,3-72,5 |
| 168 | 61,8-64.6 | 63,2-68,7 | 66,4-74,7 |
| 170 | 62,5-65,7 | 64,3-69,8 | 67,5-76,1 |
| 173 | 63,6-67,3 | 65,9-71,4 | 69,1-78,2 |
| 175 | 64,3-68,3 | 66,9-72,4 | 70,1-79,6 |
| 178 | 65,4-70,0 | 68,6-74,0 | 71,8-81,8 |
| 180 | 66,1-71,0 | 69,7-75,1 | 72,8-83,3 |
| 183 | 67,7-72,7 | 71,3-77,2 | 74,5-85,4 |
| 185 | 68,7-74,1 | 72,4-78,6 | 75,9-86,8 |
| 188 | 70,3-76,2 | 74,4-80,7 | 78,0-89,4 |
| 190 | 71,4-77,6 | 75,4-82,2 | 79,4-91,2 |
| 193 | 73,5-79,8 | 77,6-84,8 | 82,1-93,9 |
|
(Se ha considerado vestimenta de interior por un peso de 2,3 Kg, y zapatos con una suela de 2,5 cm). |
|||
Tabla 11.2 Pesos ideales para mujeres en función de la altura y de la constitución corporal
| Altura en cm | Peso en Kg | ||
|---|---|---|---|
| Franja inferior | Franja media | Franja superior | |
| 147 | 46,2-50,2 | 49,3-54,7 | 53,3-59,3 |
| 150 | 46,7-51,3 | 50,3-55,9 | 54,4-60,9 |
| 152 | 47,1-52,1 | 51,1-57,0 | 55,2-61,9 |
| 155 | 48,1-53,6 | 52,2-58,6 | 56,8-63,6 |
| 157 | 48,8-54,6 | 53,2-59,6 | 57,8-64,6 |
| 160 | 50,3-56,2 | 54,9-61,2 | 59,4-66,7 |
| 163 | 51,9-57,8 | 56,4-62,8 | 61,0-68,8 |
| 165 | 53,0-58,9 | 57,5-63,9 | 62,0-70,2 |
| 168 | 54,6-60,5 | 59,2-65,5 | 63,7-72,4 |
| 170 | 55,7-61,6 | 60,2-66,6 | 64,8-73,8 |
| 173 | 57,3-63,2 | 61,8-68,2 | 66,4-75,9 |
| 175 | 58,3-64,2 | 62,8-69,2 | 67,4-76,9 |
| 178 | 60,0-65,9 | 64,5-70,9 | 69,0-78,6 |
| 180 | 61,0-66,9 | 65,6-71,9 | 70,1-79,6 |
| 183 | 62,6-68,4 | 67,0-73,4 | 71,6-81,2 |
|
(Se ha considerado vestimenta de interior por un peso de 1,4 kg y zapatos con una suela de 2,5 cm). |
|||
En algunos casos para calcular el peso ideal, también puede ser útil calcular el Índice de Masa Corporal (IMC) según la formula [IMC = Peso (Kg) / Altura (m)2] siguiendo las recomendaciones de la Organización Mundial de la Salud para la clasificación internacional del estado nutricional.
Clasificación de la OMS del estado nutricional de acuerdo con el IMC4
| Clasificación | IMC (kg/m2) | |
|---|---|---|
| Valores principales | Valores adicionales | |
| Bajo peso. | < 18,50 | < 18,50 |
| Delgadez severa. | < 16,00 | < 16,00 |
| Delgadez moderada. | 16,00 - 16,99 | 16,00 - 16,99 |
| Delgadez leve. | 17,00 - 18,49 | 17,00 - 18,49 |
| Normal. | 18,5 - 24,99 | 18,5 - 22,99 |
| 23,00 - 24,99 | ||
| Sobrepeso. | ≥ 25,00 | ≥ 25,00 |
| Preobeso. | 25,00 - 29,99 | 25,00 - 27,49 |
| 27,50 - 29,99 | ||
| Obesidad. | ≥ 30,00 | ≥ 30,00 |
| Obesidad leve. | 30,00 - 34,99 | 30,00 - 32,49 |
| 32,50 - 34,99 | ||
| Obesidad media. | 35,00 - 39,99 | 35,00 - 37,49 |
| 37,50 - 39,99 | ||
| Obesidad mórbida. | ≥ 40,00 | ≥ 40,00 |
La obesidad exógena no es un trastorno del tracto GI. No obstante en aquellos casos que se consideren irreversibles tras el fracaso documentado de todas las medidas terapéuticas podrá evaluarse según los criterios expuestos en el capítulo de enfermedades endocrino metabólicas. Las consecuencias anatómicas de la cirugía bariátrica se puntúan según lo descrito en la sección del tracto digestivo superior de este capítulo.
Procedimiento para la determinación de la deficiencia en sistema digestivo:
Los intervalos de grado deficiencia descritos en las Tablas de la 11-3 a la 11-10 y las puntuaciones porcentuales reflejan las anomalías anatómicas, fisiológicas y funcionales a nivel del órgano y sistema y el impacto de la enfermedad del tracto GI en la capacidad para realizar AVD incluyendo las modificaciones de la dieta.
Tabla 11.3 Criterios para puntuar la deficiencia del tracto digestivo superior (esófago, estómago, y duodeno, intestino delgado y páncreas)
| Intervalos de gravedad de la deficiencia | Intervalo 0 | Intervalo 1 | Intervalo 2 | Intervalo 3 | Intervalo 4 |
|---|---|---|---|---|---|
| Graduación de la gravedad DTP (%) | 0 |
1%-14% 1 4 7 10 14 |
15%-29% 15 18 21 24 29 |
30%-44% 30 33 36 39 44 |
45%-65% 45 50 55 60 65 |
| Anamnesis (CP). | Antecedentes previos de enfermedad del tracto digestivo superior; ausencia de síntomas actuales. |
Síntomas o signos de enfermedad de tracto digestivo superior, mínimos frecuentes o síntomas leves ocasionales y Precisa tratamiento continuo u ocasional. |
Síntomas o signos de enfermedad de tracto digestivo superior, leves frecuentes, o bien síntomas moderados ocasionales y Si cursa en brotes su frecuencia de remisión es superior a seis meses Y Precisa medicación diaria y/o requiere restricciones dietéticas o Persona trasplantada*. |
Síntomas o signos de enfermedad de tracto digestivo superior moderados frecuentes o bien síntomas graves ocasionales y Si cursa en brotes su frecuencia de remisión es inferior seis meses y Precisa medicación diaria y/o requiere restricciones dietéticas. |
Síntomas o signos de enfermedad de tracto digestivo superior graves frecuentes o bien síntomas extremos ocasionales y Si cursa en brotes su frecuencia de remisión es inferior a un mes y Precisa medicación diaria y/o requiere restricciones dietéticas o Alimentación parenteral. |
| Exploración física. | Mantiene peso ideal. | Mantiene peso ideal. | Pérdida ponderal inferior al 10% del peso ideal debida a trastorno del tracto digestivo superior. | Pérdida ponderal entre el 10-20% por debajo del peso ideal debida a trastorno del tracto digestivo superior. | Pérdida ponderal superior al 20% por debajo del peso ideal debida a trastorno del tracto digestivo superior. |
| Resultados de las pruebas objetivas. | Sin anomalías objetivas. | Se objetiva alteración anatómica o deficiencia funcional leve. | Se objetiva alteración anatómica o deficiencia funcional moderada. | Se objetiva alteración anatómica o deficiencia funcional grave. | Se objetiva alteración anatómica o deficiencia funcional extrema o ausencia completa del órgano. |
|
* La puntuación de la deficiencia en las personas trasplantadas incluirá la CCT y las posibles complicaciones por la inmunosupresión. |
|||||
En el intervalo 1, como la pérdida de peso no contribuye a la puntuación de la deficiencia, la presencia tanto de los síntomas como de las anomalías objetivadas indica una puntuación del 7%. Los síntomas sin anomalías en las pruebas objetivas justifican sólo el 1% de deficiencia.
Tabla 11.4 Criterios para puntuar la deficiencia colónica o rectal
| Intervalos de gravedad de la deficiencia | Intervalo 0 | Intervalo 1 | Intervalo 2 | Intervalo 3 | Intervalo 4 |
|---|---|---|---|---|---|
| Graduación de la gravedad DTP (%) | 0 |
1%-14% 1 4 7 10 14 |
15%-29% 15 18 21 24 29 |
30%-44% 30 33 36 39 44 |
45%-65% 45 50 55 60 65 |
| Anamnesis (CP). | Antecedentes previos de enfermedad del tracto colónico o rectal, no se espera reaparición; sin síntomas activos. |
Síntomas o signos de enfermedad colónica o rectal leves ocasionales o síntomas mínimos continuos y Precisa tratamiento continuo u ocasional. |
Síntomas o signos de enfermedad colónica o rectal leves frecuentes o signos y síntomas moderados ocasionales a pesar de tratamiento diario y/o restricciones dietéticas adecuadas y Si cursa en brotes su frecuencia de remisión es superior a los seis meses. |
Síntomas o signos de enfermedad colónica o rectal moderados frecuentes o signos y síntomas graves ocasionales a pesar de tratamiento diario y/o restricciones dietéticas adecuadas y Si cursa en brotes su frecuencia de remisión es inferior a los seis meses. |
Síntomas o signos de enfermedad colónica o rectal graves frecuentes o bien síntomas extremos ocasionales a pesar de tratamiento diario y/o restricciones dietéticas adecuadas y Si cursa en brotes su frecuencia de remisión es inferior a un mes. |
| Exploración física. | Ausencia de signos de enfermedad colónica o rectal. | Signos ocasionales de enfermedad colónica o rectal; nutrición normal. | Manifestaciones constitucionales como fiebre anemia, anorexia..., o pérdida de peso por debajo del peso ideal que no supera el 10%. | Pérdida de peso entre un 10% y 20% por debajo del peso ideal secundaria a trastorno colónico o rectal. | Pérdida de peso superior al 20% respecto al peso ideal secundaria a trastorno colónico o rectal. |
| Resultados de las pruebas objetivas. | No hay anormalidades objetivas. | Se objetiva alteración anatómica o deficiencia funcional leve. | Se objetiva alteración anatómica o deficiencia funcional moderada. | Se objetiva alteración anatómica o deficiencia funcional grave. | Se objetiva alteración anatómica o deficiencia funcional extrema con posible corrección quirúrgica o ausencia completa del órgano. |
En la exploración física se refiere al peso corporal ideal (PCI) y no en la pérdida de peso por sí misma y los hallazgos deben estar presentes en el momento de la exploración para que puedan puntuarse.
En los casos de afectación rectal cuya sintomatología se evalúe conforme la tabla 11.4 y en los que se tome como criterio evaluativo de referencia la incontinencia fecal, se evaluará preferentemente conforme los criterios de la tabla 11.5, pero no por ambas.
Tabla 11.5 Criterios para puntuar la deficiencia permanente secundaria a enfermedad anal
| Intervalos de gravedad de la deficiencia | Intervalo 0 | Intervalo 1 | Intervalo 2 | Intervalo 3 | Intervalo 4 |
|---|---|---|---|---|---|
| Graduación de la gravedad DTP (%) | 0 |
1%-5% 1 2 3 4 5 |
6%-10% 6 7 8 9 10 |
12%-20% 12 14 16 18 20 |
22%-30% 22 24 26 28 30 |
| Anamnesis. | Antecedentes previos de enfermedad anal; ausencia de síntomas actuales. |
Síntomas o signos de enfermedad anal mínimos frecuentes o síntomas leves ocasionales y Precisa tratamiento continuo u ocasional. |
Síntomas o signos de enfermedad anal leves frecuentes o síntomas moderados ocasionales a pesar del tratamiento diario de la enfermedad y Si cursa en brotes su frecuencia de remisión es superior a los seis meses. |
Síntomas o signos de enfermedad anal moderados frecuentes o síntomas graves ocasionales a pesar de la medicación diaria y/u otros tratamientos y Si cursa en brotes su frecuencia de remisión es inferior a los seis meses. |
Síntomas o signos de enfermedad anal graves frecuentes o síntomas extremos ocasionales a pesar de la medicación diaria y/u otros tratamientos y Si cursa en brotes su frecuencia de remisión es inferior a un mes. |
| Exploración física (CP). | Ausencia de signos de enfermedad anal. | Signos de enfermedad orgánica anal leves frecuentes o continuos. |
Signos de enfermedad orgánica anal moderados frecuentes o continuos o Pérdida leve del mecanismo del esfínter anal. |
Signos de enfermedad orgánica anal graves frecuentes o continuos o Pérdida moderada del mecanismo del esfínter anal. |
Signos de enfermedad orgánica anal extremos frecuentes o continuos o Pérdida completa del mecanismo del esfínter anal. |
| Resultados de las pruebas objetivas. | Pruebas normales. | Se objetiva evidencia mínima de enfermedad anal o rectal. | Se objetiva evidencia leve de enfermedad crónica anal o rectal con alteración anatómica o deficiencia funcional leve. | Se objetiva evidencia moderada de enfermedad crónica anal o rectal con alteración anatómica o deficiencia funcional moderada. | Se objetiva evidencia grave de enfermedad crónica anal o rectal con alteración anatómica o deficiencia funcional grave. |
Tabla 11.6 Deficiencias derivadas de la creación quirúrgica de estomas
| Tipo de estoma |
% de deficiencia corporal total |
|---|---|
| Esofagostomía. | 20 |
| Gastrostomía. | 20 |
| Yeyunostomía. | 20 |
| Ileostomía. | 20 |
| Anastomosis ileoanal con reservorio. | 10 |
| Colostomía. | 20 |
Las fístulas enterocutáneas espontáneas aparecidas en el curso de una enfermedad del tracto gastrointestinal no se evaluarán si son susceptibles de tratamiento quirúrgico corrector.
Las fístulas crónicas entero vaginales, recto vaginales o perianales se evaluarán siguiendo los criterios de la tabla 14.9 o 11.5 en el intervalo de gravedad 3 de las mismas.
No se añade puntuación de deficiencia adicional por CCT a los individuos que los utilizan para nutrición, ya que la carga de cumplimiento del tratamiento (CCT) está incluida en la puntuación de la ostomía.
Si un individuo tiene una estoma quirúrgica permanente, combine el porcentaje ofrecido por las deficiencias derivadas de la creación quirúrgica de estomas, con el estimado en función de los criterios para puntuar la deficiencia de la tabla correspondiente de la sección del órgano implicado
Tabla 11.7 Escala de Child-Pugh
| Parámetros | Puntos asignados | ||
|---|---|---|---|
| 1 | 2 | 3 | |
| Encefalopatía. | Ausente | Grado 1-2 | Grado 3-4 |
| Ascitis. | Ausente | Leve | Moderada |
| Bilirrubina sérica. | < 2 mg/dl | 2-3 mg/dl | > 3 mg/dl |
| Albúmina sérica. | > 35 g/I | 28-35 g/I | < 28 g/I |
| INR / Tiempo de protrombina. | < 1,8 | 1,8-2,3 | > 2,3 |
| Bilirrubina (en cirrosis biliar primaria). | < 4 mg/dl | 4-10 mg/dl | > 10 mg/dl |
Child A = 5-6 puntos. (Enfermedad bien compensada.)
Child B = 7-9 puntos. (Compromiso funcional significativo.)
Child C = 10-15 puntos.
Tabla 11.8 Criterios para la puntuación de la deficiencia hepática
| Intervalos de gravedad de la deficiencia | Intervalo 0 | Intervalo 1 | Intervalo 2 | Intervalo 3 | Intervalo 4 |
|---|---|---|---|---|---|
|
Graduación de la gravedad DTP (%) |
0 |
1%-14% 1 4 7 10 14 |
15%-29% 15 18 21 24 29 |
30%-44% 30 33 36 39 44 |
45%-65% 45 50 55 60 65 |
| Anamnesis (CP). | Antecedentes de enfermedad hepática resuelta. | Enfermedad hepática persistente sin síntomas y sin antecedentes de ascitis, ictericia o hemorragia por varices esofágicas en los últimos 3 años; poco probable que la enfermedad progrese Child-Pugh: A. |
Antecedentes de hepatopatía crónica sin síntomas y sin historia de ascitis, ictericia o hemorragia por varices esofágicas en el último año. Persona trasplantada*. Child-Pugh: A. |
Enfermedad hepática crónica progresiva que presenta historia en el último año de manifestaciones ascíticas, ictéricas o hemorragia por varices esofágicas o encefalopatía hepática. Child-Pugh: B. | Enfermedad hepática crónica progresiva con historia presente de ictericia, ascitis o hemorragia esofágica o varices gástricas persistentes, con manifestaciones de insuficiencia hepática sobre el SNC Child-Pugh: C. |
| Exploración físicab. | Ausencia de signos de enfermedad hepática o del tracto biliar. |
Buen estado nutricional. Fuerza conservada. Ausencia de signos de enfermedad hepática o presencia mínima. |
Buen estado nutricional. Fuerza conservada. Signos leves de enfermedad hepática. |
Signos cutáneos y oculares de enfermedad hepática crónica con afectación moderada del estado nutricional y de la fuerza. | Estado nutricional deficiente. |
| Resultados de las pruebas objetivasc. | Pruebas normales. |
Las pruebas bioquímicas, de imagen y/o estudios funcionales indican alteración leve de la función o trastornos primarios del metabolismo de la bilirrubina. Fibrosis 0 a 1. Fibroscan < 7. |
Las pruebas bioquímicas, de imagen y/o estudios funcionales indican daño hepático moderado o alteración de la función. Fibrosis 2. Fibroscan 7 a 9,4. |
Las pruebas bioquímicas, de imagen y/o estudios funcionales indican daño hepático grave con repercusión sistémica de la enfermedad tal como alteración de las proteínas, de la albúmina o de los criterios de coagulación. Fibrosis 3. Fibroscan 9,4 a 12. |
Las pruebas bioquímicas, de imagen y/o estudios funcionales indican daño hepático extremo e irreversible con repercusión sistémica significativa de la enfermedad tal como alteración de las proteínas, de la albúmina o de los criterios de coagulación. Fibrosis 4. Fibroscan > 12. |
|
‒ Si no se realiza la exploración física, no considere este factor en la puntuación. ‒ Los hallazgos hematológicos y neurológicos se puntúan según lo indicado para esos sistemas y se combinan con la puntuación de deficiencia hepática. * La puntuación de la deficiencia en las personas trasplantadas incluirá la CCT y las posibles complicaciones por la inmunosupresión. |
|||||
Tabla 11.9 Criterios para la puntuación de la deficiencia del tracto biliar
| Enfermedad del tracto biliar | ||||
|---|---|---|---|---|
| Intervalos de gravedad de la deficiencia | Intervalo 0 | Intervalo 1 | Intervalo 2 | Intervalo 3 |
|
Graduación de la gravedad DTP (%) |
0 |
1%-9% 1 3 5 7 9 |
11%-19% 11 13 15 17 19 |
21%-29% 21 23 25 27 29 |
| Anamnesis (CP). | Antecedentes de enfermedad del tracto biliar. | Deficiencia ocasional del tracto biliar o antecedentes de colecistectomía. | Deficiencia recurrente del tracto biliar con enfermedad reparable entre episodios. |
Deficiencia irreparable del tracto biliar con colangitis recurrente y/o Necesidad de endoprotesis biliar permanente. |
| Exploración físicab. | Ausencia de signos de enfermedad del tracto biliar. | Signos intermitentes de enfermedad del tracto biliar - ausencia de ictericia. | Signos recurrentes de enfermedad del tracto biliar - episodios intermitentes de ictericia. | Episodios recurrentes de dolor en cuadrante abdominal superior derecho e ictericia permanente. |
| Resultados de las pruebas objetivas. | Pruebas normales. | Las pruebas de laboratorio y los estudios de imagen muestran enfermedad leve del tracto biliar. | Las pruebas de laboratorio y los estudios de imagen indican enfermedad moderada del tracto biliar. | Las pruebas de laboratorio y los estudios de imagen muestran enfermedad crónica grave del tracto biliar. |
Tabla 11.10 Criterios para la puntuación de la deficiencia por hernias de la pared abdominal
| Hernia | |||||
|---|---|---|---|---|---|
| Intervalos de gravedad de la deficiencia | Intervalo 0 | Intervalo 1 | Intervalo 2 | Intervalo 3 | Intervalo 4 |
|
Graduación de la gravedad DTP (%) |
0 |
1%-5% 1 3 4 |
5% 13% 5 9 13 |
16%-22% 16 19 22 |
25%-30% 25 27 30 |
| Anamnesis. | Antecedentes de hernia intervenida en la actualidad sin síntomas. |
Antecedentes de hernia intervenida con molestia ocasional leve en la localización del defecto que no afecta a la mayoría de las actividades diarias. |
Antecedentes de hernia intervenida con molestia frecuente en la localización del defecto que limita el coger peso (mayor de 23 Kg, en el caso de los hombres; 16 Kg, en el caso de las mujeres.) Con limitación leve en las AVD. |
Antecedentes de hernia intervenida o irreparable molestia frecuente en la localización del defecto que limita de forma leve a moderada las actividades diarias. |
Antecedentes de hernia intervenida o irreparable que presenta limitación de moderada a grave en la mayoría de las actividades diarias por molestia o factores anatómicos. |
| Exploración física (CP). | Ausencia de signos físicos. |
Defecto palpable en las estructuras de soporte de la pared abdominal y Protusión leve en la localización del defecto con aumento de la presión abdominal - fácilmente reducible. |
Defecto palpable en las estructuras de soporte de la pared abdominal y Protusión moderada en la localización del defecto con aumento de la presión abdominal - fácilmente reducible. |
Defecto palpable en las estructuras de soporte de la pared abdominal y Protusión grave en la localización del defecto persistente e irreducible. |
Defecto palpable en las estructuras de soporte de la pared abdominal y Protusión completa e irreductible de la pared abdominal. |
| Si un individuo se clasifica en la clase 4, tanto por la anamnesis como por la exploración física, se puntúa con un 30%. Si no, se escoge el grado inferior. | |||||
Capítulo 12
Sistema endocrinometabólico
En este capítulo se evalúan únicamente los hallazgos clínicos no atribuibles a la alteración de otros órganos y sistemas, como serían la fatiga, astenia, debilidad y pérdida de peso etc. Aquellos otros hallazgos debidos a trastornos locales o a distancia se evaluarán siguiendo los criterios del capítulo correspondiente al órgano, sistema o función alterada, debiéndose combinar posteriormente ambos porcentajes.
Evaluación de la obesidad: La obesidad es un trastorno metabólico muy frecuente en cuyo origen nos encontramos múltiples factores: metabólicos, genéticos, culturales, conductuales etc. En general no será considerada como una deficiencia permanente y se evaluara en todo caso la comorbilidad asociada a ella una vez alcanzada la Máxima Mejoría Clínica (MMC), no la obesidad en sí misma. Excepcionalmente, en casos en los que la evaluación no quede lo suficientemente reflejada en otros apartados y cumpliendo criterios: 1°. De obesidad mórbida con IMC > 40; 2°. Después de haber fracasado y agotado todos los intentos terapéuticos médicos y quirúrgicos, y estar estos documentados, podrá evaluarse como deficiencia permanente, tomando como criterio principal para la graduación de la misma, la repercusión de esta sobre las actividades diarias, según la puntuación obtenida en el Baremo de Limitación en la Actividad (BLA).
12.1.a Deficiencias basadas en la carga de cumplimiento del tratamiento. Tablas y Reglas para determinar el total de puntos de la CCT.
1. Tratamiento farmacológico: Los puntos en concepto de CCT se asignan en función de la frecuencia de uso y la vía de administración.
Tabla 12.1 Tratamientos farmacológicos enterales, nasales y tópicos
| Frecuencia de dosificación | Puntos |
|---|---|
| Sin pauta (a demanda). | 1 |
| 1-2 veces por día. | 2 |
| > 2 veces al día. | 2 |
Tabla 12.2 Tratamientos farmacológicos parenterales
| Frecuencia de dosificación | Puntos |
|---|---|
| Parenteral, una o menos veces a la semana. | 2 |
| > de una vez a la semana pero < una vez al día. | 3 |
| 1-2 veces por día. | 4 |
| > 2 veces por día. | 5 |
2. Modificaciones dietéticas: Los puntos en concepto de CCT se asignan cuando se necesita tratamiento dietético para controlar o modificar el trastorno endocrinológico.
Tabla 12.3 Puntuaciones asignadas para las modificaciones dietéticas
| Modificación | Puntos |
|---|---|
| Modificaciones dietéticas - mínimas. | 2 |
| Modificaciones dietéticas - moderadas. | 5 |
| Modificaciones dietéticas - rigurosas. | 10 |
3. Deficiencia secundaria a procedimientos invasivos (DPI): Actualmente, este método de puntuación de la deficiencia se realiza sólo para el control de la glucosa sanguínea de las personas diabéticas, pero puede utilizarse como modelo si se necesitan otros tipos de controles para supervisar enfermedades endocrinológicas diferentes.
Tabla 12.4 Puntuaciones asignadas a la deficiencia secundaria a procedimientos invasivos
| Procedimiento | Puntos |
|---|---|
| Control de glucemia - 1 vez al día. | 1 |
| Control de glucemia - 2 veces al día. | 2 |
| Control de glucemia - 3 veces al día. | 3 |
| Control de glucemia - ≥ 4 veces al día. | 4 |
Cómputo total de la Carga del Tratamiento:
Puntos por tratamiento farmacológico + puntos por modificaciones dietéticas + puntos por DPI = CCT total:
La deficiencia endocrina se reflejará fundamentalmente en su CCT, por tanto y a diferencia de otros capítulos, para la determinación de la deficiencia endocrinológica total de la persona, la puntuación resultante una vez obtenido el CCT, no se sumará al final de dicho capítulo, sino que se utilizará desde un principio para asignar un intervalo concreto de gravedad y como criterio secundario de modificador de grado. En todo caso el porcentaje final asignado tendrá que ser igual o superior a la puntuación CCT.
Deficiencias debidas a enfermedades del sistema endrocrinometabólico:
Tabla 12.5 Criterios para la puntuación de la deficiencia secundaria a trastornos del eje hipotálamo-hipofisario
| Eje hipotálamo-hipofisario | |||||
|---|---|---|---|---|---|
| Intervalos de gravedad de la deficiencia | Intervalo 0 | Intervalo 1 | Intervalo 2 | Intervalo 3 | Intervalo 4 |
|
Graduación de la gravedad DTP (%) |
0 |
1%-3% 1 2 3 |
4%-6% 4 5 6 |
7%10% 7 8 9 10 |
11%14% 11 12 14 |
| Anamnesis (CP). |
Presencia de trastorno hipotálamohipofisario. No precisa tratamiento. |
Presencia de trastorno hipotálamohipofisario. Precisa tratamiento intermitente. Ausencia de síntomas residuales. |
Presencia de trastorno hipotálamohipofisario. Precisa tratamiento diario. Ausencia de síntomas residuales. |
Presencia de trastorno hipotálamohipofisario. Precisa tratamiento diario. Síntomas residuales leves. |
Presencia de trastorno hipotálamohipofisario. Precisa tratamiento diario. Síntomas residuales moderados a graves. |
| CCT. | 0 puntos. | 1-2 puntos. | 3-6 puntos. | 7-10 puntos. | > 11 puntos. |
Tabla 12.6 Criterios para la puntuación de la deficiencia secundaria a trastornos del tiroides
| Trastornos del tiroides | |||
|---|---|---|---|
| Intervalos de gravedad de la deficiencia | Intervalo 0 | Intervalo 1 | Intervalo 2 |
|
Graduación de la gravedad DTP (%) |
0 |
1 %-5% 1 2 3 4 5 |
6%-10% 6 7 8 9 10 |
| Anamnesis (CP). |
Presencia de trastorno tiroideo. No requiere tratamiento. Ausencia de síntomas residuales. |
Presencia de trastorno tiroideo. Requiere tratamiento. Ausencia de síntomas residuales. |
Presencia de trastorno tiroideo. Requiere tratamiento. Se demuestra alteración hormonal a pesar del tratamiento y síntomas residuales. |
| Exploración física. | Exploración del tiroides normal. | Bocio residual o nódulo destacable estéticamente ≤ 1,5 cm. | Bocio residual o nódulo destacable estéticamente > 1,5 cm. |
| CCT. | 0 puntos. | 1-3 puntos. | ≥ 4 puntos. |
Tabla 12.7 Criterios para la puntuación de la deficiencia secundaria a trastornos de las paratiroides
| Trastornos de las paratiroides | |||
|---|---|---|---|
| Intervalos de gravedad de la deficiencia | Intervalo 0 | Intervalo 1 | Intervalo 2 |
|
Graduación de la gravedad DTP (%) |
0 |
1 %-3% 1 2 3 |
4%-8% 4 5 6 7 8 |
| Anamnesis (CP). |
Presencia de trastorno paratiroideo. No requiere tratamiento. Ausencia de síntomas residuales. |
Presencia de trastorno paratiroideo. Requiere tratamiento. Ausencia de síntomas residuales. |
Presencia de trastorno paratiroideo. Requiere tratamiento. Presencia de signos residuales. |
| Exploración física. | Exploración física y calcemia normales. | Exploración física y calcemia normales. | Presencia de signos residuales y/o calcemia anómala. |
| CCT. | 0 puntos. | 1-2 puntos. | ≥ 3 puntos. |
Tabla 12.8 Criterios para la puntuación de la deficiencia secundaria a trastornos de la corteza adrenal
| Trastornos de la corteza adrenal | ||||
|---|---|---|---|---|
| Intervalos de gravedad de la deficiencia | Intervalo 0 | Intervalo 1 | Intervalo 2 | Intervalo 3 |
|
Graduación de la gravedad DTP (%) |
0 |
1%-4% 1 2 3 4 |
5%-9% 5 7 9 |
10%-20% 10 15 20 |
| Anamnesis (CP). |
Presencia de trastorno adrenal. No requiere tratamiento. Asintomático. |
Presencia de trastorno adrenal. Requiere tratamiento. Ausencia de signos y/o síntomas residuales. Ausencia de anomalías bioquímicas. |
Presencia de trastorno adrenal. Requiere tratamiento. Presenta síntomas residuales de la enfermedad activa. Ausencia de anomalías bioquímicas. |
Presencia de trastorno adrenal. Requiere tratamiento. Presenta síntomas residuales de enfermedad activa. Anomalías bioquímicas. |
| CCT. | 0 puntos. | 1-4 puntos. | 5-7 puntos. | ≥ 8 puntos. |
Tabla 12.9 Criterios para la puntuación de la deficiencia secundaria a alteraciones de la médula suprarrenal
| Trastornos de la médula adrenal | |||||
|---|---|---|---|---|---|
| Intervalos de gravedad de la deficiencia | Intervalo 0 | Intervalo 1 | Intervalo 2 | Intervalo 3 | Intervalo 4 |
|
Graduación de la gravedad DTP (%) |
0 |
1%-5% 1 3 5 |
6%-15% 610 15 |
20%-30% 20 25 30 |
40%-60% 40 50 60 |
| Anamnesis. |
Presencia de trastorno de médula adrenal. No requiere tratamiento. Asintomático. |
Presencia de trastorno de médula adrenal. Requiere tratamiento. No síntomas residuales. |
Presencia de trastorno de médula adrenal. Presenta signos y síntomas de exceso de catecolaminas que pueden ser controlados con agentes bloqueantes la mayor parte del tiempo (>50%). |
Presencia de trastorno de médula adrenal. Presenta signos y síntomas de exceso de catecolaminas que pueden ser controlados con agentes bloqueantes algunas veces (> 24% y 50%) del tiempo. |
Presencia de trastorno de médula adrenal. Presenta signos y síntomas de exceso de catecolaminas que pueden ser controlados con agentes bloqueantes en contadas ocasiones (< 25% del tiempo). |
| CCT. | 0 puntos. | 1-3 puntos. | 4-6 puntos. | 7-10 puntos. | > 11 puntos. |
12.7 a criterios para la evaluación de la deficiencia secundaria a diabetes mellitus.
Criterio de situación especial de frecuencia de descompensaciones: En aquellos pacientes que por causa diferente al mal seguimiento del tratamiento y normas higiénicodietéticas, requiera de hospitalizaciones periódicas por descompensaciones agudas de su Diabetes, con una periodicidad de dos o más por año y con una duración de más de 48 horas cada una, se le atribuirá un porcentaje mínimo de deficiencia del 33%. En todo caso la evaluación será provisional y revisable cada dos años.
Consideraciones especiales de evaluación de la diabetes en la infancia y la adolescencia: Los menores que requieran obligatoriamente la ayuda de un adulto más de 3 o cuatro veces por día para la administración de la insulina y control de las glucemias, se clasificaran como criterio principal en el intervalo 4 provisionalmente, hasta adquirir una independencia en su tratamiento.
Tabla 12.10 Criterios para la puntuación de la deficiencia permanente secundaria a diabetes mellitus y síndrome metabólico
| Diabetes mellitus | |||||
|---|---|---|---|---|---|
| Intervalos de gravedad de la deficiencia | Intervalo 0 | Intervalo 1 | Intervalo 2 | Intervalo 3 | Intervalo 4 |
|
Graduación de la gravedad DTP (%) |
0 |
1%-5% 1 2 3 4 5 |
6%-10% 6 7 8 9 10 |
11%-15% 11 12 13 14 15 |
16%-28% 16 19 22 25 28 |
| Anamnesis (CP). | Antecedentes de intolerancia a la glucosa, diagnosticada a nivel bioquímico, que no requiere tratamiento o modificación dietética. | Diabetes y/o Síndrome metabólico, diagnosticada a nivel bioquímico, con tratamiento único oral relativamente sencillo y régimen dietético; no se utiliza insulina. | Diabetes y/o Síndrome metabólico, diagnosticada generalmente bien controlada a nivel bioquímico, con tratamiento a base de 2-3 fármacos orales o insulina y modificaciones dietéticas. | Diabetes diagnosticada a nivel bioquímico, generalmente no bien controlada con ≥ 4 fármacos orales o insulina y modificaciones dietéticas importantes. Puede haber signos de vasculopatía o polineuropatía diabética como retinopatía o micro albuminuria. |
Diabetes diagnosticada a nivel bioquímico, que no se controla de manera adecuada con ningún régimen terapéutico y cumplimiento del mismo y de modificaciones dietéticas intensas. Se objetiva por determinaciones repetidamente anómalas de glucose. Evidencia de vasculopatía o polineuropatía diabética. |
| Resultados de las pruebas objetivas. | HbA1c normal < 0,06 (< 6%). | HbA1c normal, 0,06-0,065 (6%-6,5%). | HbA1c normal- elevada, 0,06- 0,08 (6,6%-8%). | HbA1c elevada, 0,081-0,10 (8,1%-10%). | HbA1c elevada, > 0,10 (> 10%). |
| CCT. | 0 puntos. | 1-5 puntos. | 6-10 puntos. | 11-15 puntos. | ≥ 16 puntos. |
|
HbA1c (Hemoglobina glucosilada): Muestra la cantidad promedio de azúcar en su sangre durante tres meses. Los menores que requieran obligatoriamente la ayuda de un adulto más de 3 o cuatro veces por día para la administración de la insulina y control de las glucemias, se clasificaran como criterio principal en el intervalo 4 provisionalmente, hasta adquirir una independencia en su tratamiento. |
|||||
Tabla 12.11 Criterios para la puntuación de la deficiencia secundaria a hipoglucemia
| Hipoglucemia | |||
|---|---|---|---|
| Intervalos de gravedad de la deficiencia | Intervalo 0 | Intervalo 1 | Intervalo 2 |
| Graduación de la gravedad DTP (%) | 0 | 1 2 3 4 5 | 6 7 8 9 10 |
| Anamnesis (CP). | Antecedentes de hipoglucemia, demostrada bioquímicamente, que no requiere ningún tratamiento. | Antecedentes de hipoglucemia, demostrada bioquímicamente, controlada con tratamiento. | Antecedentes de hipoglucemia, demostrada bioquímicamente, no controlada con el tratamiento. |
| Resultado de las pruebas objetivas. | HbA1c normal < 0,06 (< 6%). | HbA1c normal, 0,06-0,065 (6%-6,5%). | HbA1c normal-elevada, 0,06-0,08 (6,6%-8%). |
| CCT. | 0 puntos. | 1-5 puntos. | ≥ 6 puntos. |
Tabla 12.12 Criterios para la puntuación de la deficiencia secundaria a trastornos onadales
| Trastornos gonadales | ||||
|---|---|---|---|---|
| Intervalos de gravedad de la deficiencia | Intervalo 0 | Intervalo 1 | Intervalo 2 | Intervalo 3 |
|
Graduación de la gravedad DTP (%) |
0 |
1%-5% 1 2 3 4 5 |
6%-10% 6 7 8 9 10 |
11%-15% 11 12 13 14 15 |
| Anamnesis (CP). |
Trastorno gonadal establecido bioquímicamente. Asintomático. |
Trastorno gonadal establecido bioquímicamente. Síntomas leves. Tratamiento recomendado pero dependiente de los síntomas. |
Trastorno gonadal establecido bioquímicamente. Síntomas moderados o secuelas físicas. Tratamiento muy recomendado. | Trastorno gonadal establecido bioquímicamente. Esterilidad demostrada por la alteración de la función hormonal. |
| Exploración física. | Ausencia de anomalías secundarias al trastorno gonadal. | Ausencia de anomalías. | Ligera alteración del fenotipo corporal. | Alteración del peso corporal o de la talla secundaria a la anomalía hormonal. |
| CCT. | 0 puntos. | 1-2 puntos. | 3-4 puntos. | ≥ 5 puntosc. |
Tabla 12.13 Criterios para la puntuación de la deficiencia secundaria a trastornos mamarios
| Trastornos mamarios | |||
|---|---|---|---|
| Intervalos de gravedad de la deficiencia | Intervalo 0 | Intervalo 1 | Intervalo 2 |
|
Graduación de la gravedad DTP (%) |
0 |
1%-9% 1 5 9 |
1 0%-1 5% 10 12 15 |
| Anamnesis (CP). |
Asintomático. Mama restaurada estéticamente. |
Antecedentes de problemas con la lactancia, galactorrea o desfiguración de la mama; puede requerir tratamiento o no. La deficiencia secundaria a la desfiguración se aplica a cada mama de manera independiente; los resultados se combinan. |
Antecedente de mastectomía no tributaria de cirugía estética y/o reparadora. |
| Signos físicos. | Ninguno. | La capacidad para la lactancia puede estar presente o no. Desfiguración leve a moderada de una o ambas mamas. |
Ambas mamas extirpadas quirúrgicamente o Deformidad estética grave en ambas mamas sin capacidad para la lactancia. |
Las anomalías estéticas leves a moderadas se puntúan del 1% al 9% de deficiencia total de la persona y pueden establecerse en ambos sexos. Cada mama se puntúa de manera independiente y la deficiencia para cada mama se combina antes de establecer la deficiencia final mamaria. Se establece un máximo del 9% de deficiencia total de la persona, cuando la desfiguración afecta a ambas mamas.
La incapacidad para la lactancia y los problemas asociados con la galactorrea se aplican a ambas mamas simultáneamente. En contraposición a los aspectos estéticos, cada mama no se puntúa de manera independiente de la otra. Por lo tanto, se establece una puntuación máxima del 5% de deficiencia total de la persona para la persona que presente estos problemas.
La incapacidad para la lactancia condiciona una situación de deficiencia sólo para mujeres en edad reproductiva, con capacidad para quedarse embarazadas. La galactorrea se valora en ambos sexos.
Tabla 12.14 Criterios para la puntuación de la deficiencia secundaria a enfermedad metabólica ósea
| Enfermedad metabólica ósea | |||
|---|---|---|---|
| Intervalos de gravedad de la deficiencia | Intervalo 0 | Intervalo 1 | Intervalo 2 |
|
Graduación de la gravedad DTP (%) |
0 |
1%-3% 1 2 3 |
4%-6% 4 5 6 |
| Anamnesis (CP). | Antecedentes de osteoporosis; no requiere tratamiento. | Antecedentes de osteoporosis; requiere tratamiento. | Antecedentes de osteoporosis grave o refractaria al tratamiento continuado. |
| Resultados de las pruebas objetivas. | Densitometría anómala en el pasado, actual normal. Puntuación T-score actual ≥ -1. | Densitometría anómala con osteopenia Puntuación T-score actual ≤ 1 pero > -2,5. | Densitometría anómala con osteoporosis. Puntuación T-score actual ≤ –2,5. |
Tabla 12.15 Criterios para la puntuación de la deficiencia secundaria a hipocrecimiento
| Intervalos de gravedad de la deficiencia | Intervalo 0 | Intervalo 1 | Intervalo 2 |
|---|---|---|---|
|
Graduación de la gravedad DTP (%) |
0 |
1%-24% 1 12 24 |
25%-49% 25 34 49 |
|
Talla > de 145 cm en adultos o superior a menos 5 desviaciones estándar durante el periodo de crecimiento, y No hay limitación de las actividades relacionadas con la locomoción, disposición del cuerpo y destreza. |
Talla entre 135 y 145 cm en adultos o entre menos 5 y menos 7 desviaciones estándar durante el periodo de crecimiento, y Existe limitación leve de las actividades relacionadas con la locomoción, disposición del cuerpo y destreza derivada de su talla. |
Talla menor de 134 cm en adultos o de menos 8 desviaciones estándar durante el periodo de crecimiento, y Existe limitación moderada de las actividades relacionadas con la locomoción, disposición del cuerpo y destreza derivada de su talla. |
Se incluye la desviación típica o desviación estándar, que es imprescindible para evaluar a los menores que se encuentran fuera de los percentiles 3 y 97 y comparar entre sí sujetos de distintas edades
Capítulo 13
Neoplasias
Principios de evaluación:
1. Criterios generales: El grado de deficiencia a que se hace referencia en los criterios para la asignación del intervalo de grado en la enfermedad tumoral está basado en el diagnóstico de extensión tumoral y pronóstico del mismo).
Las pruebas objetivas (clasificación del estadio tumoral) se considerarán como criterio principal que asignará el grado central del intervalo, utilizando la anamnesis y la repercusión de la enfermedad tumoral sobre las AVD (Se tendrá como referente la puntuación obtenida en el «Baremo de Limitaciones en la Actividad» BLA) como factores modificador de grado, dentro del intervalo asignado.
2. Consideraciones especiales de la metodología de evaluación: La evaluación de la deficiencia causada por neoplasias por este capítulo está más indicada para evaluar la repercusión de las mismas cuando constituyen una deficiencia única o contemplando el diagnóstico como principal o para evaluar globalmente a la persona en los casos más graves, En todo caso, para evitar duplicidad en la evaluación, será «alternativa» a la evaluación de dicha patología tumoral en su capítulo correspondiente...
3. Evaluación y tratamiento: En el caso de las personas con procesos neoplásicos sometidas a tratamientos potencialmente curativos se deberá evaluar cuando se haya alcanzado la máxima mejoría clínica (MMC). En los casos de tratamiento quirúrgico aislado, la evaluación se hará a los seis meses después de la intervención.
4. Secuelas de tratamiento y propias de la neoplasia: El porcentaje de deficiencia debido a hallazgos producidos por secuelas del tratamiento recibido, si las hubiere, generadas por cirugías preventivas, curativas o paliativas, radioterapia, quimioterapia, hormonoterapia u otras, y las directamente causadas por la neoplasia, se utilizarán normalmente como modificadores de grado dentro del intervalo de gravedad asignado a la neoplasia, caso de evaluarse por este capítulo.
5. Consideraciones especiales para la evaluación de procesos neoplásicos en la infancia y la adolescencia. La evaluación de las neoplasias en la infancia y adolescencia seguirá unas pautas especiales, teniendo en cuenta que estos tumores no siguen de forma general el estadiaje normalizado de las neoplasias en adultos y a que de forma habitual el diagnóstico de cáncer o algunas neoplasias benignas precisan de unos tratamientos especiales y agresivos que repercuten en el funcionamiento diario y la situación emocional tanto sobre el menor como sobre su familia a cargo.
Por todo ello y en los casos en los que se presente un informe del médico oncólogo tratante, en el que conste que precisen de tratamientos de alta intensidad con riesgo grave de infección y/o toxicidad, o ingresos frecuentes, se podrá asignar un intervalo de grado 3.
Esta evaluación tendrá siempre un carácter temporal y se hará una revisión entre 1 y 2 años, y con posterioridad, en función de la edad, de los procesos terapéuticos que precisen y de las posibilidades evolutivas y rehabilitadoras, se realizarán nuevas revisiones hasta que pueda concretarse curación o remisión completa del proceso neoplásico o bien la situación de deficiencia pueda considerarse como permanente.
6. Periodicidad de la revisión de casos: El tiempo mínimo requerido para evaluar a una persona después de realizados los tratamientos será de seis meses, ahora bien en personas en situación terminal o con secuelas graves, la periodicidad de evaluación la determina el especialista oncólogo de acuerdo al pronóstico de la patología.
Tabla 13.1 Clasificación por extensión (TNM)
| T: Tumor primario (profundidad de la invasión del cáncer). | ||||
| Tx | T0 | Tis | T1, T2, T3, T4, | |
| No evaluable. | Sin evidencia clínica de tumor primario. | Invasión in situ. | De acuerdo con el tamaño o extensión local del tumor primario. | |
| N: Ausencia o Presencia de Compromiso de Ganglios Linfáticos Regionales. | ||||
| Nx | N0 | N1, N2, N3 | ||
| No evaluable. | Sin metástasis en ganglios linfáticos. | Según el compromiso regional de los nódulos linfáticos. | ||
| M: Ausencia o Presencia de Metástasis a distancia (enfermedad metastásica). | ||||
| Mx | M0 | M1 | ||
| No evaluable. | Sin evidencia de metástasis a distancia. | Con existencia demostrada de metástasis. | ||
Tabla 13.2 Clasificación por estadios
| Estadio | Carcinoma oculto | I | II | III | IV | |||
|---|---|---|---|---|---|---|---|---|
| Tumor primitivo. | Tx | T1 | T1 | T2 | T2 | T3 | T4 | Cualquier T |
| Metástasis en ganglios linfáticos. | N0 | N0 | N1 | NO | N2 | N2 N3 | Cualquier N | |
| Metástasis a distancia (enfermedad metastásica). | M0 | M0 | M0 | M0 | M0 | M0 | M1 | |
Criterios para la asignación del porcentaje de deficiencia atribuíble a neoplasias:
Tabla 13.3 Evaluación de la deficiencia concerniente a las enfermedades neoplásicas
| Intervalos de gravedad de la deficiencia | Intervalo 0 | Intervalo 1 | Intervalo 2 | Intervalo 3 | Intervalo 4 |
|---|---|---|---|---|---|
|
Graduación de la gravedad DTP (%) |
0 |
1% al 9% 1 3 5 7 9 |
10% al 24% 10 12 15 17 24 |
25% al 49% 25 35 40 45 49 |
50% al 75% 50 55 60 65 75 |
| Anamnesis (síntomas y tratamiento). | Sin síntomas en la actualidad. |
Después del tratamiento o la remisión espontánea presenta un periodo libre de enfermedad superior a dos años y/o Secuelas residuales leves. |
Después del tratamiento o la remisión espontánea presenta un periodo libre de enfermedad inferior a dos años y/o Secuelas residuales leves. |
Remisión clínica luego de recaída local o a distancia (dos años) y/o Secuelas residuales moderadas. |
Sin respuesta a los tratamientos instituidos o sin posibilidad médica de tratamiento o recidiva posterior a cirugía radical. El tto. es solo sintomático, paliativo o ambos y/o. Secuelas residuales graves. |
| Repercusión sobre AVD (Baremo BLA). | Insignificante. | Leve. | Leve. | Moderada. | Grave o total. |
| Estudios clínicos o resultados de pruebas objetivas (Clasificación TNM)* CP. | Normales en la actualidad. | Estadio I o Tis (carcinomas in situ). | Estadio II. | Estadio III. |
Estadio IV: Evidencia de metástasis a distancia. |
|
* Criterio principal. Estos estadios son definidos por el oncólogo con base en el TNM propio de cada neoplasia o para los casos en que el cáncer no tenga un sistema de calificación definido se tomara el que informe el médico oncólogo tratante... |
|||||
Capítulo 14
Sistema genitourinario
Principios de evaluación:
Es preciso tener en cuenta que la enfermedad renal no es estática, disponiéndose actualmente de métodos eficaces de tratamiento que han modificado el pronóstico vital de los enfermos renales. Esto hace necesaria su revisión periódica, teniendo presente la posibilidad de mejoría tras las intervenciones terapéuticas adecuadas (trasplante renal, cirugía de vías urinarias, etc.). Únicamente en el caso de que exista contraindicación explícita de tratamiento potencialmente curativo no será necesario proceder a una revisión; el resto de los casos serán revisables con periodicidad al menos bienal.
En personas sometidas a trasplante renal la evaluación se efectuará en la situación de Máxima Mejoría Clínica (MMC) de acuerdo con la función renal residual y en todo caso según la Tabla 14.2 en la clase 2 de gravedad. Se tendrá en cuenta dentro la puntuación asignada, la CCT del tratamiento inmunosupresor y las posibles complicaciones de la inmunosupresión. Si ha de evaluarse previo a alcanzar la MMC, durante ese periodo de tiempo se mantendrá el porcentaje de deficiencia si lo hubiere y se procederá a revisar de oficio cuando se alcance dicha MMC.
La CCT se ha incluido especialmente en los trastornos que precisan diálisis. Además, el uso de esteroides a dosis altas durante largos períodos de tiempo (más de dos años en régimen diario) se asocia con algunos efectos sistémicos; esta situación se presenta en algunas personas con insuficiencia renal.
En el supuesto de que existan deficiencias cuya sintomatología pueda ser atribuida a más de una de las regiones del sistema genitourinario (como en el caso de la incontinencia urinaria), dicha deficiencia se evaluará solo por la tabla correspondiente a la región que muestre afectación más significativa.
Tabla 14.1 Clasificación de la Enfermedad Renal Crónica según el FG
|
Estadio de la Enfermedad Renal Crónica (ERC) |
Filtrado Glomerular FG (ml / min / 1,73 m2) |
Graduación del problema |
|---|---|---|
| Estadio 1. | ≥ 90 | Lesión renal con FG normal. |
| Estadio 2. | 60-89 | Lesión renal y ligero descenso del FG. |
| Estadio 3a (IRC). | 45-59 | Descenso ligero - moderado del FG. |
| Estadio 3b (IRC). | 30-44 | Descenso moderado de FG. |
| Estadio 4 (IRC). | 15-29 | Descenso grave de FG. |
| Estadio 5 (IRC). | ≤ 15 | Prediálisis. |
| Estadio 5D (IRC). | Diálisis | Diálisis. |
|
* IRC (Insuficiencia Renal Crónica). |
||
Tabla 14.2 Criterios para la puntuación de la deficiencia permanente secundaria a enfermedad del tracto urinario superior
| Intervalos de gravedad de la deficiencia | Intervalo 0 | Intervalo 1 | Intervalo 2 | Intervalo 3 | Intervalo 4 |
|---|---|---|---|---|---|
|
Graduación de la gravedad DTP (%) |
0 |
1%-13% 1 4 7 10 13 |
16%-32% 16 20 24 28 32 |
36%-52% 36 40 44 48 52 |
55%-75% 55 60 65 70 75 |
| Anamnesis (CP). |
Antecedentes de enfermedad del tracto urinario; ausencia de síntomas actuales o síntomas leves ocasionales y No se espera recidiva de la enfermedad. |
Sólo existe un riñón funcionante (salvo casos de trasplante) o Síntomas leves frecuentes o Moderados ocasionales de enfermedad de tracto urinario superior a pesar del tratamiento o Precisa atención médica documentada menos de tres veces o durante menos de 30 días al año (ej.: litiasis renal). |
Trasplante renal exitoso* o Síntomas leves continuos o Moderados frecuentes y síntomas de enfermedad de tracto urinario superior o alteración que precisa vigilancia habitual y tratamiento frecuente o Precisa atención médica documentada tres o más veces o durante más de 30 días al año. (ej., pielonefritis crónica). |
Síntomas moderados continuos o graves ocasionales de enfermedad de tracto urinario superior que no puede controlarse a pesar del tratamiento médico continuado. (Ej.: insuficiencia renal en diálisis intermitente). |
Síntomas graves continuos, o bien extremos ocasionales de enfermedad de tracto urinario superior que no puede controlarse a pesar de tratamiento médico continuo o Deterioro de la función renal que precisa de diálisis peritoneal o Hemodiálisis *** durante largos períodos de tiempo. |
| Resultados de la exploración física y pruebas estáticas. | Ninguno. | Signos intermitentes de enfermedad del tracto urinario superior que no precisan tratamiento continuo o vigilancia. |
Signos físicos o pruebas consistentes con enfermedad del tracto urinario superior o Alteración con anomalías leves persistentes, o Bien anomalías moderadas de manera intermitente. |
Signos físicos o pruebas consistentes con enfermedad del tracto urinario superior o Alteración con anomalías moderadas persistentes, o Bien anomalías graves de manera intermitente o Signos de progresión de la ERC en el último año. |
Signos físicos o pruebas consistentes con enfermedad del tracto urinario superior o Alteración con anomalías graves persistentes, o Bien anomalías extremas de manera intermitente. |
| Pruebas objetivas de función renal. |
Pruebas normales. ERC 1 y 2 ** |
Disminución leve de la función del tracto superior: tal como demuestra el aclaramiento de creatinina entre 75-90 I/24h (52-62,5 ml/min). ERC 2 y 3a**. |
Disminución ligero-moderada de la función del tracto superior: tal como demuestra el aclaramiento de creatinina entre 60-74 I/24h (40-51 ml/min). ERC 3a y 3b**. |
Disminución moderada-grave de la función del tracto superior: tal como demuestra el aclaramiento de creatinina entre 40-50 I/24h (28-39 ml/min). ERC 3b y 4**. |
Disminución grave a total de la función del tracto superior: tal como demuestra el aclaramiento de creatinina inferior a 40 I/24h (inferior a 28 ml/min). ERC 5 y 5D**. |
|
* La puntuación de la deficiencia en las personas trasplantadas incluirá la CCT y las posibles complicaciones por la inmunosupresión. ** Según clasificación de ERC de tabla 14.1. *** Para el intervalo de gravedad 4, escoja el 55% si se realiza diálisis peritoneal, 65% si se trata mediante modiálisis. |
|||||
Ocasionalmente en algunos casos de insuficiencia renal crónica (IRC) grave o rápidamente progresiva, en los que a criterio del evaluador, la anamnesis no refleje suficientemente la gravedad de la deficiencia, podrá tomarse como criterio principal las pruebas objetivas de función renal.
Tabla 14.3 Criterios para la puntuación de la deficiencia permanente secundaria a trastornos de la derivación urinaria
| Tipo de derivación |
Porcentaje de deficiencia corporal total (%) |
|---|---|
| Ureterointestinal. | 20 |
| Ureterostomía cutánea. | 20 |
| Nefrostomía. | 20 |
Este porcentaje será combinado con el correspondiente a la enfermedad causal. En el supuesto de que fuese preciso posponer la cirugía se mantendrá la evaluación que existiera previamente, debiendo ser revisada a los seis meses del acto quirúrgico. Si el enfermo rechaza el tratamiento quirúrgico sin causa justificada, no será evaluado.
Criterios para la asignación del porcentaje de deficiencia atribuible a sondaje uretral permanente:
Los enfermos portadores de sondaje uretral permanente serán evaluados con un porcentaje de deficiencia de 20%, que se combinará con el correspondiente a la enfermedad por la que fue indicada la sonda uretral permanente, excepto en el caso de que se trate de una incontinencia urinaria.
Tabla 14.4 Criterios para la puntuación de la deficiencia permanente secundaria a enfermedad de la vejiga urinaria
| Intervalos de gravedad de la deficiencia | Intervalo 0 | Intervalo 1 | Intervalo 2 | Intervalo 3 |
|---|---|---|---|---|
|
Graduación de la gravedad DTP (%) |
0 |
1%-9% 1 3 5 7 9 |
10%-19% 10 13 15 17 20 |
21%-30% 21 23 25 27 30% |
| Anamnesis (CP). | Antecedentes de enfermedad de vejiga urinaria sin secuelas. | Síntomas de intensidad leve frecuente o moderada ocasional (polaquiuria, nicturia o goteo posmiccional), con conservación de la función entre episodios. |
Síntomas leves continuos o moderados frecuentes de dolor o de pérdida del control del esfínter urinario a pesar del tratamiento continuo. Incontinencia urinaria parcial por urgencia, esfuerzo o dolor que precisa uso de absorbentes de forma continuada o Síntomas que precisan un procedimiento de derivación urinaria. |
Control de esfínter urinario escaso o nulo con autonomía miccional < a 45 minutos o Síntomas moderados continuados o graves ocasionales de dolor u otros a pesar de tratamiento o Uso continuado de pañales. |
| Exploración física y pruebas de laboratorio. | Ausencia de signos de enfermedad vesical urinaria. |
Signos frecuentes de intensidad leve u ocasionales de intensidad moderada que responden al tratamiento, o Alteración anatómica leve. |
Signos leves continuos o moderados frecuentes a pesar de tratamiento o Alteración anatómica moderada. |
Signos de enfermedad vesical urinaria moderados continuados a pesar del tratamiento o graves ocasionales que responden sólo parcialmente al tratamiento o Alteración anatómica grave. |
| Resultados de las pruebas funcionales de la vejiga urinaria (EUD y CM3D *). | Pruebas normales. |
Las pruebas, en caso de que se realicen, presentan anomalías leves. Capacidad vesical (> 100 ml en CM3D o > 150 ml en EUD). Capacidad vesical bajo anestesia > 200 ml. |
Las pruebas, en caso de que se realicen, presentan anomalías moderadas. Capacidad vesical (75-100 ml en CM3D o > 100-150 ml en EUD) o Capacidad vesical bajo anestesia 100-200 ml. |
Las pruebas, en caso de que se realicen, presentan anomalías graves. Capacidad vesical disminuida (< 75 ml en CM3D o < 100 ml en EUD) o Capacidad vesical bajo anestesia < 100 ml. |
|
* EUD: Estudio urodinámico CM3D: diario miccional 3 días. Si la persona reúne todos los hallazgos definitorios de la clase de gravedad 3, desplace el grado de puntuación al máximo permitido en este intervalo. |
||||
En los casos de cistectomía con derivación urinaria se evaluará como mínimo en intervalo 2 con una puntuación de 17%, a lo que habrá que añadirse la puntuación según el tipo de derivación (Tabla 14.3).
Tabla 14.5 Criterios para la puntuación de la deficiencia permanente secundaria a deficiencia uretral
| Intervalos de gravedad de la deficiencia | Intervalo 0 | Intervalo 1 | Intervalo 2 | Intervalo 3 | Intervalo 4 |
|---|---|---|---|---|---|
|
Graduación de la gravedad DTP (%) |
0 |
1%-5% 1 3 5 |
6%-15% 6 10 15 |
16%-23% 16 19 23 |
24%-28% 24 26 28 |
| Anamnesis. | Antecedentes de enfermedad uretral sin secuelas. | Síntomas leves frecuentes de trastorno uretral que responden a tratamiento no invasivo o síntomas que se controlan con tratamiento continuo. |
Síntomas leves continuos a pesar del tratamiento continuo o Síntomas moderados frecuentes que responden a tratamiento (si precisa dilataciones, éstas se realizan con frecuencia inferior a una vez al mes). |
Síntomas moderados continuos a pesar de tratamiento continuo o Síntomas graves ocasionales que responden a tratamiento (si precisa dilataciones, éstas se realizan con frecuencia superior a una vez al mes), o Bien incontinencia urinaria de esfuerzo. |
Síntomas graves continuos a pesar de tratamiento continuo. |
|
Resultados objetivos. |
Ninguno o Ausencia de anomalías actuales. |
Anomalías físicas mínimas del área uretral o estenosis que mantiene un calibre amplio de la uretra (objetivado por cistoscopia o uretroscopia), o bien cistouretrografía de evacuación que muestra estenosis inferior al 25%. | Estenosis residual uretral del 25%-50% evidenciada por cistoscopia, uretroscopia o cistouretrografía de evacuación. |
Fístula en la exploración física o Incontinencia moderada o Estenosis residual uretral del 50-75% evidenciada por cistoscopia, uretroscopia o cistouretrografía de evacuación. |
Uretra con alteración física grave o Incontinencia grave o Estenosis residual uretral superior al 75% evidenciada por cistoscopia, uretroscopia ocistouretrografía de evacuación. |
|
Se asigna una puntuación superior si se presenta dos criterios de la clase de gravedad 4 o bien la uretra presenta una estenosis superior al 90%. |
|||||
Tabla 14.6 Criterios para la puntuación de la deficiencia permanente secundaria a alteración del pene
| Intervalos de gravedad de la deficiencia | Intervalo 0 | Intervalo 1 | Intervalo 2 | Intervalo 3 |
|---|---|---|---|---|
|
Graduación de la gravedad DTP (%) |
0 |
1%-5% 1 3 5 |
6%-10% 6 8 10 |
11%-15% 11 13 15 |
| Anamnesis (CP). | Antecedentes de enfermedad del pene sin secuelas. | Función sexual factible con grados variables de dificultad para la erección o con la sensibilidad que responden a tratamiento médico. | La función sexual podría ser factible pero con erección insuficiente a pesar del uso de tratamiento. Las personas con implantes peneanos pertenecen a esta categoría si el implante corrige su problema. | Imposibilidad de mantener la función sexual. |
| Exploración física o tumefacción nocturna del pene. | Pruebas normales. | La exploración física o las pruebas presentan anomalías leves. | La exploración física o las pruebas presentan anomalías moderadas. | La exploración física o las pruebas presentan anomalías graves. |
|
Si la persona reúne todos los hallazgos definitorios de la clase de gravedad 3, desplace el grado de puntuación al máximo permitido en este intervalo. |
||||
Tabla 14.7 Criterios para la puntuación de la deficiencia permanente secundaria a enfermedad del escroto
| Intervalos de gravedad de la deficiencia | Intervalo 0 | Intervalo 1 | Intervalo 2 | Intervalo 3 |
|---|---|---|---|---|
|
Graduación de la gravedad DTP (% ) |
0 |
1%-5% 1-3-5 |
6%-10% 6-8-10 |
11%-15% 11 13 15 |
| Anamnesis. | Antecedentes de enfermedad escrotal. | Dolor leve o molestias con la actividad, sin evidencia de función anómala del testículo. | Dolor moderado o molestias con la actividad ligera. | Síntomas persistentes de enfermedad escrotal que no se controlan por el tratamiento. |
| Exploración física (CP). | Ausencia de signos de enfermedad escrotal. | Posibilidad de posición anómala de los testículos. | Pérdida escrotal parcial con disminución de la movilidad testicular. |
Testículos implantados de manera ectópica para preservar la función testicular o Hallazgos asociados a las limitaciones de la movilidad testicular durante la exploración. |
|
Si la persona reúne los hallazgos físicos de la clase de gravedad 3 y tiene síntomas propios del intervalo de gravedad 3, debería puntuarse con la puntuación máxima de este intervalo. |
||||
Tabla 14.8 Criterios para la puntuación de la deficiencia permanente secundaria a enfermedad del testículo, epidídimo y conducto espermático
| Intervalos de gravedad de la deficiencia | Intervalo 0 | Intervalo 1 | Intervalo 2 | Intervalo 3 |
|---|---|---|---|---|
|
Graduación de la gravedad DTP (%) |
0 |
1%-5% 1- 3- 5 |
6%-10% 6-8-10 |
11%-15% 11-13 -15 |
| Anamnesis. | Ausencia de síntomas de enfermedad testicular, del epidídimo o del cordón espermático. | Síntomas ocasionales de enfermedad testicular, del epidídimo o del cordón espermático que responde a tratamiento, tal y como ocurre en la epididimitis o en la orquitis. | Síntomas frecuentes y controlados sólo mediante tratamiento continuado. | Síntomas o signos continuados a pesar de tratamiento continuado. |
| Resultados de la exploración física o de las pruebas (CP). | Ninguno. Ausencia de anomalías de la función seminal u hormonal. |
Signos ocasionales de enfermedad testicular o del epidídimo: dolor y vaso deferente palpable, así como también dolor y edema. La ecografía, en caso de que se realice, informa de edema del epidídimo o de los testículos. |
Alteración anatómica persistente o signos físicos en testículos, epidídimo o cordón espermático o Anomalías moderadas del semen o de las hormonas. |
Pérdida anatómica bilateral o de los órganos sexuales primarios o Ausencia de la función seminal u hormonal. |
|
El intervalo de gravedad 3 se reserva para aquellos que presenten pérdida anatómica completa de los órganos sexuales o función seminal u hormonal indetectable. |
||||
Tabla 14.9 Criterios para la puntuación de la deficiencia de la próstata
| Intervalos de gravedad de la deficiencia | Intervalo 0 | Intervalo 1 | Intervalo 2 | Intervalo 3 |
|---|---|---|---|---|
|
Graduación de la gravedad DTP (%) |
0 |
1%-5% 1 3 5 |
6%-10% 6-8-10 |
11%-15% 11-13-15% |
| Anamnesis. | Ausencia de síntomas de alteración de la función prostática y seminal y sin necesidad de tratamiento. |
Signos y síntomas entre leves y moderados de alteración de la función prostática que no precisan tratamiento continuo. IPSS 1-7*. |
Síntomas frecuentes y moderados de alteración de la función prostática, a pesar del tratamiento continuo. IPSS 8-19*. |
Síntomas frecuentes y graves de alteración de la función prostática que responden sólo parcialmente al tratamiento. IPSS 20-35*. |
| Anomalías físicas o de las pruebas (cistoscopia y/o TC) (CP). | Ausencia de alteración anatómica. | Anomalías leves frecuentes o moderadas ocasionales o bien alteración anatómica leve. | Anomalías leves continuas o moderadas frecuentes o bien alteración anatómica moderada. | Ablación de la próstata y de las vesículas seminales. |
|
* Valores orientativos según la Escala Internacional de Síntomas Prostáticos IPSS (Anexo 14.2). Si la persona reúne los hallazgos físicos de la clase de gravedad 3 y tiene síntomas propios del intervalo de gravedad 3, debería puntuarse con la puntuación máxima de este intervalo. |
||||
Tabla 14.10 Criterios para la puntuación de la deficiencia de vulva y vagina
| Intervalos de gravedad de la deficiencia | Intervalo 0 | Intervalo 1 | Intervalo 2 | Intervalo 3 |
|---|---|---|---|---|
|
Graduación de la gravedad DTP (%) |
0 |
1%-8% 1 4 8 |
9%-15% 9 12 15 |
16%-20% 16-18-20% |
| Anamnesis. | Ausencia de síntomas de enfermedad vulvar o vaginal ni interferencia para mantener relaciones sexuales. | Signos o síntomas de enfermedad vulvar o vaginal o deformidad que no requiere tratamiento continuo, con sólo interferencias mínimas para mantener relaciones sexuales. |
Signos o síntomas de enfermedad vulvar o vaginal a pesar de tratamiento continuo y Posibilidad de mantener relaciones sexuales con algún grado de dificultad. |
Signos o síntomas de enfermedad vulvar o vaginal o deformidad no controlada por el tratamiento e Imposibilidad de mantener relaciones sexuales. |
| Resultados de la exploración física (CP). | En caso de ser premenopáusica, vagina adecuada como canal del parto. | En caso de ser premenopáusica, alteración leve de la anatomía de la vagina o de la vulva con repercusión mínima sobre un posible parto vaginal. | En caso de ser premenopáusica, alteración moderada de la anatomía de la vagina o de la vulva con posible limitación para un parto vaginal. |
Alteración importante de la anatomía de la vagina o de la vulva y En caso de ser premenopáusica, imposibilidad de parto vaginal. |
|
Si la persona reúne los hallazgos físicos de la clase de gravedad 3 y tiene síntomas propios del intervalo de gravedad 3, debería puntuarse con la puntuación máxima de este intervalo. |
||||
Si la persona se encuentra posmenopáusica, todas las puntuaciones de deficiencia que se sitúen en los intervalos 2 y 3 se ajustan a la baja dos grados por las implicaciones de este hecho sobre la capacidad reproductiva.
Tabla 14.11 Criterios para la puntuación de la deficiencia del cuello uterino y del útero
| Intervalos de gravedad | Intervalo 0 | Intervalo 1 | Intervalo 2 | Intervalo 3 |
|---|---|---|---|---|
|
Graduación de la gravedad DTP (%) |
0 |
1%-8% 1 4 8 |
9%-15% 9 12 15 |
16%-20% 16-18-20% |
| Anamnesis. | Ausencia de signos o síntomas de enfermedad o deformidad del cuello uterino o del útero. |
Signos o síntomas de enfermedad o deformidad del cuello uterino o del útero que precisa de tratamiento intermitente o Estenosis cervical que, en caso de existir, no necesita tratamiento. |
Signos o síntomas de enfermedad o deformidad del cuello uterino o del útero que precisa tratamiento continuo o Estenosis cervical que en caso de existir, requiera tratamiento periódico. |
Signos o síntomas de enfermedad o deformidad del cuello uterino o del útero que no pueden controlarse con tratamiento. |
| Resultados de la exploración física (CP) * b. | Ausencia de alteraciones patológicas en la anatomía del cuello uterino o del útero. | Defecto anatómico o deformidad moderada del cuello uterino o pérdida anatómica total uterina en el período postmenopáusico. | Estenosis cervical o deformidad o pérdida anatómica grave del cuello uterino o del útero en el período premenopáusico. | Estenosis cervical completa o pérdida funcional o anatómica total del cuello uterino y del útero en el período premenopáusico. |
|
+ Criterio principal, ya que tanto la patología anatómica como el periodo reproductivo son los principales condicionantes de la deficiencia. Si una persona se sitúa en el intervalo 2 y presenta síntomas que no pueden controlarse, debería puntuarse con el 15%. Si la persona reúne los hallazgos físicos de la clase de gravedad 3 y tiene síntomas propios del intervalo de gravedad 3, debería puntuarse con la puntuación máxima de este intervalo. La puntuación máxima de una persona en la etapa postmenopáusica es un 8%. |
||||
Tabla 14.12 Criterios para la puntuación de la deficiencia de las trompas de Falopio y ovarios
| Intervalos de gravedad de la deficiencia | Intervalo 0 | Intervalo 1 | Intervalo 2 | Intervalo 3 |
|---|---|---|---|---|
|
Graduación de la gravedad DTP (%) |
0 |
1%-5% 1 3 5 |
6%-10% 6 8 10 |
11-13-15% |
| Anamnesis. | Ausencia de signos o síntomas de enfermedad de las trompas de Falopio o de los ovarios. | Signos o síntomas intermitentes de enfermedad de las trompas de Falopio o de los ovarios que no precisan tratamiento continuo. | Signos o síntomas de enfermedad o deformidad de las trompas de Falopio o de los ovarios que precisan tratamiento continuo. | Signos o síntomas de enfermedad o deformidad de las trompas de Falopio o de los ovarios que no responden al tratamiento. |
| Resultados de pruebas objetivas (CP). | Ausencia de alteraciones anatómicas o funcionales de las trompas de Falopio o de los ovarios. | Sólo una trompa de Falopio u ovario funciona con normalidad en el período premenopáusico. | Enfermedad importante de las trompas de Falopio o de los ovarios, pero la permeabilidad de la trompas aún persiste y es posible la ovulación en el período premenopáusico. | Pérdida bilateral de las trompas de Falopio o de los ovarios en el período premenopáusico. |
|
Si la persona reúne todos los hallazgos definitorios de la clase de gravedad 3, desplace el grado de puntuación al máximo permitido en este intervalo. |
||||
Ya que tanto la patología anatómica como el estado reproductivo son los principales condicionantes de la deficiencia, no se asigna puntuación de deficiencia si la pérdida se produce en el período posmenopáusico o cuando no se esperan futuros embarazos.
La evaluación en este apartado, con el objeto de no duplicar la evaluación será incompatible con la evaluación de deficiencia gonadal en el capítulo de trastornos endocrinos
Capítulo 15
Extremidades superiores
15.1 Principios de evaluación.
La evaluación de la deficiencia de la extremidad superior debe ser realizada dentro del contexto de las Normas Generales, y sólo cuando los trastornos o lesiones hayan alcanzado la máxima mejoría clínica (MMC), con informe de secuela establecida, por agotadas las medidas terapeúticas indicadas, debiendo transcurrir al menos 6 meses desde el diagnóstico y adecuado tratamiento.
La mayoría de las puntuaciones de deficiencia para la extremidad superior, son calculadas utilizando el método de Deficiencia Basada en el Diagnóstico (DBD).
El intervalo de grado de gravedad de la deficiencia se determina por el diagnóstico (DBD), utilizando la parrilla regional correspondiente. Constituyendo el criterio principal o Valor Inicial de Ajuste de la deficiencia (VIAD).
El grado de deficiencia final dentro del intervalo de gravedad se realizará según la metodología de ajuste neto de grado, mediante los Criterios Secundarios de Ajuste (CSA) que incluyen: la historia funcional (HF), el examen físico (EF) y las pruebas complementarias (PC). Obteniendo el grado de deficiencia de la extremidad superior (DES).
La deficiencia de extremidad superior (DES) se convertirá en deficiencia total de la persona (DTP)
En el caso de que ambas extremidades superiores estén afectadas, se debe convertir las deficiencias de cada extremidad superior (DES) a deficiencia total de la persona (DTP) y posteriormente combinarlas.
En el caso de que un diagnóstico especifico no aparezca enumerado en la parrilla de deficiencia basada en el diagnóstico (DBD), se deberá identificar un trastorno similar que sirva de guía para el cálculo de la deficiencia y describirse la base lógica de tal decisión.
También se proporcionan enfoques alternativos de evaluación al método basado en el diagnóstico (DBD), para algunas deficiencias: en evaluación nervios periféricos; en SDRC; en amputaciones; en evaluación por balance articular; y en evaluación por uso de EESS.
El balance articular (BA) es utilizado principalmente como factor de ajuste del examen físico,
Tabla 15.1 Graduación de los intervalos de grado de gravedad de la deficiencia de ES (DES)
| Intervalos de gravedad | Rango de gravedad de la deficiencia | ||
|---|---|---|---|
|
Intervalos de grado de gravedad |
Problema |
Deficiencia de extremidad superior (DES) |
Deficiencia Total de la Persona (DTP) |
| 0 | Sin hallazgos objetivos | 0 % | 0 % |
| 1 | Leve | 1 % - 13 % | 1 % - 8 % |
| 2 | Moderado | 14 % - 25% | 8 % - 15 % |
| 3 | Grave | 26 % - 49 % | 16 % - 29 % |
| 4 | Muy grave o total | 50 % - 100 % | 30 % - 60 % |
15.2 Evaluación de la deficiencia de EESS por el modelo de las Deficiencias Basadas en el Diagnóstico (DBD).
15.2.1 Metodología.
Se deben seguir los siguientes pasos:
1.º Deficiencia basada en el diagnóstico (DBD): Identificar el diagnóstico y, con base en él, determinar la tabla que se debe utilizar: Tabla 15.2 para dedos, Tabla 15.3 para muñeca, Tabla15.4 para codo, Tabla 15.5 para hombro; De estas tablas obtendremos, según los hallazgos clínicos específicos descritos para cada diagnóstico de la condición de salud evaluada, el Intervalo de grado de deficiencia (IGD) del Criterio Principal (CP) para el inicio del cálculo del grado de puntuación de la deficiencia o valor inicial de ajuste (VIAD).
2.º Valor inicial de ajuste del grado de puntuación de deficiencia (VIAD): En la tabla escogida en el punto 1° (Identificación con DBD), seleccione IGD apropiado para el diagnóstico con valores 01234. Este valor constituirá el Valor Inicial de Ajuste (VIAD).
A continuación sitúese en el valor central «C» (En la tabla siguiente, correspondiente al ejemplo 15.1 descrito a continuación, supongamos que el diagnóstico apropiado se sitúa en IGD 3, el VIAD será 3, al que por defecto se le asigna la puntuación de deficiencia central «C» del intervalo 3 que, en este ejemplo, es 21%. Este valor predeterminado por el CP podrá ser modificado según la metodología de ajuste neto de grado, explicado en el punto 4°.
|
Intervalo de gravedad deficiencia (Tabla DBD) |
0 | 1 | 2 | 3 | 4 |
|---|---|---|---|---|---|
| Grado de la deficiencia | 0 | 1% - 9% | 10% - 16% | 17% - 25% | 26% - 30% |
| Valores. | A B C D E | A B C D E | A B C D E | A B C D E | |
| Puntuación. | 3 4 5 7 9 | 10 11 12 14 16 | 17 19 21 23 25 | 26 27 28 29 30 |
Se deben seguir los siguientes pasos:
3.º Criterios Secundarios de Ajuste (CSA) modificadores de grado (HF; EF; PC): Mediante las «Tablas de ajuste» para: Historia Funcional (HF) (Tabla 15.6), Examen Físico (EF) (Tabla 15.7) y Pruebas Complementarias (PC) (Tabla 15.8), identifique el intervalo de modificador de grado apropiado (01234). Obtienen los denominados Valores de Intervalo de Grado para los factores secundarios: VIGHF; VIGEF y VIG PC.
4.º Formula de Ajuste neto de grado:
Ajuste neto = (VIGHF - VIAD) + (VIGEF - VIAD) + (VIGPC - VIAD)
Al aplicar la fórmula de ajuste neto, calcule el valor de ajuste neto restando el valor numérico (01234) del IGD designado por el CP (VIAD) del Valor numérico del IGD asignado por CSA: VIGHF, VIGEF y VIGPC y sume luego los valores obtenidos. Dicho valor de ajuste neto determinará cuántos lugares hacia derecha o izquierda del VIAD debe desplazar y, por ende el valor del grado de puntuación correspondiente para la deficiencia evaluada. El ajuste neto no permitirá en ningún caso cambiar el IGD.
5.º Metodología especial de ajuste neto en intervalo de grado de deficiencia 4: Si suponemos que el CP identificó el IGD 4, mientras los CSA, a su vez, también identificaron el IGD 4; las diferencias sumarían cero y la posición de una puntuación de deficiencia por encima del VIAD del IGD 4 no sería posible. Para corregir esta inconsistencia, si el criterio principal identifica el IGD 4, automáticamente agregue +1 al valor de cada CSA.
15.2.2 Deficiencias Basadas en el Diagnóstico (DBD).
15.2.2.a Criterio principal: Criterios basados en el diagnóstico (parrillas regionales).
Deficiencias pulgar / dedo / mano:
Tabla 15.2 Parrilla regional digital - Deficiencia de Dedo (DD)
| Intervalos de gravedad de la deficiencia | Intervalo 0 | Intervalo 1 | Intervalo 2 | Intervalo 3 | Intervalo 4 | |||||
|---|---|---|---|---|---|---|---|---|---|---|
|
Graduación de la gravedad DEDO (%) |
0 | 1 % -13 % DD | 14 % - 25 % DD | 26 % - 49 % DD | 50 % - 100 % DD | |||||
|
Tejido blando: |
||||||||||
| Lesión curada con poca afectación cutánea o de tejidos blandos*. Incluye dolor digital a pesar del movimiento completo, y sin pérdida de tejido. |
0 Curación sin síntomas residuales u otros hallazgos aparte de cicatrices en la piel. |
2 3 4 5 6 Síntomas residuales sin hallazgos objetivos consistentes en MMC (dolor articular postraumático, deformidad de la uña con < 50 % de la uña afectada, cicatriz blanda, cuerpo extraño < 3 mm, ganglión quístico o quiste mucoso)*. |
||||||||
| Lesión curada con mayor afectación cutánea o de tejidos blandos*, incluye anormalidades ungueales que afectan a > 50 % de la uña secundarias a trauma, pérdida residual de la pulpa distal en la falange, cuerpo extraño retenido ≥ 3 mm*. |
0 Curación sin síntomas residuales u otros hallazgos como cicatrices en piel. |
6 7 8 9 10 Pérdida de < 50 % del pulpejo, anormalidades ungueales que involucran > 50 % de la uña secundarias a trauma, cuerpo extraño retenido ≥ 3 mm*. |
16 18 20 22 24 Pérdida de > 50 % del pulpejo; complicaciones de osteomielitis. |
|||||||
|
Músculo / tendón: |
||||||||||
|
Dolor en dedo*. Dolor inespecífico en mano post lesión aguda o cirugía (no especificado en otra categoría). |
0 No hay resultados objetivos significativos consistentes en la MMC. |
0 0 1 1 1 Historia de lesión dolorosa, síntomas residuales sin hallazgos objetivos consistentes. |
||||||||
|
Esguince / torcedura*. Incluye diagnósticos iniciales de 1er, 2° y 3er grado, ahora en MMC*. |
0 Sin hallazgos residuales: sin dolor ni residuos. |
4 5 6 7 8 Dolor residual y deficiencia funcional con pérdida o no del balance articular. |
||||||||
| Tenosinovitis digital estenosante (dedo en gatillo)*. |
0 Sin hallazgos residuales: con o sin tratamiento quirúrgico. |
4 5 6 7 8 Dedo en gatillo sintomático tras cirugía o MMC. Engatillamiento persistente con deficiencia funcional con pérdida o no del balance articular. |
||||||||
| Ruptura / laceración de tendón extensor, (comúnmente descrita como dedo en martillo; extensor común de los dedos, o extensor del dedo índice). |
0 Sin hallazgos residuales con o sin tratamiento quirúrgico. |
4 5 6 7 8 Síntomas residuales tras cirugía o MMC con deficiencia funcional con pérdida o no del balance articular. |
||||||||
| Ruptura / laceración de tendón flexor*, (flexor profundo de los dedos, flexor corto del pulgar). |
0 Sin hallazgos residuales con o sin tratamiento quirúrgico. |
4 5 6 7 8 Síntomas residuales tras cirugía o MMC con deficiencia funcional con pérdida o no del balance articular. |
||||||||
|
Ligamento / hueso / articulación: |
||||||||||
|
Enfermedad articular degenerativa*. (Artrosis). |
0 Sin síntomas ni hallazgos residuales. |
4 5 6 7 8 Dolor residual, hallazgos objetivos consistentes y/o deficiencia funcional con pérdida o no del balance articular. |
||||||||
|
Luxación articular o esguince*: |
||||||||||
| Pulgar MCF*. |
0 Sin hallazgos residuales (esadiol). |
1 2 3 4 5 < 10° inestabilidad. 3 4 5 6 7 10° - 20 ° inestabilidad. 8 9 10 11 12 > 20° inestabilidad. |
||||||||
| Pulgar IF*. |
0 Sin hallazgos residuales. |
3 4 5 6 7 < 10° inestabilidad 8 9 10 11 12 10° - 20° inestabilidad. |
141415 1617 > 20° inestabilidad. |
|||||||
|
Pulgar CMC* (Rizartrosis). |
0 Sin hallazgos residuales. |
141415 16 17 < 10° inestabilidad subluxación < 1/3 disminución del espacio cartilaginoso (estadio 2) 21 23 25 25 25 10° - 20 ° inestabilidad subluxación de 1/3 disminución grave del espacio cartilaginoso (estadio 3). |
29 32 35 38 41 > 20 ° inestabilidad subluxación > 1/3 perdida completa del espacio y del contorno articular (estadio 4). |
|||||||
| Dedo IFD*. |
0 Sin hallazgos residuales. |
3 4 5 6 7 < 10° inestabilidad. 8 9 10 11 12 10° - 20° inestabilidad. |
14 14 15 16 17 > 20° inestabilidad. |
|||||||
| Dedo IFP* |
0 Sin hallazgos residuales. |
8 9 10 11 12 < 10° inestabilidad. |
14 14 15 16 17 10° - 20° inestabilidad. 21 23 25 25 25 > 20° inestabilidad. |
|||||||
| Dedo MCF*. |
0 Sin hallazgos residuales. |
14 14 15 16 17 < 10° inestabilidad. 16 18 20 22 24 10°-20° inestabilidad. 21 23 25 25 25 > 20° inestabilidad. |
||||||||
|
Fracturas: |
||||||||||
| Pulgar metacarpo, intraarticular*. |
0 Sin hallazgos residuales. |
8 9 10 11 12 Síntomas residuales, hallazgos objetivos consistentes y deficiencia funcional con pérdida o no del balance articular. |
||||||||
| Falange distal*. |
0 Sin hallazgos residuales. |
2 3 4 5 6 Síntomas residuales, hallazgos objetivos consistentes y deficiencia funcional con pérdida o no del balance articular. |
||||||||
| Falange proximal, falange media, metacarpo*. |
0 Sin hallazgos residuales. |
4 5 6 7 8 Síntomas residuales, hallazgos objetivos consistentes y/o deficiencia funcional con pérdida o no del balance articular. |
||||||||
| Cabeza del metacarpo*. |
0 Sin hallazgos residuales. |
6 7 8 9 10 Síntomas residuales, hallazgos objetivos consistentes y/o deficiencia funcional con pérdida o no del balance articular. |
||||||||
| Anquilosis / Artrodesis: Puntuación en la sección 15.7 de «Evaluación del Balance Articular (BA): | ||||||||||
|
Artroplastia: |
||||||||||
| Pulgar CMC*. |
8 9 10 11 12 Síntomas residuales, hallazgos objetivos consistentes y deficiencia funcional con pérdida o no del balance articular. |
|||||||||
| Dedo IFD*. |
3 4 5 6 7 Síntomas residuales, hallazgos objetivos consistentes y deficiencia funcional con pérdida o no del balance articular. |
|||||||||
| Dedo IFP*. |
8 9 10 11 12 Síntomas residuales, hallazgos objetivos consistentes y deficiencia funcional con pérdida o no del balance articular. |
|||||||||
| Dedo MCF*. |
16 18 20 22 24 Síntomas residuales, hallazgos objetivos consistentes y deficiencia funcional con pérdida o no del balance articular. |
|||||||||
|
Nota: MMC indica máxima mejoría clínica; IF, interfalángica; MCF, metacarpofalángica; CMC, carpometacarpiana; IFD, interfalángica distal; IFP, interfalángica proximal. La DD (Deficiencia de Dedo), debe ser convertida en DES (Deficiencia de Extremidad Superior) y a DTP (Deficiencia Total de la Persona) con la Tabla 15.9. * Si la pérdida de movimiento está presente, esta deficiencia puede ser evaluada de manera alternativa utilizando la sección de Deficiencia del balance articular (BA). Una deficiencia evaluada por el método del balance articular (BA) es un hallazgo aparte y no se combina con el diagnóstico de deficiencia. En todo caso de realizarse las dos evaluaciones deberá elegirse la de mayor puntuación. |
||||||||||
Deficiencias muñeca:
Tabla 15.3 Parrilla regional de la muñeca - Deficiencia de la Extremidad Superior (DES)*
| Intervalos de gravedad de la deficiencia | Intervalo 0 | Intervalo 1 | Intervalo 2 | Intervalo 3 | Intervalo 4 |
|---|---|---|---|---|---|
|
Graduación de la gravedad ES (%) |
0 | 1 % -13 % DES | 14 %-25% DES | 26 % - 49 % DES | 50 % -100 % DES |
| Tejido blando | |||||
| Masa en la muñeca o ganglión quístico*. |
1 2 2 2 3 Síntomas residuales y hallazgos objetivos consistentes en la MMC. |
||||
| Músculo / tendón: | |||||
| Laceración de la muñeca o ruptura de músculo / tendón*. |
0 Sin hallazgos Residuales con o sin tratamiento quirúrgico. |
3 4 5 6 7 Síntomas residuales, hallazgos objetivos consistentes y deficiencia funcional con pérdida o no del balance articular. |
|||
| Esguince / distensión de muñeca*. Incluye diagnósticos iniciales de 1er, 2° y 3er grado, sin inestabilidad residual o pérdida del movimiento, pero con dolor persistente en la MMC (p.ej., Enfermedad de D Quervain, síndrome de tendinitis inespecífico de intersección). |
0 Sin hallazgos objetivos anormales de lesión del músculo o tendón en la MMC. |
0 1 1 2 2 Historia de lesión dolorosa, síntomas residuales sin hallazgos objetivos consistentes. |
|||
| Ligamento / hueso / articulación: | |||||
| Esguince de muñeca y/o luxación*. Incluye inestabilidad del carpo. |
0 Sin hallazgos residuales: con o sin tratamiento quirúrgico. |
6 7 8 9 10 Inestabilidad leve (modificador de grado 1 para estudios radiográficos y criterios en la Tabla 15.9) (pruebas complementarias excluidas del proceso de ajuste). |
14 15 16 17 18 Inestabilidad moderada (modificador de grado 2 para estudios radiográficos y criterios en la Tabla 15.9). 20 22 24 25 25 Inestabilidad grave (modificador de grado 3 para estudios radiográficos y criterios en la Tabla 15.9 8 (pruebas complementarias excluidas del proceso de ajuste) |
||
| Desgarro del complejo del fibrocartílago triangular (DCFT). |
0 Sin hallazgos residuales con o sin tratamiento quirúrgico. |
6 7 8 9 10 Lesión documentada de DCFT tras cirugía o MMC con hallazgos residuales. |
|||
| Fractura*. |
0 Sin hallazgos residuales con o sin tratamiento quirúrgico. |
1 2 3 4 5 Síntomas residuales, hallazgos objetivos consistentes y deficiencia funcional con pérdida o no del balance articular. |
|||
|
Necrosis avascular (NAV) del hueso semilunar, Enfermedad de Kienbock. |
1 2 2 3 4 Estadio 1 arquitectura normal del hueso en radiografía simple, la RM podría ser normal o mostrar estadios tempranos. 3 4 5 6 7 Estadio 2 arquitectura anormal del hueso en radiografía simple o RM, pero sin colapso del hueso semilunar. |
14 15 16 17 18 Estadio 3 arquitectura anormal del hueso en radiografía simple o RM con fragmentación o colapso del hueso semilunar. 17 18 22 23 25 Estadio 4 arquitectura anormal del hueso en radiografía simple o RM con fragmentación o colapso del hueso semilunar, y huesos adyacentes afectados. Si fue tratado quirúrgicamente, esperar hasta la MMC y puntuar por el tipo de tratamiento quirúrgico. |
|||
| Enfermedad articular degenerativa (EAD) (artrosis). Incluye inestabilidad del carpo. |
0 Postraumática. Sin hallazgos residuales con o sin tratamiento quirúrgico. |
1 3 5 7 9 (EAD) Con lesión específica documentada, cambios artrósicos asimétricos observados en el diagnóstico por imagen. |
Si hay pérdida de movimiento, puede evaluarse por la Gravedad del balance articular (sección 15.7) (no combinado con el diagnóstico de deficiencia). |
||
|
Artrodesis (fusión), Fusión intercarplana*. Escafoides-grande. Grande-ganchoso. Ganchoso-piramidal. |
8 9 10 11 12 Fusión exitosa. |
Si el posicionamiento no es óptimo, evaluar por medio de la Gravedad del balance articular (sección 15.7). |
|||
| Artrodesis de la muñeca (fusión)*. |
26 28 30 32 34 Artrodesis de la muñeca en posición funcional (10° extensión a 10° de flexión, 5° radial a 10° cubital). |
Si el posicionamiento no es óptimo, evaluar por medio Gravedad del balance articular (sección 15.7). |
|||
| Artroplastia de la muñeca (total)*. |
20 22 24 25 25 Con pérdida o no del balance articular. |
26 28 30 32 34 Deficiencia funcional grave. Complicada, inestable o infectada. |
|||
| Artroplastia radiocarpiana*. |
14 15 16 17 18 Con pérdida o no del balance articular. 17 19 21 23 25 Deficiencia funcional grave. Complicada, inestable o infectada. |
||||
| Cabeza de cúbito aislada, carpectomía lineal proximal, o hueso del carpo (artroplastia aislada)*. |
8 9 10 11 12 Con pérdida o no del balance articular. |
14 14 15 16 17 Deficiencia funcional grave. Complicada, inestables o infectada. |
|||
| Estiloides radial (artroplastia aislada). |
3 4 5 6 7 Con pérdida o no del balance articular. 8 9 10 11 12 Deficiencia funcional grave Complicada, inestable o infectada. |
||||
|
ES (extremidad superior), MMC (máxima mejoría clínica), RM (resonancia magnética). La DES (Deficiencia de Extremidad Superior) debe ser convertida en a DTP (Deficiencia Total de la Persona) con la Tabla 15.9. * Si la pérdida de movimiento está presente, esta deficiencia puede ser evaluada de manera alternativa utilizando la sección de Deficiencia del balance articular (BA). Una deficiencia evaluada por el método del balance articular (BA) es un hallazgo aparte y no se combina con el diagnóstico de deficiencia. En todo caso de realizarse las dos evaluaciones deberá elegirse la de mayor puntuación. |
|||||
Deficiencias del codo:
Tabla 15.4 Parrilla regional del codo - Deficiencia de la Extremidad Superior (DES)*
| Intervalos de gravedad de la deficiencia | Intervalo 0 | Intervalo 1 | Intervalo 2 | Intervalo 3 | Intervalo 4 | |
|---|---|---|---|---|---|---|
|
Graduación de la gravedad ES (%) |
0 |
1 % - 13 % DES |
14%-25% DES |
26 % - 49 % DES |
50 % - 100 % DES |
|
| Tejido blando | ||||||
|
Contusión de codo o lesión por aplastamiento con lesión curada con poca afectación de tejidos blandos o piel. Bursitis del olecranon*. |
1 2 2 2 3 Síntomas residuales y hallazgos objetivos consistentes en la MMC. |
|||||
|
Músculo / tendón: |
||||||
|
Dolor de codo inespecífico post lesión aguda o cirugía. Esguince / distensión sin inestabilidad residual o pérdida del movimiento, pero con dolor persistente en MMC. |
0 Sin síntomas o signos significativos en la MMC. |
0 0 1 1 1 Historia de lesión dolorosa, síntomas residuales sin los hallazgos objetivos consistentes. |
||||
| Epicondilitis: lateral o medial*. |
0 Sin hallazgos anormales objetivos importantes en la MMC. |
0 1 1 2 2 Historia de lesión dolorosa, síntomas residuales sin hallazgos objetivos consistentes. 3 4 5 6 7 Historia de lesión dolorosa con liberación quirúrgica en el origen de flexor o extensor con síntomas residuales. |
||||
| Ruptura del tendón distal del bíceps. |
0 Sin hallazgos residuales: con o sin tratamiento quirúrgico. |
3 4 5 6 7 Síntomas residuales, hallazgos objetivos consistentes y deficiencia funcional con pérdida o no del balance articular. |
||||
|
Ligamento / hueso / articulación: |
||||||
| Lesión del ligamento colateral: media', cubital o lateral*. |
0 Sin hallazgos residuales: con o sin tratamiento quirúrgico. |
3 4 5 6 7 Inestabilidad recurrente: ocasional. 8 9 10 11 12 Inestabilidad recurrente: frecuente; que produce limitación funcional. |
||||
| Subluxación persistente de codo o luxación. |
0 Sin hallazgos residuales: con o sin tratamiento quirúrgico. |
8 9 10 11 12 Leve: puede ser completamente reducida manualmente. |
16 18 20 22 24 Moderado: no puede ser completamente reducida manualmente. |
34 37 40 43 36 Grave: no puede ser reducida. |
||
| Fractura*. |
0 Sin hallazgos residuales: con o sin tratamiento quirúrgico. |
1 2 3 4 5 Síntomas residuales, hallazgos objetivos consistentes y deficiencia funcional con pérdida o no del balance articular. |
||||
| Lesión osteocondral o cuerpos extraños. |
0 Sin hallazgos residuales: con o sin tratamiento quirúrgico. |
|||||
| Enfermedad articular degenerativa (Artrosis). |
0 Postraumática. Sin hallazgos residuales: con o sin tratamiento quirúrgico. |
1 3 5 7 9 Cambios artrósicos asimétricos observados en el diagnóstico por imagen. |
||||
| Artrodesis (fusión)*. |
26 28 30 32 34 Artrodesis del codo en posición funcional (70° a 80° flexión, 20° a 30° pronación). |
Si el posicionamiento no es óptimo, evaluar por medio de la sección 15.7, Gravedad del balance articular. | ||||
| Artroplastia total del codo*. |
26 28 30 32 34 Con pérdida o no del balance articular. 34 37 40 43 46 Deficiencia funcional grave. Complicada, inestable o infectada. |
|||||
| Cabeza radial (artroplastia aislada)*. |
6 7 8 9 10 Con pérdida o no del balance articular. 9 10 11 12 13 Deficiencia funcional grave. Complicada, inestable o infectada. |
|||||
|
ES (extremidad superior), MMC (máxima mejoría clínica). ). La DES (Deficiencia de Extremidad Superior) debe ser convertida en a DTP (Deficiencia Total de la Persona) con la Tabla 15.9. * Si la pérdida de movimiento está presente, esta deficiencia puede ser evaluada de manera alternativa utilizando la sección de Deficiencia del balance articular (BA). Una deficiencia evaluada por el método del balance articular (BA) es un hallazgo aparte y no se combina con el diagnóstico de deficiencia. En todo caso de realizarse las dos evaluaciones deberá elegirse la de mayor puntuación. |
||||||
Deficiencias del hombro:
Tabla 15.5 Parrilla regional del hombro: Deficiencia de la Extremidad Superior (DES)*
| Intervalos de gravedad de la deficiencia | Intervalo 0 | Intervalo 1 | Intervalo 2 | Intervalo 3 | Intervalo 4 | |
|---|---|---|---|---|---|---|
|
Graduación de la gravedad ES (%) |
0 |
1 % - 13 % DES |
14 % - 25 % DES |
26 % - 49 % DES |
50 % - 100 % DES |
|
|
Tejido blando / músculo / tendón: |
||||||
| Contusión del hombro o lesión por aplastamiento* con lesión curada con poca afectación de tejidos blandos o piel. |
0 Sin síntomas o signos significativos en la MMC. |
1 2 2 2 3 Síntomas residuales y hallazgos objetivos consistentes en la MMC. |
||||
| Dolor de hombro* inespecífico post lesión aguda o cirugía (no especificado de otra manera). |
0 Sin síntomas significativos o signos en la MMC. |
0 0 1 1 1 Historia de lesión dolorosa, síntomas residuales sin consistencia con los hallazgos objetivos. |
||||
|
Esguince / distensión*. Sin inestabilidad residual o pérdida del movimiento, pero con dolor persistente en la MMC. |
0 Sin hallazgos objetivos anormales de lesión en músculo o tendón en la MMC. |
0 1 1 2 2 Historia de lesión dolorosa, síntomas residuales sin hallazgos objetivos consistentes. |
||||
| Tendinitis. |
0 Sin hallazgos anormales significativos en la MMC. |
0 1 1 2 2 Historia de lesión dolorosa o exposición ocupacional, síntomas residuales sin hallazgos objetivos consistentes. 1 2 3 4 5 Síntomas residuales, hallazgos objetivos consistentes y deficiencia funcional con pérdida o no del balance articular. |
||||
|
Ligamento / hueso / articulación: |
||||||
| Síndrome de pinzamiento. |
0 Sin hallazgos objetivos anormales significativos en la MMC. |
0 1 1 2 2 Historia de lesión dolorosa, síntomas residuales sin hallazgos objetivos consistentes. 1 2 3 4 5 Síntomas residuales, hallazgos objetivos consistentes y deficiencia funcional con pérdida o no del balance articular. |
||||
| Lesión del manguito rotador, desgarro parcial. |
0 Sin hallazgos objetivos anormales significativos en la MMC. |
0 1 1 2 2 Historia de lesión dolorosa, síntomas residuales sin hallazgos objetivos consistentes. 1 2 3 4 5 Síntomas residuales, hallazgos objetivos consistentes y deficiencia funcional con pérdida o no del balance articular. |
||||
| Lesión del manguito rotador, desgarro total*. |
0 Sin hallazgos objetivos anormales significativos en la MMC. |
1 2 3 4 5 Historia de lesión dolorosa, síntomas residuales sin hallazgos objetivos consistentes. 3 4 5 6 7 Síntomas residuales, hallazgos objetivos consistentes y deficiencia funcional con pérdida o no del balance articular. |
||||
| Enfermedad o lesión de la articulación acromioclavicular (AC)*. |
0 Sin hallazgos objetivos anormales significativos en la MMC. |
0 1 1 2 2 Historia de lesión dolorosa, síntomas residuales sin hallazgos objetivos consistentes. 1 2 3 4 5 Síntomas residuales, hallazgos objetivos consistentes y deficiencia funcional con pérdida o no del balance articular-1. 8 9 10 11 12 Resección distal de la clavícula o Luxación AC tipo III (alteración completa de la cápsula articular de la AC y los ligamentos coracoclaviculares). |
1618 20 22 24 Luxación AC tipo IV (alteración completa de la cápsula de la articulación AC y los ligamentos coracoclaviculares y avulsión del ligamento coracoclavicular de la clavícula) o mayor gravedad. |
|||
| Inestabilidad Unidireccional del Hombro*. |
0 Sin hallazgos residuales: con o sin tratamiento quirúrgico. |
4 5 6 7 8 Relación consistente de síntomas con actividades y grado 1 de inestabilidad. 9 10 11 12 13 Subluxación de cabeza humeral (historia confirmada de trauma agudo, relación consistente de síntomas con actividades, grado 2 de inestabilidad). |
20 22 24 25 25 Luxación de cabeza humeral (historia confirmada de trauma agudo, relación consistente de síntomas con actividades, grado 3 o 4 de inestabilidad). |
|||
| Inestabilidad multidireccional de hombro (con exclusión de las personas con inestabilidad del hombro bilateral multidireccional)*. |
0 Sin hallazgos anormales significativos de tejidos blandos en MMC. |
9 10 11 12 13 Historia de episodio traumático e inestabilidad de hombro demostrada en dos o más direcciones. Personas en postoperatorio con síntomas persistentes sin inestabilidad podría ser puntuada con Balance Articular (BA). Si el BA es normal clasificar como dolor inespecífico de hombro*. |
22 23 24 25 25 Luxación de cabeza humeral (historia confirmada de trauma agudo, relación consistente de síntomas con actividades, grado 3 o 4 de inestabilidad. |
|||
| Lesiones del labrum, incluyendo desgarro s SLAP luxación / subluxación del tendón del Bíceps Fractura*. |
0 Sin hallazgos residuales: con o sin tratamiento quirúrgico. |
1 2 3 4 5 Síntomas residuales, hallazgos objetivos consistentes y deficiencia funcional con pérdida o no del balance articular. |
||||
| Lesión osteocondral o cuerpos extraños. |
0 Sin hallazgos residuales: con o sin tratamiento quirúrgico. |
3 4 5 6 7 Síntomas residuales, hallazgos objetivos consistentes y deficiencia funcional con pérdida o no del balance articular. |
||||
| Enfermedad articular degenerativa (Artrosis). |
0 Postraumática. Sin hallazgos residuales: con o sin tratamiento quirúrgico. |
1 3 5 7 9 Cambios artrósicos asimétricos observados en el diagnóstico por imagen. |
Si hay pérdida de movimiento, puede evaluarse Gravedad del balance articular (no combinado con el diagnóstico de Deficiencia). | |||
| Artrodesis (fusión). | 26 28 30 32 34 Artrodesis del hombro en posición funcional (20° a 40° flexión, 20° a 40 ° abducción, 20° a 50° rotación interna) |
Si el posicionamiento no es óptimo, evaluar por medio de /a sección 15.7, Deficiencia del balance articular. |
||||
| Artroplastia de hombro*. |
20 22 24 25 25 Implante con pérdida o no del balance articular. |
26 28 30 32 34 Resección con pérdida o no del balance articular. 34 37 40 43 46 Deficiencia funcional grave. Complicada, inestable, o infectada. |
||||
|
ES: indica extremidad superior; MMC: Máxima mejoría Clínica; e/p: estado posterior; y SLAP: labrum superior de anterior a posterior). La DES (Deficiencia de Extremidad Superior) debe ser convertida en a DTP (Deficiencia Total de la Persona) con la Tabla 15.9. * Si la pérdida de movimiento está presente, esta deficiencia puede ser evaluada de manera alternativa utilizando la sección de Deficiencia del balance articular (BA). Una deficiencia evaluada por el método del balance articular (BA) es un hallazgo aparte y no se combina con el diagnóstico de deficiencia. En todo caso de realizarse las dos evaluaciones deberá elegirse la de mayor puntuación. |
||||||
15.2.2.b Criterios Secundarios de Ajuste (CSA).
El valor del grado dentro de un intervalo de grado de gravedad determinado, se asigna considerando tres criterios secundarios de ajuste: la historia funcional (HF), los hallazgos del examen físico (EF), y los resultados de las pruebas complementarias (PC) pertinentes.
15.2.2.b.1 Ajuste por la historia funcional (HF) / Funcionamiento para las AVD: (modelo alternativo de evaluación de EESS por alteración funcional de EESS).
Tabla 15.6 Ajuste de la historia funcional: Uso de Extremidades superiores
| Graduación de la historia funcional | Modificador de grado 0 | Modificador de grado 1 | Modificador de grado 2 | Modificador de grado 3 | Modificador de grado 4 |
|---|---|---|---|---|---|
| Sin problema | Problema leve | Problema moderado | Problema grave | Problema muy grave | |
| Asintomático. | Dolor / síntomas con la actividad intensa / vigorosa; +/- medicación para controlar los síntomas. | Dolor /síntomas con la actividad normal; +/- medicación para controlar los síntomas. | Dolor / síntomas con menos de la actividad normal (mínima); +/- medicación para controlar los síntomas. | Dolor / síntomas en reposo; +/ medicación para controlar los síntomas. | |
| Y capaz de realizar las actividades de la vida diaria con el miembro afectado con dificultad leve y sin ayuda de otra persona. | Y capaz de realizar las actividades de vida diaria con el miembro afectado con dificultad moderada y modificaciones pero sin ayuda de otra persona. | Y capaz de realizar las actividades de vida diaria con el miembro afectado con dificultad grave y requiere alguna ayuda de otra persona para realizar alguna de las actividades de vida diaria. | E incapaz de realizar las actividades de vida diaria con el miembro afectado por lo que requiere siempre la ayuda de otra persona para realizar alguna de las actividades de vida diaria. | ||
| Puntuación QuickDASH. | 0-20. | 21-40. | 41-60. | 61-80. | 81-100. |
El evaluador debe considerar la fiabilidad de los datos autoinformados por la persona evaluada, reconociendo la posible influencia de factores conductuales y psicosociales. Si el grado de la historia funcional difiere en 2 o más intervalos del «modificador de grado» de lo descrito por el examen físico o las pruebas complementarias, la historia funcional debe ser asumida como no fiable y se excluye del proceso de graduación.
La evaluación por el uso de las extremidades superiores, por esta sección (Tabla 15.6) se emplea exclusivamente como criterio secundario de ajuste
Modelo alternativo de evaluación de EESS por alteración funcional de EESS: En algunos casos especiales, no obstante, puede utilizarse como vía alternativa, para la evaluación de las EESS como criterio principal en solitario, cuando no es posible aplicar a un diagnóstico determinado modelo de DBD, o el basado en el balance articular (BA), o en casos de alteraciones múltiples o complejas que aconsejen la evaluación de la extremidad globalmente como puede ser en el caso de lesiones artrosis con deformidades múltiples, quemaduras, lesiones por laceraciones múltiples de tendones, lesiones por aplastamiento severo, manos catastróficas... En este caso se utilizará la misma puntuación de la gravedad de la deficiencia y los criterios inclusión en los intervalos de gravedad de la tabla 3.10 y la tabla 3.17, que recoge los criterios para la evaluación debido a la alteración funcional de las EESS del capítulo de Sistema Nervioso.
15.2.2.b.2 Ajuste por el examen físico (EF).
Si se utiliza un hallazgo del examen físico para ubicar un diagnóstico dentro de un intervalo especifico en una parrilla DBD, el mismo hallazgo no puede ser usado como un modificador de grado. Como, por ejemplo: el balance articular de la extremidad superior, como en el caso de artrodesis de muñeca, puede utilizarse como criterio diagnóstico específico dentro de la parrilla regional (DBD), en este caso el balance articular no podrá ser usado como modificador de grado.
Las restricciones en el balance articular en múltiples direcciones aumentan la deficiencia. Los valores de la medición del balance articular para dedos/mano, muñeca, codo o el hombro se comparan con los de los criterios establecidos en la Tabla 15.7 y 15.28 para definir el balance articular como modificador de grado. El deterioro en el balance articular modifica el valor inicial de ajuste, no se combina con la DBD.
Tabla 15.7 Ajuste de la exploración física: Extremidades superiores
| Graduación de la de la exploración física | Modificador de grado 0 | Modificador de grado 1 | Modificador de grado 2 | Modificador de grado 3 | Modificador de grado 4 |
|---|---|---|---|---|---|
| Sin problema | Problema leve | Problema moderado | Problema grave | Problema muy grave o total | |
| Hallazgos observados y por palpación (puntos de dolor, tumefacción, bulto o crepitación). | Hallazgos inconsistentes. | Hallazgos mínimos a la palpación, documentados consistentemente sin anormalidades observadas. | Hallazgos moderados a la palpación, documentados consistentemente, y apoyados por las anormalidades observadas. | Hallazgos graves a la palpación, documentados consistentemente, y apoyados por anormalidades observadas moderadas o graves. | Hallazgos muy graves a la palpación, documentados consistentemente, y apoyados por anormalidades observadas muy graves. |
| Estabilidad. | Estable. | Grado 1 (ligera) de inestabilidad. | Grado 2 (moderada) de inestabilidad. | Grado 3 (grave) de inestabilidad. | Inestabilidad muy grave. |
| Mano / dedos / pulgar. | Dolor con tensión, pero de ligamento sin apertura articular por estrés. | Dolor y apertura leve. | Dolor y > 5 mm de apertura articular con estrés. | Inestabilidad grave. | |
| Muñeca. | Historia de chasquidos o golpetazos, pero no reproducibles. | Historia de chasquidos o golpetazos, reproducibles al examen físico. | |||
| Grados excesivos de desviación articular mediolateral pasiva / activa de la muñeca en comparación con lo normal. | < 10° pasiva. < 20° activa. | 10° - 20° pasiva. 20° - 30° activa. | > 20° pasiva. > 30° activa. | ||
| Hombro. | Grado 1 (ligera) de inestabilidad; subluxable. | Grado 2 (moderado) de inestabilidad; subluxable con facilidad. | Grado 3 (grave) de inestabilidad; dislocable con anestesia o sedación. | ||
| Alineación / deformidad. | Normal para el individuo con simetría para el lado opuesto. | Ligera. | Moderada. | Grave. | Muy grave. |
|
Balance articular (BA) (en referencia a la tabla 15.28 Sección 15.7). |
Ninguno. |
Ligera disminución respecto al lado opuesto normal o no lesionado. Solo para deficiencia de dedos, esto refleja una deficiencia total por balance articular < 20 % de deficiencia de dedos. Para muñeca, codo y hombro esto refleja una deficiencia total por balance articular de < 12 % de deficiencia en la extremidad superior. |
Disminución moderada respecto al lado opuesto normal o no lesionado. Solo para deficiencia de dedos, esto refleja una deficiencia total por balance articular del 20 % - 39 % deficiencia de dedos. Para muñeca, codo y hombro esto refleja una deficiencia total por balance articular del 12% al 24% en la extremidad superior. |
Disminución grave respecto al lado opuesto normal o no lesionado. Solo para deficiencia de dedos, esto refleja una deficiencia total por balance articular del 40 % - 70 % deficiencia de dedos. Para muñeca, codo y hombro esto refleja una deficiencia total por balance articular del 25% al %49% de deficiencia en la extremidad superior. |
Disminución muy grave respecto al lado opuesto normal o no lesionado. Solo para deficiencia de dedos, esto refleja una deficiencia tota por balance articular > 70 % de deficiencia de dedos. Para muñeca, codo y hombro esto refleja una deficiencia total por balance articular > 49% de deficiencia en la extremidad superior. |
| Atrofia muscular (asimetría comparada con el lado normal. | < 1 cm. | 1,0 - 1,9 cm. | 2,0 - 2,9 cm. | 3,0 - 3,9 cm. | + de 4,0 cm. |
15.2.2.b.3 Ajuste por las pruebas complementarias (PC).
Tabla 15.8 Ajustes de las pruebas complementarias: Extremidades superiores
| Graduación de las pruebas complementarias | Modificador de grado 0 | Modificador de grado 1 | Modificador de grado 2 | Modificador de grado 3 | Modificador de grado 4 |
|---|---|---|---|---|---|
| Estudios de imagen. | Pruebas complementarias o resultados relevantes no disponibles. | Pruebas complementarias confirman el diagnóstico, patología leve. | Pruebas complementarias confirman el diagnóstico, patología moderada. | Pruebas complementarias confirman el diagnóstico, patología grave. | Pruebas complementarias confirman el diagnóstico, patología muy grave. |
| Hombro. | Estudios clínicos confirman uno de los siguientes diagnósticos sintomáticos: desgarro del manguito rotador, SLAP u otra lesión labral, patología del tendón del bíceps. |
Estudios clínicos confirman más de uno de los siguientes diagnósticos sintomáticos: desgarro del manguito rotador, SLAP u otra lesión labral, patología del tendón del bíceps. El diagnóstico más importante es el único que se puntúa. |
|||
|
Rayos X, TAC, RMN: |
|||||
| Artrosis. | Intervalo de cartílago normal. | Intervalo de cartílago normal o estrechamiento leve del espacio articular y/u osteofitos leves en un lado de la articulación. | Intervalo de cartílago: estrechamiento moderado del espacio articular con osteofítos moderados en uno o ambos lados de la articulación; evidencia radiográfica de artrosis o lesión postraumática moderada onecrosis avascular sin colapso. |
Intervalo de cartílago: estrechamiento grave del espacio articular con osteofrtos graves en ambos lados de la articulación; evidencia radiográfica de artrosis o lesión postraumática grave o necrosis avascular con colapso/fragmentación ósea. |
No existe intervalo de cartílago: evidencia osteofitosis o sindesmosis muy graves; radiográfica de artrosis o lesión postraumática muy grave. |
| Estabilidad | |||||
| Laxitud articular (basada en pruebas de tensión). |
Inestabilidad < 10°. |
Inestabilidad 10° - 20°. |
Inestabilidad 20° - 30°. | Inestabilidad > 30°. | |
| Muñeca (ver explicación en el texto). |
Angulo radiosemilunar 11°-20°. Angulo escafosemilunar 61° - 70°. Brecha escafosemiluna 3 - 5 mm. Salto semilunar Piramidal semilunar > 1 mm. Traslación cubital leve. |
Angulo radiosemilunar 21° - 30°. Angulo escafosemilunar 71° - 80°. Brecha escafosemilunar 6 - 8 mm. Salto semilunar Piramidal semilunar > 2 mm. Traslación cubital moderada. |
Angulo radiosemilunar > 30°. Angulo escafosemilunar > 80°. Brecha escafosemilunar > 8 mm. Salto semilunar Piramidal semilunar > 3 mm. Traslación cubital severa. |
||
| Prueba de conducción nerviosa. | Normal. | Conducción retardada (sensorial y/o motora). | Bloqueo de conducción motora. | Pérdida axonal parcial. | Pérdida axonal total / denervación. |
|
Pruebas de electrodiagnóstico. Nota: Si los resultados de las pruebas cumplen algunos, pero no todos, los criterios para un intervalo de grado específico, el intervalo de grado inmediatamente inferior es el intervalo de grado que se utilizará en la puntuación de la deficiencia. |
Normal. |
La EMG con agujas realizadas como mínimo 3 semanas pero menos de 9 meses después de la lesión, muestra al menos un potencial de fibrilación positiva en las ondas de al menos dos músculos inervados por el nervio lesionado. Si la EMG se realiza por primera vez 9 meses después de la lesión, el examen muestra potenciales musculares polifásicos de gran amplitud en al menos un musculo y el reclutamiento en ese músculo está al menos ligeramente reducido. |
La EMG con agujas realizadas como mínimo 3 semanas pero menos de 9 meses después de la lesión, muestra al menos un potencial de fibrilación positiva en las ondas de al menos dos músculos inervados por el nervio lesionado. Si la prueba de EMG se realiza más de 9 meses después de la lesión, el examen muestra potenciales musculares polifásicos de gran amplitud en al menos dos músculos y el reclutamiento en esos músculos está al menos moderadamente reducido. |
La EMG con agujas realizadas como mínimo 3 semanas pero menos de 9 meses después de la lesión, muestra al menos tres potenciales de fibrilación positiva en las ondas de al menos tres músculos inervados por el nervio lesionado. Si la prueba de EMG se realiza más de 9 meses después de la lesión, el examen muestra potenciales musculares polifásicos de gran amplitud en al menos tres músculos y el reclutamiento en esos músculos está gravemente reducido. |
La EMG con agujas realizadas como mínimo 3 semanas pero menos de 9 meses después de la lesión, muestra al menos cuatro potenciales de fibrilación positiva en las ondas de al menos tres músculos inervados por el nervio lesionado. Si la prueba de EMG se realiza más de 9 meses después de la lesión, el examen no muestra ninguna unidad motora (sustitución fibroadiposa del músculo) en al menos dos músculos. |
15.3 Combinación y conversión de deficiencias.
Si existen múltiples diagnósticos hay que determinar si las alteraciones están duplicadas. Si hay múltiples diagnósticos dentro de una región específica del miembro superior (hombro, codo, muñeca, mano/dedos), se puntúa el diagnóstico de mayor deficiencia porque probablemente incorpore las pérdidas funcionales y los diagnósticos de menor deficiencia.
Si hay diversas deficiencias en más de una región de la extremidad superior se combinan (excepto para las deficiencias de balance articular de los dedos y pulgar tal como se explica en la sección correspondiente).
El Gráfico de valores combinados (en el Apéndice al final del libro) se utiliza para determinar el valor combinado de dos o más porcentajes de deficiencia. Todos los porcentajes que se han combinado deben expresarse utilizando un denominador común o una misma unidad de valor relativo el de deficiencia de extremidad superior (DES) En el caso de que diversas deficiencias sean combinadas sucesivamente, se combina en primer lugar la de mayor puntuación con la siguiente de puntuación mayor que queda, y luego se combina con la siguiente puntuación mayor que quede, y luego se repite el proceso hasta que todas las puntuaciones de deficiencia estén combinadas.
La tabla 15.9 en este capítulo muestra así mismo los porcentajes que la deficiencia «parcial» a nivel de la extremidad superior (ES) supone sobre de la deficiencia «total» de la persona, así como de los porcentajes proporcionales entre las diversas regiones de la extremidad (hombro, codo muñeca, mano/dedos). El factor de conversión del 100% de DES a la deficiencia total de la persona (DTP) es el 60%.
Tabla 15.9 Valores de deficiencia calculados a partir de deficiencia de la extremidad Relación de la deficiencia de los dedos con la deficiencia de la mano (% de deficiencia)
| Pulgar | Mano | Pulgar | Mano |
Índice o medio |
Mano |
Anular o meñique |
Mano |
|---|---|---|---|---|---|---|---|
| 0 | 0 | 53 | 21 | ||||
| 3 | 1 | 56 | 22 | 6 | 1 | 11 | 1 |
| 6 | 2 | 58 | 23 | 11 | 2 | 22 | 22 |
| 8 | 3 | 61 | 24 | 17 | 3 | 33 | 3 |
| 11 | 4 | 64 | 26 | 22 | 4 | 44 | 4 |
| 14 | 6 | 67 | 27 | 28 | 6 | 56 | 6 |
| 17 | 7 | 69 | 28 | 33 | 7 | 67 | 7 |
| 19 | 8 | 72 | 29 | 39 | 8 | 78 | 8 |
| 22 | 9 | 75 | 30 | 44 | 9 | 89 | 9 |
| 25 | 10 | 78 | 31 | 50 | 10 | 100 | 10 |
| 28 | 11 | 81 | 32 | 56 | 11 | ||
| 31 | 12 | 83 | 33 | 60 | 12 | ||
| 33 | 13 | 86 | 34 | 65 | 13 | ||
| 36 | 14 | 89 | 36 | 70 | 14 | ||
| 39 | 16 | 92 | 37 | 80 | 16 | ||
| 42 | 17 | 94 | 38 | 85 | 17 | ||
| 44 | 18 | 97 | 39 | 90 | 18 | ||
| 47 | 19 | 100 | 40 | 95 | 19 | ||
| 50 | 20 | 100 | 20 |
Relación de la deficiencia de la mano con la deficiencia de la extremidad superior:
| Mano |
Ext. Superior |
Mano |
Ext. Superior |
Mano |
Ext. Superior |
Mano |
Ext. Superior |
Mano |
Ext. Superior |
||
|---|---|---|---|---|---|---|---|---|---|---|---|
| 1 | 1 | 22 | 20 | 43 | 39 | 64 | 58 | 83 | 75 | ||
| 2 | 2 | 23 | 21 | 44 | 40 | 65 | 59 | 84 | 76 | ||
| 3 | 3 | 24 | 22 | 46 | 41 | 66 | 59 | 85 | 77 | ||
| 4 | 4 | 26 | 23 | 47 | 42 | 67 | 60 | 86 | 77 | ||
| 6 | 5 | 27 | 24 | 48 | 43 | 68 | 61 | 87 | 78 | ||
| 7 | 6 | 28 | 25 | 49 | 44 | 69 | 62 | 88 | 79 | ||
| 8 | 7 | 29 | 26 | 50 | 45 | 70 | 63 | 89 | 80 | ||
| 9 | 8 | 30 | 27 | 51 | 46 | 71 | 64 | 90 | 81 | ||
| 10 | 9 | 31 | 28 | 52 | 47 | 72 | 65 | 91 | 82 | ||
| 11 | 10 | 32 | 29 | 53 | 48 | 73 | 66 | 92 | 83 | ||
| 12 | 11 | 33 | 30 | 54 | 49 | 74 | 67 | 93 | 84 | ||
| 13 | 12 | 34 | 31 | 56 | 50 | 75 | 68 | 94 | 85 | ||
| 14 | 13 | 36 | 32 | 57 | 51 | 76 | 68 | 95 | 86 | ||
| 16 | 14 | 37 | 33 | 58 | 52 | 77 | 69 | 96 | 86 | ||
| 17 | 15 | 38 | 34 | 59 | 53 | 78 | 70 | 97 | 87 | ||
| 18 | 16 | 39 | 35 | 60 | 54 | 79 | 71 | 98 | 88 | ||
| 19 | 17 | 40 | 36 | 61 | 55 | 80 | 72 | 99 | 89 | ||
| 20 | 18 | 41 | 37 | 62 | 56 | 81 | 73 | 100 | 90 | ||
| 21 | 19 | 42 | 38 | 57 | 63 | 82 | 74 | ||||
Relación de la deficiencia de la extremidad superior con la deficiencia total de la persona:
|
Ext. Superior |
DTP |
Ext. Superior |
DTP |
Ext. Superior |
DTP |
Ext. Superior |
DTP |
Ext. Superior |
DTP | ||
|---|---|---|---|---|---|---|---|---|---|---|---|
| 1 | 1 | 22 | 13 | 43 | 26 | 63 | 38 | 83 | 50 | ||
| 2 | 1 | 23 | 14 | 44 | 26 | 64 | 38 | 84 | 50 | ||
| 3 | 2 | 24 | 14 | 45 | 27 | 65 | 39 | 85 | 51 | ||
| 4 | 2 | 25 | 15 | 46 | 28 | 66 | 40 | 86 | 52 | ||
| 5 | 3 | 26 | 16 | 47 | 28 | 67 | 40 | 86 | 52 | ||
| 6 | 4 | 27 | 16 | 48 | 29 | 68 | 41 | 87 | 52 | ||
| 7 | 4 | 28 | 17 | 49 | 29 | 69 | 41 | 88 | 53 | ||
| 8 | 5 | 29 | 17 | 50 | 30 | 70 | 42 | 89 | 53 | ||
| 9 | 5 | 30 | 18 | 51 | 31 | 71 | 43 | 90 | 54 | ||
| 10 | 6 | 31 | 19 | 52 | 31 | 72 | 43 | 91 | 55 | ||
| 11 | 7 | 32 | 19 | 53 | 32 | 73 | 44 | 92 | 55 | ||
| 12 | 7 | 33 | 20 | 54 | 32 | 74 | 44 | 93 | 56 | ||
| 13 | 8 | 34 | 20 | 55 | 33 | 75 | 45 | 94 | 56 | ||
| 14 | 8 | 35 | 21 | 56 | 34 | 76 | 46 | 95 | 57 | ||
| 15 | 9 | 36 | 22 | 57 | 34 | 77 | 46 | 96 | 58 | ||
| 16 | 10 | 37 | 22 | 58 | 35 | 77 | 46 | 97 | 58 | ||
| 17 | 10 | 38 | 23 | 59 | 35 | 78 | 47 | 98 | 59 | ||
| 18 | 11 | 39 | 23 | 59 | 35 | 79 | 47 | 99 | 59 | ||
| 19 | 11 | 40 | 24 | 60 | 36 | 80 | 48 | 100 | 60 | ||
| 20 | 12 | 41 | 25 | 61 | 37 | 81 | 49 | ||||
| 21 | 13 | 42 | 25 | 62 | 37 | 82 | 49 | ||||
15.4 Deficiencia del nervio periférico.
Incluye la pérdida de los nervios de los dedos, el plexo braquial, los nervios periféricos, y los síndromes de atrapamiento o compresión. La deficiencia de los nervios periféricos podrá ser combinada con la DBD a nivel de la extremidad superior, siempre que la DBD no incluya la deficiencia del nervio. Es importante determinar la distribución anatómica y la severidad de la pérdida de la función que resulta del (1) el déficit sensorial o dolor y (2) el déficit motor y la pérdida de fuerza.
Las deformidades características y manifestaciones resultantes de las lesiones de los nervios periféricos, tales como la restricción del movimiento, atrofia y cambios vasomotores, tráficos, y en los reflejos, han sido tomadas en cuenta en la estimación de los valores de puntuación de la deficiencia que aparecen en esta sección, por lo que en ningún caso se tendrán en cuenta puntuaciones adicionales
15.4.a Evaluación clínica y graduación de las deficiencias sensorial y motora Evaluación neurológica y determinación del intervalo de gravedad.
Los resultados del examen sensorial y motor son utilizados para definir la gravedad de las deficiencias. Esto se refleja en cinco intervalos de gravedad (normal, leve, moderado, grave y total) tal como se ilustra en la Tabla 15.10 y que posteriormente serán utilizados como criterio principal de elección de intervalo de gravedad de la deficiencia del nervio periférico y del plexo braquial en tablas 15.5 y 15.16).
Tabla 15.10 Intervalos de gravedad de la deficiencia sensorial y motora
| Deficiencia | Intervalos de Gravedad | ||||
|---|---|---|---|---|---|
| Normal | Leve | Moderada | Grave | Muy grave o pérdida total | |
| Deficiencia sensorial. | La sensibilidad y sensación normal y discriminación de 2 puntos normales. | Sensibilidad táctil superficial distorsionada. y discriminación de 2 puntos normal (< 6 mm). | Sensibilidad táctil superficial distorsionada con sensación anormal y discriminación de 2 puntos anormal (> 6 mm). | Disminución del dolor cutáneo superficial y sensibilidad táctil. Disminución de sensibilidad orotectora. | Ausencia de dolor cutáneo superficial y sensibilidad táctil. |
| Deficiencia motora. | Normal (Grado 5). | Grado 4/5 (contra la gravedad y con alguna resistencia). | Grado 3/5 (contra la gravedad solo sin resistencia). | Grado 2/5 (movimiento con gravedad eliminada). | Grado 0-1/5 (sin evidencia de contractilidad ni movimiento articular a leve contracción sin movimiento articular. |
15.4.b Evaluación de la deficiencia del nervio digital.
A diferencia de la mayoría de las secciones en este capítulo, las puntuaciones de la deficiencia por pérdida de sensibilidad en los dedos de las EESS no utilizarán el modelo de graduación en cinco intervalos de gravedad de la CIF. Las lesiones de los nervios pueden ocurrir a cualquier nivel desde la punta del dedo a la articulación MCF.
El porcentaje de longitud digital implicada se deriva de la escala superior de la Figura 15.1 para el pulgar y de la Figura 15.2 para los dedos.
Tabla 15.11 Clasificación de la deficiencia de la calidad de la sensibilidad
|
Discriminación de 15 puntos ‒ mm |
Pérdida sensorial |
Deficiencia de la calidad sensorial ‒ % |
|---|---|---|
| < 6 | Ninguna | 0 |
| 7-15 | Parcial | 50 |
| > 15 | Total | 100 |
Figura 15.1 Deficiencia del pulgar debido a la amputación en varias longitudes (escala superior) o la pérdida sensorial transversal total (escala inferior)
Pérdida sensorial transversal total
Las deficiencias de la pérdida sensorial transversal total corresponden al 50% de los valores de la amputación.
La pérdida sensorial transversal parcial representa el 50% de la pérdida sensorial (discriminación de dos puntos de 7 a 15 mm), involucra a ambos nervios digitales y recibe el 25% del valor de la deficiencia por amputación del dedo para el porcentaje correspondiente de longitud digital (Tablas 15.12 y 15.13).
Figura 15.2 Porcentaje de deficiencia digital por amputación de los dedos a varios niveles o la pérdida sensorial transversal total (escala inferior)
Pérdida sensorial transversal total
La pérdida sensorial transversal total representa el 100% de la pérdida sensorial (discriminación de dos puntos mayor de 15 mm), involucra a ambos nervios digitales y recibe el 50% del valor de la deficiencia por amputación del dedo para el porcentaje correspondiente de longitud digital (Tablas 15.12 y 15.13).
Las deficiencias por pérdida sensorial longitudinal son: el pulgar y el dedo meñique, lado radial 40% y el lado cubital del 60%; índice, medio y anular, lado radial 60%, lado cubital 40%.
Las superficies utilizadas para la oposición en las funciones de pellizco y el aspecto cubital del dedo meñique se han valorado en más. Si el dedo meñique ha sido amputado, el valor relativo de la parte cubital del dedo anular se convierte en el 60% y la de la parte radial, el 40%, ya que el dedo anular es ahora el borde digital.
Tabla 15.12 Deficiencia de dedos para las pérdidas sensoriales transversal y longitudinal en el pulgar y el dedo meñique basado en el porcentaje de longitud digital implicado
|
% de longitud dedo |
Porcentaje de deficiencia de dedos | ||||||
|---|---|---|---|---|---|---|---|
| Pérdida transversal | Pérdida longitudinal | ||||||
| Ambos nervios digitales | Nervio digital cubital | Nervio digital radial | |||||
| Total | Parcial | Total | Parcial | Total | Parcial | ||
| 100 | 50 | 25 | 30 | 15 | 20 | 10 | |
| 90 | 45 | 23 | 27 | 14 | 18 | 9 | |
| 80 | 40 | 20 | 24 | 12 | 16 | 8 | |
| 70 | 35 | 18 | 21 | 11 | 14 | 7 | |
| 60 | 30 | 15 | 18 | 9 | 12 | 6 | |
| 50 | 25 | 13 | 15 | 8 | 10 | 5 | |
| 40 | 20 | 10 | 12 | 6 | 8 | 4 | |
| 30 | 15 | 8 | 9 | 5 | 6 | 3 | |
| 20 | 10 | 5 | 6 | 3 | 4 | 2 | |
| 10 | 5 | 3 | 3 | 2 | 2 | 1 | |
Tabla 15.13 Deficiencia de dedos para las pérdidas sensoriales transversal y longitudinal en dedos índice, medio y anular basado en el porcentaje de longitud digital implicado
|
% de longitud dedo |
Porcentaje de deficiencia de dedos | ||||||
|---|---|---|---|---|---|---|---|
| Pérdida transversal | Pérdida longitudinal | ||||||
| Ambos nervios digitales | Nervio digital cubital | Ambos nervios digitales | |||||
| Total | Parcial | Total | Parcial | Total | Parcial | ||
| 100 | 50 | 25 | 20 | 10 | 30 | 15 | |
| 90 | 45 | 23 | 18 | 9 | 27 | 14 | |
| 80 | 40 | 20 | 16 | 8 | 24 | 12 | |
| 70 | 35 | 18 | 14 | 7 | 24 | 11 | |
| 60 | 30 | 15 | 12 | 6 | 18 | 9 | |
| 50 | 25 | 13 | 10 | 5 | 15 | 8 | |
| 40 | 20 | 10 | 8 | 4 | 12 | 6 | |
| 30 | 15 | 8 | 6 | 3 | 9 | 5 | |
| 20 | 10 | 5 | 4 | 2 | 6 | 3 | |
| 10 | 5 | 3 | 2 | 1 | 3 | 2 | |
15.4.c Deficiencia solo sensorial por lesión de nervio periférico.
Los nervios puramente sensoriales (ramas dorsal y palmar del mediano y el nervio cubital, nervio radial superficial; y los nervios medial, lateral y posterior del antebraquial cutáneo, etc.) se clasifican utilizando la Tabla 15.14, Deficiencia sólo sensorial por lesión del nervio periférico.
Si están lesionados dos o más nervios, la clasificación de la lesión nerviosa más grave determinará la deficiencia de todos los nervios puramente sensoriales.
Tabla 15.14 Deficiencia sólo sensorial secundaria a lesión del nervio periférico
| Clase | Mínima | Leve | Moderada | Grave |
|---|---|---|---|---|
| Descripción. | Sensación de protección mantenida, pero sin dolor. | Sensación de protección mantenida y algún dolor. | Ninguna sensación de protección (sin habilidad discriminatoria roma / afilada) o dolor importante. | Lesión múltiple de nervios puramente sensoriales (con ninguna sensación de protección) y dolor importante. |
| Deficiencia. | 1 % DES. | 2 % DES. | 3 % DES. | 4 % DES. |
15.4.d Proceso de evaluación de la Deficiencia del nervio periférico y plexo braquial.
La deficiencia de las lesiones traumáticas de nervios periféricos se define a través de los nervios específicos involucrados, y de la gravedad asociada del déficit sensorial y motor.
Esta sección no se utiliza para compresiones nerviosas ya que éstas se puntúan en la Sección de Neuropatía por compresión.
Las lesiones de nervios periféricos y plexo braquial son evaluadas de la siguiente manera:
1. Diagnóstico: Identificar el nervio lesionado. La inervación motora se muestra en la Figura 15.3 y la inervación cutánea se muestra en la Figura 15.4.
2. Evaluar las deficiencias sensoriales y motoras: Empleando la Tabla 15.10, Intervalos de gravedad sensorial y motora. Identificar el intervalo de grado / gravedad de la deficiencia sensorial o motora.
3. Identificación del intervalo de gravedad para diagnóstico correspondiente: Para lesiones del plexo braquial utilice la Tabla 15.15, deficiencia del plexo braquial: deficiencias de la extremidad superior; y para lesiones de nervios periféricos utilice la Tabla 15.16, deficiencia del nervio periférico: deficiencias de la extremidad superior, para definir la deficiencia.
4. Ajuste de grado: Ajustar el valor de la deficiencia según se describe en los criterios secundarios de ajuste de grado. Ya que los hallazgos de la exploración neurológica (tabla 15.10) definen los valores de intervalo de grado de la deficiencia del nervio periférico, no se realiza ajuste por Exploración Física (EF). Los ajustes se hacen únicamente para la Historia Funcional (HF) y para las pruebas complementarias (PC) (es decir, estudios electrofisiológicos).
Tabla 15.14.A Orígenes y funciones de los nervios periféricos de la extremidad superior que nacen del plexo braquial
Orígenes y funciones de los nervios periféricos de las EESS:
| Segmento medular | Nervio | Músculo inervado | Función |
|---|---|---|---|
| C1-2-3 | Asa cervical. | Músculos Hioides. | Movimientos laríngeos y faríngeos. |
| C4-5-6 | Largo de la cabeza. | Flexión de cabeza y cuello. | |
| C1 | Recto anterior. | ||
| C1 | Recto lateral. | Inclinación lateral de la cabeza. | |
| C2-3 | Estemocleidomastoideo. | Rotación de cabeza (unilateral), cabeza adelante y mentón arriba (bilateral). | |
| C3-4 | Trapecio. | Fijación hombros, elevación, depresión y aproximación al hombro, elevación del brazo. | |
| C3-4-5 | Diafragma. | Respiración. | |
| C4-5 | Romboides. | Aducción escápula. | |
| C2-8 | Escalenos. | Elevación costillas, inclinación lateral de la columna cervical. | |
| C3-4-5 | Rama del plexo. | Elevador escápula. | Elevación del hombro. |
| C5-6-7 | Serrato anterior. | Propulsión hombro, elevación del brazo. | |
| C5-6 | Subclavio. | Fijación primera costilla y subclavio. | |
| C4-5-6 | Supraespinoso. | Aducción del brazo, rotación externa del brazo. | |
| C5-T1 | Pectoral Mayor. | Propulsión y fijación del hombro, inspiración. | |
| C5-6-7 |
Subescapular. Redondo Mayor. |
Aducción y rotación interna del brazo. | |
| C6-7-8 | Dorsal ancho. | Aducción, extensión y rotación interna del brazo. | |
| C5-6-7 | Axilar. |
Deltoides. Redondo menor. |
Abducción del brazo, propulsión o retroversión del hombro. |
| C5-6 | Biceps braquial. | Supinación y flexión del antebrazo. | |
| C6-7 | Músculo cutáneo. | Braquial. | Flexión del antebrazo. |
| C6-7-8 | Coracobraquial. | Proyección del brazo adelante y adentro. | |
| C6-7-8 | Radial. | Triceps. | Extensión. |
| C6-7 | Braquioradial. | Flexión del antebrazo. | |
| C5-6-7 | Supinador. | Supinación del antebrazo. | |
| C6-7-8 | Ext. Radial del carpo. | Extensión de la mano con desviación radial. | |
| C7-8 | Ext. De los dedos. | Extensión de los dedos. | |
|
Extensor del meñique. Extensor del índice. |
|||
| Ext. Lunar del carpo. | Extensión y aducción de la mano. | ||
| Extensor corto pulgar. | Extensión falange proximal del pulgar. | ||
| Abductor largo pulgar. | Abducción del pulgar. | ||
| C6-7 | Mediano. | Pronador redondo. | Pronación antebrazo. |
| Flexor radial carpo. | Flexión de la mano con desviación radial. | ||
| C7-T1 | Palmar largo. | Flexión de la mano tensión de la aponeurosis palmar. | |
| Flexor Superficial de los dedos. | Flexión segunda falange 2-3-4-5 dedos. | ||
| Flexor profundo dedos2-3. | Flexión falanges distales dedos 2-3. | ||
| Flexor largo del pulgar. | Flexión falange distal pulgar. | ||
| Pronador cuadrado. | Pronación antebrazo. | ||
| Abductor corto del pulgar. | Abducción primer metatarsiano. | ||
| C8-T1 | Oponente del pulgar. | Oposición primer metatarsiano. | |
| Flexor corto del pulgar. | Flexión primera falange del pulgar. | ||
| T1 | 1-2 lumbricales. | Extensión falanges distales dedos 2-3. | |
| C7-T1 | Cubital. | Flexor ulnar del carpo. | Flexión de la mano con desviación ulnar. |
| Flexor profundo dedos 4-5. | Flexión falange distal dedos 4-5. | ||
| C8-T1 | Abductor del meñique Flexor del meñique. | Movimientos del meñique. | |
| Oponente meñique, flexor corto pulgar. | Colabora en la aducción del pulgar, plano frontal. | ||
| Interóseos dorsales. | Separación dedos. | ||
| Interóseos palmares. | Aproximación de los dedos. |
Figura 15.3 Inervación motora de la extremidad superior
Figura 15.4 Inervación cutánea de la extremidad superior y nervios periféricos y raíces relacionadas
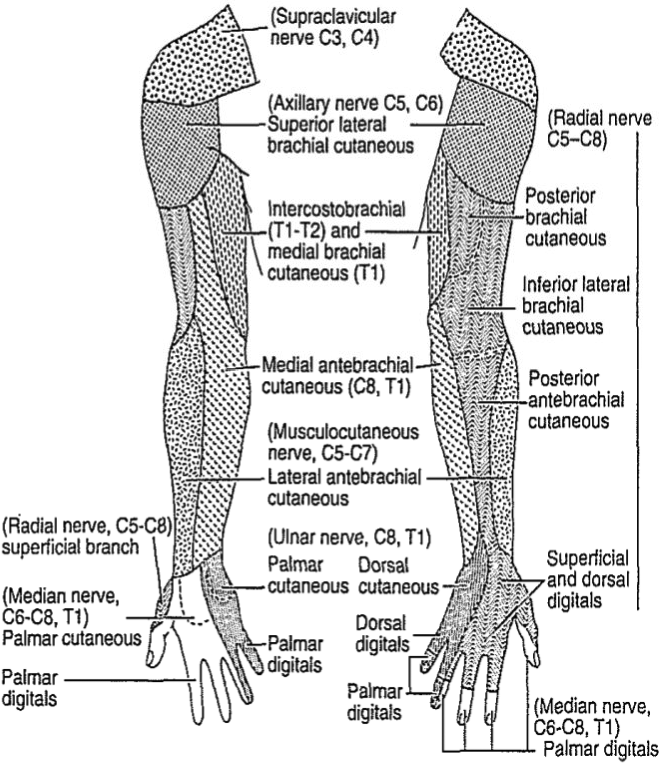
Tabla 15.15 Deficiencia del plexo braquial: Deficiencias de la extremidad superior
| Intervalos de gravedad de la | Intervalo 0 | Intervalo 1 | Intervalo 2 | Intervalo 3 | Intervalo 4 |
|---|---|---|---|---|---|
|
Graduación de la gravedad (% DES) |
0 |
1%-13 % ES |
14%-25 % ES |
26%-49% ES |
50 % - 100 % ES |
| Plexo Braquial (C5 hasta C8, T1). |
1 7 13 13 13 Déficit sensorial ligero o *SDRC II leve. Déficit motor leve. |
14 17 20 23 25 Déficit sensorial moderado o *SDRC II leve próximo a moderado. |
26 35 43 49 49 Déficit sensorial moderado o *SDRC II moderado. Déficit motor moderado. |
61 65 71 75 80 Déficit sensorial grave o *SDRC II grave. 81 85 90 95 99 Déficit sensorial muy grave o *SDRC II muy grave. 51 57 63 69 75 Déficit motor grave. 71 79 88 93 99 Déficit motor muy grave. |
|
| Tronco superior (C5, C6, Erb-Duchenne). |
0 2 3 5 6 Déficit sensorial ligero o *SDRC II leve. 7 9 11 13 13 Déficit sensorial moderado o *SDRC II moderado. 1 5 9 13 13 Déficit motor ligero. |
15 16 18 19 20 Déficit sensorial severo o *SDRC II severo. 20 21 23 24 25 Déficit sensorial muy severo o *SDRC II muy severo. 18 22 25 25 25 Déficit motor moderado. |
38 42 47 48 49 Déficit motor grave. |
53 59 66 70 74 Déficit motor muy grave. |
|
| Tronco medio (C7). |
0 0 1 1 1 Déficit sensorial ligero o *SDRC II leve. 1 2 2 3 3 Déficit sensorial moderado o *SDRC II moderado. 3 3 4 4 4 Déficit sensorial grave o *SDRC II grave. 4 4 5 5 5 Déficit sensorial muy grave o *SDRC II muy grave. 0 2 5 7 9 Déficit motor ligero. 9 11 13 13 13 Déficit motor moderado. |
18 20 22 24 25 Déficit motor grave. |
26 28 31 33 35 Déficit motor muy grave. |
||
| Tronco inferior (C8, T1, Dejerine - Klumpke). |
0 1 3 4 5 Déficit sensorial ligero o SDRC II leve (verificado objetivamente). 5 7 9 10 12 Déficit sensorial moderado o *SDRC II moderado. 1 5 9 13 13 Déficit motor ligero. |
13 13 14 15 16 Déficit sensorial grave o *SDRC II grave*. 16 17 18 19 20 Déficit sensorial muy grave o *SDRC II muy grave. 18 22 25 25 25 Déficit motor moderado. |
36 40 44 48 49 Déficit motor grave. |
50 55 61 65 69 Déficit motor muy grave. |
|
|
* SDRC II, verificado objetivamente según sección 15.5. |
|||||
Tabla 15.16 Deficiencia del nervio periférico: Deficiencias de la extremidad superior
| Intervalos de gravedad de la deficiencia | Intervalo 0 | Intervalo 1 | Intervalo 2 | Intervalo 3 | Intervalo 4 | ||||
|---|---|---|---|---|---|---|---|---|---|
|
Graduación de la gravedad (% DES) |
0 |
1 % -13 % DES |
14 % - 25 % DES |
26 % - 49 % DES |
50 % - 100 % DES |
||||
| Pectoral (medial y lateral). |
0 0 1 1 1 Déficit motor leve. 1 2 2 2 3 Déficit motor moderado. 3 3 3 3 4 Déficit motor grave. 3 3 3 3 4 Déficit motor muy grave. |
||||||||
| Axilar (circunflejo). |
0 0 1 1 1 Déficit sensorial leve o *SRD II leve. 1 2 2 3 3 Déficit sensorial moderado o *SDRC II moderado. 3 3 4 4 4 Déficit sensorial grave o *SDRC II grave. 4 4 5 5 5 Déficit sensorial muy grave o *SDRC II muy grave. 0 2 5 7 9 Déficit motor ligero. 9 11 13 13 13 Déficit motor moderado. |
18 20 22 24 25 Déficit motor grave. |
26 28 31 33 35 Déficit motor muy grave. |
||||||
| Escapular dorsal. | 0. |
0 0 1 1 1 Déficit motor leve. 1 2 2 2 3 Déficit motor moderado. 3 3 3 3 4 Déficit motor grave. 4 4 4 3 5 Déficit motor muy grave. |
|||||||
| Torácico largo. | 0. |
0 1 2 3 4 Déficit motor ligero. 4 5 6 7 8 Déficit motor moderado. 8 8 9 10 11 Déficit motor grave. 11 12 13 13 13 Déficit motor muy grave. |
|||||||
| Braquial cutáneo medial. | 0. |
0 0 1 1 1 Déficit sensorial leve o *SRD II leve. 1 2 2 3 3 Déficit sensorial moderado o *SDRC II moderado. 3 3 4 4 4 Déficit sensorial grave o *SDRC II grave*. 4 4 5 5 5 Déficit sensorial muy grave o SDRC II muy grave. |
18 20 22 24 25 Déficit motor grave. |
26 28 31 33 35 Déficit motor muy grave. |
|||||
|
Nervio mediano: |
|||||||||
| Porción por encima del punto medio del antebrazo. | 0. |
0 3 5 8 10 Déficit sensorial ligero o *SDRC II leve. 0 3 6 9 12 Déficit motor ligero. |
0 3 5 8 10 Déficit sensorial moderado o SDRC II moderado. 0 3 6 9 12 Déficit motor moderado. |
26 26 27 29 31 Déficit sensorial grave o *SDRC II grave). 32 33 35 37 39 Déficit sensorial muy grave o *SDRC II muy grave. 26 26 29 32 35 Déficit motor grave. 33 36 40 43 44 Déficit motor muy grave. |
|||||
| Rama interósea anterior. | 0. |
0 1 2 3 4 Déficit motor ligero. 4 5 6 7 8 Déficit motor moderado. 8 8 9 10 11 Déficit motor grave. 11 12 13 13 13 Déficit motor muy grave. |
|||||||
| Por debajo de la mitad del antebrazo - nervio entero (ver tabla 15.17 síndrome de túnel carpiano). | 0. |
0 3 5 8 10 Déficit sensorial ligero o *SDRC II leve. 0 1 1 2 3 Déficit motor ligero. 3 3 4 4 5 Déficit motor moderado. 5 6 6 7 8 Déficit motor grave. 7 8 9 9 10 Déficit motor muy grave. |
14 14 17 20 23 Déficit sensorial moderado o *SDRC II moderado. |
26 26 27 29 31 Déficit sensorial grave o *SDRC II grave. 32 33 35 37 39 Déficit sensorial muy grave o *SDRC II muy grave). |
|||||
| Por debajo de la mitad del antebrazo. Palmar radial digital del pulgar. | 0. |
0 0 1 1 2 Déficit sensorial leve o *SDRC II leve. 2 2 3 4 4 Déficit sensorial moderado o *SDRC II moderado. 4 5 5 5 6 Déficit sensorial grave o *SDRC II grave. 6 6 6 7 7 Déficit sensorial muy grave o *SDRC II muy grave. |
|||||||
|
Por debajo de la mitad del antebrazo. Palmar cubital digital palmar del pulgar. |
0. |
0 1 1 2 3 Déficit sensorial ligero o *SDRC II leve. 3 4 5 6 7 Déficit sensorial moderado o *SDRC II moderado. 7 7 8 8 9 Déficit sensorial grave o *SDRC II grave. 9 9 10 10 11 Déficit sensorial muy grave o *SDRC II muy grave. |
|||||||
|
Por debajo de la mitad del antebrazo. Palmar radial digital palmar del dedo índice. |
0. |
0 0 1 1 1 Déficit sensorial leve o *SDRC II leve. 1 2 2 3 3 Déficit sensorial moderado o *SDRC II moderado. 3 3 4 4 4 Déficit sensorial grave o *SDRC II grave. 4 4 5 5 5 Déficit sensorial muy grave o *SDRC II muy grave. |
|||||||
|
Por debajo de la mitad del antebrazo. Palmar cubital digital palmar del dedo índice |
0. |
0 0 1 1 1 Déficit sensorial leve o *SDRC II leve. 1 1 2 2 2 Déficit sensorial moderado o *SDRC II moderado. 2 3 3 3 3 Déficit sensorial grave o SDRC II grave. 3 3 4 4 4 Déficit sensorial muy grave o *SDRC II muy grave. |
|||||||
|
Por debajo de la mitad del antebrazo. Palmar radial digital palmar del dedo medio. |
0 |
0 0 1 1 1 Déficit sensorial leve o *SDRC II leve. 1 2 2 3 3 Déficit sensorial moderado o *SDRC II moderado. 3 3 4 4 4 Déficit sensorial grave o *SDRC II grave. 4 4 5 5 5 Déficit sensorial muy grave o *SDRC II muy grave. |
|||||||
|
Por debajo de la mitad del antebrazo. Palmar cubital digital palmar del dedo medio. |
0. |
0 0 1 1 1 Déficit sensorial ligero o *SDRC II leve. 1 1 2 2 2 Déficit sensorial moderado o *SDRC II moderado. 2 3 3 3 3 Déficit sensorial grave o *SDRC II grave. 3 3 4 4 4 Déficit sensorial muy grave o *SDRC II muy grave. |
|||||||
|
Por debajo de la mitad del antebrazo. Radial digital palmar del dedo anular. |
0 |
0 0 1 1 1 Déficit sensorial leve o *SDRC II leve. 1 1 1 2 2 Déficit sensorial moderado o *SDRC II moderado. 2 2 2 2 2 Déficit sensorial grave o *SDRC II grave. 2 3 3 3 3 Déficit sensorial muy grave. |
|||||||
|
Musculocutáneo: |
|||||||||
| Musculocutáneo. | 0. |
0 0 1 1 1 Déficit sensorial ligero o *SDRC II leve. 1 2 2 3 3 Déficit sensorial moderado o *SDRC II moderado. 3 3 4 4 4 Déficit sensorial grave o *SDRC II grave. 4 4 4 4 4 Déficit sensorial muy grave o *SDRC II muy grave. 0 2 3 5 6 Déficit motor ligero. 7 8 10 11 13 Déficit motor moderado. |
14 14 16 17 19 Déficit motor grave. 18 20 22 23 25 Déficit motor muy grave. |
||||||
|
Radial: |
|||||||||
| Brazo con deficiencia del tríceps. | 0. |
0 0 1 1 1 Déficit sensorial ligero o *SDRC II leve. 1 2 2 3 3 Déficit sensorial moderado o *SDRC II moderado. 3 3 4 4 4 Déficit sensorial grave o SDRC II grave. 4 4 5 5 5 Déficit sensorial muy grave o SDRC II muy grave. 0 3 6 9 12 Déficit motor ligero. |
14 15 17 20 23 Déficit motor moderado. 23 25 25 25 25 Déficit motor grave. |
34 36 38 40 42 Déficit motor muy grave. |
|||||
| Codo sin deficiencia de tríceps. | 0. |
0 0 1 1 1 Déficit sensorial ligero o *SDRC II leve. 1 2 2 3 3 Déficit sensorial moderado o *SDRC II moderado. 3 3 4 4 4 Déficit sensorial grave o *SDRC II grave. 4 4 5 5 5 Déficit sensorial muy grave o SDRC II muy grave. 0 2 5 7 9 Déficit motor leve. 9 11 13 13 13 Déficit motor moderado. |
18 20 22 24 24 Déficit motor grave. |
25 28 31 33 35 Déficit motor muy grave. |
|||||
|
Subescapulares: |
|||||||||
| Subescapulares (superior e inferior). | 0 |
0 0 1 1 1 Déficit motor leve. 1 2 2 2 3 Déficit motor moderado. 3 3 3 3 4 Déficit motor grave. 4 4 4 5 5 Déficit motor muy grave. |
|||||||
|
Supraescapular: |
|||||||||
| Supraescapular. | 0. |
0 0 1 1 1 Déficit sensorial ligero o *SDRC II leve. 1 2 2 3 3 Déficit sensorial moderado o *SDRC II moderado. 3 3 4 4 4 Déficit sensorial grave o *SDRC II grave. 4 4 5 5 5 Déficit sensorial muy grave o SDRC II muy grave. 0 1 2 3 4 Déficit motor ligero. 4 5 6 7 8 Déficit motor moderado. 8 9 10 11 12 Déficit motor grave. |
14 14 14 15 16 Déficit motor muy grave. |
||||||
|
Toracodorsal: |
|||||||||
| Tóracodorsal. | 0. |
0 1 1 2 2 Déficit motor leve. 3 3 4 4 5 Déficit motor moderado. 5 6 6 7 8 Déficit motor grave. 7 8 9 9 10 Déficit motor muy grave. |
|||||||
|
Cubital: |
|||||||||
| Por encima de la mitad del antebrazo. | 0. |
0 0 1 1 2 Déficit sensorial ligero o *SDRC II leve. 2 2 3 4 4 Déficit sensorial moderado o *SDRC II moderado. 4 5 5 5 6 Déficit sensorial grave o *SDRC II grave. 6 6 6 7 7 Déficit sensorial muy grave o *SDRC II muy grave. 0 3 6 9 12 Déficit motor ligero. |
14 15 17 20 23 Déficit motor moderado. |
26 26 29 32 35 Déficit motor grave. 33 36 40 43 46 Déficit motor muy grave. |
|||||
| Por debajo de la mitad del antebrazo - nervio entero (ver tabla 15.17 para el síndrome de túnel carpiano). | 0. |
0 0 1 1 2 Déficit sensorial ligero o *SDRC II leve). 2 2 3 4 4 Déficit sensorial moderado o *SDRC II moderado. 4 5 5 5 6 Déficit sensorial grave o *SDRC II grave. 6 6 6 7 7 Déficit sensorial muy grave o *SDRC II muy grave. 0 2 5 7 9 Déficit motor ligero. 9 11 13 13 13 Déficit motor moderado. |
18 20 22 24 24 Déficit motor grave. |
26 28 31 33 35 Déficit motor muy grave. |
|||||
| Por debajo de la mitad del antebrazo - cubital digital palmar del dedo anular. | 0. |
0 0 0 0 1 Déficit sensorial ligero o *SDRC II leve. 1 1 1 1 1 Déficit sensorial moderado o *SDRC II moderado. 1 1 1 2 2 Déficit sensorial grave o *SDRC II grave. 2 2 2 2 2 Déficit sensorial muy severo o *SDRC II muy severo. |
|||||||
| Por debajo de la mitad del antebrazo - radial digital palmar del dedo meñique. | 0. |
0 0 0 0 1 Déficit sensorial ligero o *SDRC II leve. 1 1 1 1 1 Déficit sensorial moderado o *SDRC II moderado. 1 1 1 2 2 Déficit sensorial grave o *SDRC II grave. 2 2 2 2 2 Déficit sensorial muy grave o *SDRC II muy grave. |
|||||||
| Por debajo de la mitad del antebrazo - cubital digital palmar del dedo meñique. | 0. |
0 0 0 0 1 Déficit sensorial ligero o *SDRC II leve. 1 1 1 2 2 Déficit sensorial moderado o *SDRC II moderado. 2 2 2 2 2 Déficit sensorial grave o *SDRC II grave. 2 3 3 3 3 Déficit sensorial muy grave o *SDRC II muy grave. |
|||||||
|
* SDRC II, verificado objetivamente según sección 15.5. |
|||||||||
15.4.e Neuropatía por compresión / atrapamiento.
El método de evaluación utilizado para calcular la deficiencia en las neuropatías por compresión difiere ligeramente del método general de DBD para el nervio periférico
La neuropatía por compresión se determina utilizando sólo los métodos descritos en esta sección y será alternativo al de otras secciones de este capítulo. Si los resultados de las pruebas electrofisiológicas diagnosticas excluyen la condición de «atrapamiento», la evaluación podría ser realizada utilizando el método DBD, mediante el diagnóstico regional apropiado (tablas 15.2, 15.3 y 15.4) para «dolor inespecífico» en mano, muñeca o codo.
En ningún caso se tendrán en cuenta puntuaciones adicionales de deficiencia para la disminución de fuerza de agarre, pérdida de movimiento, o dolor, relacionados con la neuropatía.
15.4.e.1 Diagnóstico, historia clínica, hallazgos físicos, escala funcional y estudios electrofisiológicos.
El diagnóstico de compromiso focal del nervio se basa en (1) la historia y los síntomas, (2) los signos clínicos objetivos y los hallazgos de la exploración neurológica, y (3) la documentación de los estudios electrofisiológicos. Las radiografías estándar y otros estudios de imagen también pueden ser útiles para excluir otros diagnósticos.
La gravedad de la deficiencia en el nervio y los síntomas depende de la duración, magnitud y tipo de compromiso, así como de la anatomía microscópica del nervio afectado. A efectos de esta sección:
‒ Síntomas leves intermitentes, significa que no son constantes, y que el individuo puede realizar todas las AVD, a pesar de los síntomas.
‒ Síntomas moderados intermitentes, significan que el dolor o entumecimiento no es constante, pero el individuo no es capaz de realizar al menos una de las AVD. La actividad que la persona es incapaz de hacer debe ser indicada en el informe y reflejada en el BLA.
‒ Síntomas graves constantes, significan que el dolor o entumecimiento está constantemente presente mientras el sujeto está despierto, y la pérdida de axones debe estar presente en las pruebas electrofisiológicas para confirmar la gravedad de los síntomas
15.4.e.2 Evaluación de la deficiencia por neuropatía por compresión o focal.
Los resultados de los hallazgos en las pruebas electrofisiológicas de conducción son por tanto, el «factor clave» o «criterio diagnóstico inicial «necesario, para determinar la deficiencia en esta sección y no en otra.
Las descripciones de los modificadores de grado por los hallazgos físicos y las pruebas son las siguientes:
15.4.e.2.1 Hallazgos en la exploración física: La selección de los modificadores de grado para la exploración física se basa en la documentación de los hallazgos o signos objetivos sensoriales y motores significativos.
Modificador de grado 2: La disminución de la sensibilidad.
Modificador de grado 3: La atrofia
15.4.e.2.2 Hallazgos en las pruebas de electrofisiología:
Modificador de grado 1: El retraso de la conducción.
Modificador de grado 2: El bloqueo de la conducción.
Modificador de grado 3: La pérdida de axones
En presencia de SDRC II (causalgia) asociado con neuropatía focal o tratamiento quirúrgico de la neuropatía focal, el deterioro se evalúa de acuerdo a los principios de SDRC II. Se deben cumplir los criterios diagnósticos especificados en la Sección 15.5, y la deficiencia se obtiene utilizando la Sección 15.4.d, Deficiencia del plexo braquial y nervios periféricos.
15.4.e.2.3 Neuropatías focales múltiples simultáneas.
En ocasiones se diagnostican síndromes de compromiso focal múltiple concurrente en el mismo miembro superior. Ambas deficiencias pueden ser evaluadas mediante esta sección, y en estos casos el proceso de puntuación (tabla 15.17: Deficiencia por neuropatía secundaria a atrapamiento / compresión) se aplicaría a cada diagnóstico. Al nervio calificado con la deficiencia mayor se la da una puntuación de deficiencia completa del 100%. El nervio evaluado con la deficiencia menor, se puntúa al 50% (la mitad) de la puntuación obtenida. Posterior mente los valores de las dos deficiencias son combinadas. En el caso de que la puntuación termine en 0,5%, debe ser redondeada al entero más próximo.
Si se diagnostican y se confirman por lo requisitos de inclusión de tres neuropatías focales, la tercera (o deficiencia más pequeña) no se puntúa. Si son identificados y apoyados por los requisitos de inclusión más de 3 diagnósticos de neuropatías focales, esta sección no debe ser utilizada. Se debe utilizar la sección de neuropatía periférica del capítulo de neurología (Tablas 3.10 y 3.17), ya que en estos casos casi siempre el problema principal es una neuropatía periférica generalizada.
15.4.e.2.4 Metodología de evaluación para el cálculo de la puntuación de la deficiencia por neuropatía secundaria a atrapamiento / compresión.
Para la puntuación a la deficiencia por compromiso focal del nervio, se utiliza la Tabla 15.17, Deficiencia por neuropatía secundaria a atrapamiento / compresión.
1. Diagnóstico objetivo (criterio inicial necesario).
2. Modificadores de grado: Evaluar los criterios para identificar el grado (intervalo) de los modificadores de grado apropiados, según los resultados de los hallazgos en: 1) La prueba de electrofisiología 2) La anamnesis (síntomas) y 3) Los signos en la exploración física.
3. Cálculo «modificador de grado promedio» (criterio principal): Que determinará el intervalo de gravedad. Determinar el valor medio de los 3 modificadores de grado, del punto 2, utilizando el número (grado) asociado para cada intervalo. Redondee el valor promedio al entero más cercano para determinar el «modificador de grado promedio».
4. Valor de intervalo de grado: Identificar la fila «Deficiencias de la extremidad superior (DES)» en la parte inferior de la tabla 15.17. Esta contiene el rango de valores de puntuación o «intervalos de grado» de la deficiencia para el «modificador de grado promedio» obtenido en el paso 3. Cada intervalo de grado a su vez, tiene tres valores de grado, por defecto, el «valor de intervalo de grado», se corresponde con el valor central.
5. Ajuste final de grado con la Escala Funcional (QuickDASH):
Tabla 15.17 Deficiencia por neuropatía secundaria a atrapamiento / compresión
| Clínica | Modificador de grado 0 | Modificador de grado 1 | Modificador de grado 2 | Modificador de grado 3 | Modificador de grado 4 |
|---|---|---|---|---|---|
| Hallazgos en las pruebas* (electrofisiologia). | Normal. | Retardo en la conducción (sensorial y/o motora). | Bloqueo de la conducción motora. | Pérdida del axon. | Denervación. |
| Hallazgos en la anamnesis. | Asintomático. | Síntomas leves intermitentes. | Síntomas moderados intermitentes. | Síntomas graves constantes. | NA. |
| Hallazgos a la exploración física. | Normal. | Normal. | Sensación disminuida o disestesias. | Atrofia o debilidad. | NA. |
| Escala funcional (Quick Dash). |
Normal (0-20) 0. Leve (21-40) 1. Moderado (41-60) 2. |
Normal (0-20) 0. Leve (21-40) 1. Moderado (41-60) 2. |
Leve (21-40) 1. Moderado (41-60) 2. Grave (61-80) 3. | Leve (21-40) 1. Moderado (41-60) 2. Grave (61-80) 3. | NA. |
| Deficiencia ES. | 0. | 1 2 3 | 4 5 6 | 7 8 9 | NA. |
| Intervalo de grado 0. | Intervalo de grado. | Intervalo de grado 2. | Intervalo de grado 3. | ||
|
Nota: NA indica no aplicable; ES, extremidad superior. * Criterios de interpretación para la graduación del modificador de grado para cada nervio en apéndice 15-b. |
|||||
15.5 Síndrome de Dolor Regional Complejo (SDRC).
La International Association for the Study of Pain (IASP), creó el diagnóstico de SDRC tipo I para sustituir el diagnóstico de DSR (Distrofia Simpático Refleja) y el SDRC tipo II para sustituir a la causalgia.
Un consenso internacional formal dio como resultado los criterios mostrados en la Tabla 15.18. Debe apuntarse la presencia o ausencia de los criterios objetivos mostrados en la Tabla 15.19.
En el SDRC I, los signos clínicos y los síntomas adecuados están presentes en el miembro sin encontrarse una lesión nerviosa, la evaluación de la deficiencia se basa en la Tabla 15.20: Síndrome de dolor regional complejo (Tipo I): deficiencias de la extremidad superior.
El SDRC II se considera cuando los signos y síntomas adecuados están presentes en el ámbito clínico de una lesión inequívoca de un nervio periférico especifico, por lo tanto, la evaluación se basa en la Tabla 15.16 Deficiencia del nervio periférico: deficiencias de la extremidad superior. En estos casos se deberá previamente verificar objetivamente y evaluar la gravedad del SDRC II (leve, moderado, grave o muy grave) mediante la tabla 15.20.
15.5.1 Metodología de evaluación para el cálculo de la puntuación de la deficiencia por Síndrome de dolor regional complejo.
1. Diagnóstico objetivo (criterio inicial necesario): Determinar si el SDRC es un diagnóstico objetivo evaluable confirmado (Tabla 15.18 Criterios diagnósticos objetivos para el síndrome de dolor regional complejo), si el diagnóstico ha estado presente durante al menos un año, si ha sido verificado por más de un médico y se ha realizado un proceso amplio de diagnóstico diferencial que ha permitido descartar claramente los demás diagnósticos.
2. Puntos de umbral (criterio principal): Determinar el número de «puntos de umbral» en la tabla de los criterios diagnósticos objetivos (Tabla 15.19: Puntos de criterios diagnósticos objetivos para el síndrome de dolor regional complejo).
3.1 En el SDRC tipo II (causalgia): Una vez definida la gravedad mediante la identificación del intervalo de grado (leve, moderado, grave o muy grave) en la tabla 16.13, el proceso de cálculo de la puntuación de deficiencia, en los casos de SDRC tipo II, continua en la Tabla 16.11: Deficiencia del nervio periférico: deficiencias de la extremidad superior. En los casos de SDRC tipo I, se continuará con los pasos siguientes.
3.2. Modificadores de grado (en el SDRC tipo I): Evaluar los criterios para identificar el grado (intervalo) de los modificadores de grado de ajuste apropiados, según los resultados de los hallazgos en: 1) Historia Funcional (HF): Utilizando las Tablas de Ajuste de la historia funcional (HF) Tabla 15.6; 2) Exploración Física (EF); utilizando la tabla de: Ajuste de la exploración física (EF) Tabla 15.7; 3) Las Pruebas Complementarias(PC): Utilizando la tabla: Ajuste de las pruebas complementarias (PC) Tabla 15.8; de las extremidades superiores. Identifique el número de modificadores de grado para cada factor de ajuste que se determina como fiable.
4. Cálculo «modificador de grado promedio» (en el SDRC tipo I): Calcular la media de los números de los modificadores de grado anteriores (punto 3) y emplear la información para definir el intervalo de grado de gravedad de la Tabla 15.20 (Síndrome del dolor regional complejo Deficiencias de la extremidad superior). Por defecto se considerará como valor de intervalo de grado el valor central.
5. Ajuste de grado con el «modificador de grado promedio» (en el SDRC tipo I): Si el intervalo de grado del «modificador de grado promedio» no coincide con el intervalo de grado asignado por los «puntos de umbral» de hallazgos de diagnóstico objetivo (criterio principal) (Tabla 15.19), el valor central del «intervalo de grado inicial», se modificara proporcionalmente, al alta o a la baja.
La evaluación para el SDRC es un enfoque «solitario». En el caso de asignarse la deficiencia al SDRC, en concepto de dolor no se asignará ninguna deficiencia adicional del capítulo 6 (Deficiencia relacionada con el Dolor) como tampoco se combinará la deficiencia del SDRC con ningún otro enfoque para la misma extremidad de ese capítulo.
Tabla 15.18 Criterios diagnósticos objetivos para el síndrome de dolor regional complejo
| Dolor continuo, que es desproporcionado a cualquier evento provocado. |
|
1) Debe informar al menos de un síntoma en tres de las cuatro categorías siguientes: – Sensorial: informa de hiperestesia y/o alodinia. – Vasomotor: informa de temperatura asimétrica y/o cambios de color en la piel y/o color asimétrico de la piel. – Sudomotor / Edema: informa de edema y/o cambios en la transpiración y/o sudoración asimétrica. – Motor / Trófico: informa de disminución del balance articular y/o disfunción motora (debilidad, temblor, distonía) y/o cambios tróficos (pelo, uña, piel). |
|
2) Debe manifestar al menos un signoa en el momento de la evaluación en dos o más de las siguientes categorías: – Sensorial: Evidencia de hiperalgesia (pinchazo) y/o alodinia (al tacto ligero y/o presión somática profunda y/o movimiento articular). – Vasomotor: Evidencia de temperatura asimétrica y/o cambios de color en piel y/o asimetría. – Sudomotor / Edema: Evidencia de edema y/o cambios en la transpiración y/o sudoración asimétrica. – Motor / Trófico: Evidencia disminución del balance articular y/o disfunción motora (debilidad, temblor, distonía) y/o cambios tráficos (pelo, uña, piel). |
|
No hay otro diagnóstico que explique mejor los signos y síntomas. Un signo solo cuenta si es observado y documentado en el momento de la evaluación de la deficiencia. |
Tabla 15.19 Puntos de hallazgos diagnósticos objetivos para el síndrome de dolor regional complejo
| Signos clínicos locales | Puntos |
|---|---|
| Cambios vasomotores: | |
| Color de piel: moTGD/TEAda o cianótica. | 1 |
| Temperatura de la piel: fría. | 1 |
| Edema. | 1 |
| Cambios sudomotores: | |
| Piel seca o excesivamente húmeda. | 1 |
| Cambios tróficos: | |
| Textura de la piel: lisa, no elástica. | 1 |
| Atrofia de tejido blando: especialmente punta de dedos. | 1 |
| Rigidez articular y movimiento pasivo disminuido. | 1 |
| Cambios en las uñas: alteradas, curvas, en garra. | 1 |
| Cambios en el crecimiento del cabello: caída, muy largo, fino. | 1 |
| Signos radiográficos: | |
| Radiografías: cambios tróficos en huesos, osteoporosis. | 1 |
| Gammagrafía ósea: hallazgos compatibles con SDRC. | 1 |
|
Nota: SDRC indica síndrome de dolor regional complejo. |
|
Tabla 15.20 Síndrome de Dolor Regional Complejo (SDRC): Deficiencia de la extremidad superior
|
Intervalos de gravedad de la deficiencia (SDRC II) |
Intervalo 0 Nulo |
Intervalo 1 Leve |
Intervalo 2 Moderado |
Intervalo 3 Grave |
Intervalo 4 Muy grave / total |
|---|---|---|---|---|---|
|
Porcentaje de deficiencia (ES %) (SDRC I) |
0% ES |
1%-13% ES |
14%-25% ES |
26%-49% ES |
50%-100% ES |
| Hallazgos objetivos (puntos de umbral). | ≥ 4 puntos. | ≥ 6 puntos. | ≥ 8 puntos. | ≥ 10 puntos. | |
| Valor de intervalo de gravedad (SDRC I). |
0 Diagnóstico de SDRC no sustentable. |
1 3 7 11 13 | 14 17 20 23 25 | 26 32 38 44 49 | 50 60 70 80 90 |
|
Nota: ES indica extremidad superior; SDRC, síndrome de dolor regional complejo. |
|||||
15.6 Deficiencia por amputación.
Condiciones asociadas con la amputación:
La evaluación del muñón residual debe incluir la evaluación del estado de la cobertura de los tejidos blandos y de los nervios periféricos y los sistemas vasculares y del propio hueso. En general, la puntuación de deficiencia proporcionada por un nivel dado de la amputación anatómica incluye el dolor y las molestias usuales, como clínica de miembro fantasma, contornos anormales de los tejidos blandos del muñón, y cambios vasculares como la intolerancia al frío.
Las lesiones de la punta o en la falange distal del dedo puede dar como resultado la pérdida de la pulpa (tejido suave relleno sobre el hueso de la falange distal) o la presencia de cicatrices sensibles que limitan la función. Si la pérdida de la pulpa es suficiente para calificarla como una amputación según la Figura 15.1 o la Figura 15.2, la puntuación de la deficiencia para la amputación suele ser adecuada. Si la pérdida de pulpa o una cicatriz sensible hace que el individuo excluya (no use) el dedo en tareas funcionales, hay una deficiencia adicional. En tales casos, si se ha producido una amputación puntuable, el evaluador puede combinar un 10% adicional de deficiencia de dedos con la deficiencia por amputación de dedos.
Neuromas digitales y lesión del nervio digital:
Las amputaciones a través de los dedos pueden tener pérdida residual de la sensibilidad asociada a la lesión del nervio digital y puede tener un neuroma en la parte conservada de los dedos. La pérdida de la sensibilidad es puntuada usando la Figura 15.1 y la Figura 15.2 para determinar cuánto de la longitud restante del dedo ha perdido sensibilidad, y las Tablas 15.12 y 15.13 puntúan la deficiencia considerando la longitud del dedo sobre la cual está reducida la sensibilidad y el grado de pérdida sensorial. La puntuación de deficiencia de dedos por la pérdida de sensibilidad se combina con la puntuación de deficiencia de dedos asociada a la amputación. La deficiencia de dedos no puede exceder el 100%.
Con un neuroma del nervio digital, no debe haber sensibilidad distal al neuroma (sin reconocimiento romo vs agudo y más de 20 mm de discriminación de dos puntos). Si se determina que hay un neuroma digital o dolor fantasma, puede combinarse un 10% adicional con la deficiencia de dedos.
Un dedo con una amputación no puede recibir las dos, una puntuación por un neuroma y una puntuación por una cicatriz sensible, ya que ambas puntuaciones consideran la misma disminución en la función. El 10% de deficiencia de dedos para un neuroma sintomático pueden combinarse con las deficiencias para la amputación y la pérdida sensorial.
Este método de cálculo de la deficiencia se puede repetir para cada dedo (pulgar o dedos). Incluso si ambos nervios digitales tienen neuromas, el máximo adicional permitido para neuromas y cicatrices de cada dedo es el 10% del dedo. La deficiencia final no puede superar el 100% del dedo.
Tabla 15.21 Deficiencia por amputación de la extremidad superior a varios niveles
| Nivel de amputación | % de deficiencia | |||
|---|---|---|---|---|
| Dedo | Mano |
Extremidad superior |
Toda la persona |
|
| Pulgar en: | ||||
| Articulación IF. | 50 | 20 | 18 | 11 |
| Articulación MCF. | 100 | 40 | 36 | 22 |
| Mitad del metacarpiano. | 41 | 37 | 22 | |
| Metacarpiano en CMC. | 42 | 38 | 23 | |
| Dedo índice o medio en: | ||||
| Articulación IFD. | 45 | 9 | 8 | 5 |
| Articulación IFP. | 80 | 16 | 14 | 9 |
| Articulación MCF. | 100 | 20 | 18 | 11 |
| Mitad del metacarpiano. | 21 | 19 | 11 | |
| Metacarpiano en CMC. | 22 | 20 | 12 | |
| Dedo anular o dedo meñique en: | ||||
| Articulación IFD. | 45 | 5 | 5 | 3 |
| Articulación IFP. | 80 | 8 | 7 | 4 |
| Articulación MCF. | 100 | 10 | 9 | 5 |
| Mitad del metacarpiano. | 12 | 11 | 7 | |
| Metacarpiano en CMC. | 13 | 12 | 7 | |
| Mano: | ||||
| Todos los dedos excepto el pulgar en la articulación MCF. | 60 | 54 | 32 | |
| Todos los dedos en la articulación MCF. | 100 | 90 | 54 | |
| Antebrazo / mano: | ||||
| Distal desde la inserción bicipital hasta la pérdida transmetacarpofalángica de todos los dedos. | 94-90 | 56-54 | ||
| Brazo / antebrazo: | ||||
| Distal desde la inserción deltoidea hasta la inserción bicipital. | 95 | 57 | ||
| Brazo: | ||||
| Inserción deltoidea y proximidades. | 100 | 60 | ||
| Hombro: | ||||
| Desarticulación de hombro. | 100 | 60 | ||
| Escapulotorácica (cuarto delantero). | 70 | |||
Amputaciones con pérdida del balance articular: Cualquier deficiencia derivada de la pérdida o restricción del movimiento de las articulaciones proximales se evalúa de acuerdo a la Sección Deficiencia del balance articular. Para cada unidad funcional, la puntuación de la deficiencia no puede superar el 100% de la unidad.
Puntuación final de la amputación: Utilizar el procedimiento descrito anteriormente para determinar la deficiencia debido al nivel de la amputación y también utilice la Tabla 15.21. En la mayoría de las circunstancias, la deficiencia se basa en el nivel de la amputación con el ajuste por problemas proximales y sobre la historia funcional, la exploración física y las pruebas complementarias.
15.7 Evaluación de EESS por el modelo del balance articular (BA).
La Deficiencia basada en el diagnóstico (DBD), es el método de elección para el cálculo de la deficiencia. El balance articular se usa ocasionalmente como criterio principal en la parrilla de ajuste: Algunas de las parrillas de DBD se refieren al balance articular cuando este es el mecanismo más adecuado para la puntuación de la deficiencia. Y en la mayoría de los casos como criterio secundario modificador de grado dentro de la metodología DBD.
Excepcionalmente el balance articular también puede ser utilizado para puntuar en las dos siguientes situaciones:
1. Para puntuar amputaciones, el déficit de movimiento de la parte restante de la extremidad puede ser combinado con la deficiencia por amputación.
2. Excepcionalmente en algunos casos, en los cuales una lesión severa (evaluada en intervalo 3 o 4), causa disminución de la movilidad y el porcentaje de deficiencia del BA resulta mayor que el calculado por el método de Deficiencia Basado en el Diagnóstico (DBD).
15.7.a Medición clínica del balance articular.
Si la extremidad opuesta no está involucrada ni lesionada previamente, debe utilizarse para definir lo normal para ese individuo; cualquier pérdida debería hacerse en comparación con la extremidad normal opuesta.
Las mediciones del balance articular se redondean al número entero más cercano que termina en 0. Por lo tanto, el movimiento de la articulación no se registra como 32° o 48°, sino más bien como 30° y 50°, respectivamente. El balance articular no puede ser medido con fiabilidad a nivel de grados individuales.
Tabla 15.22 Pérdida de movimiento como modificadores de grado
|
Modificador de grado |
Gravedad | Balance articular |
|---|---|---|
| 0 | Normal. | |
| 1 | Leve. | 60%-90% de movimiento normal (promedio: 75% de movimiento normal). |
| 2 | Moderado. | 30%-60% de movimiento normal (promedio: 45% de movimiento normal). |
| 3 | Grave. | < 30% de movimiento normal (promedio: 15% de movimiento normal). |
| 4 | Total. | Articulación anquilosada. |
15.8 Resumen de la evaluación de las extremidades superiores.
1. Registre los procesos y hallazgos utilizando la plantilla de registro de la evaluación de la extremidad superior (15.9).
2. Revise las pruebas complementarias.
3. Determine los diagnósticos y aquellos que serán puntuados.
4. Determine la DBD para cada diagnóstico clasificable, usando las parrillas regionales (15.2 a 15.5).
5. Utilice las parrillas de ajuste por historia funcional (HF), exploración física (EF), y pruebas complementarias (PC). El ajuste por historia funcional, en caso de haber más de un diagnóstico puntuable, se realiza sólo para el diagnóstico, de mayor puntuación, a menos que se establezca otra indicación específica.
6. Ajuste la DBD.
7. Si hay más de un diagnóstico puntuable, combine el valor final de la deficiencia a nivel de la extremidad superior (DES).
8. Identificar y calcular la deficiencia relacionada con la deficiencia del nervio periférico.
9. Identificar y calcular la deficiencia relacionada con SDRC.
10. Identifique y calcule la deficiencia relacionada con la amputación.
11. Sólo si no hay otro enfoque disponible para la puntuación, la deficiencia se calcula sobre la base de la deficiencia por el método de balance articular (BA).
12. Normalmente se emplea solamente un único enfoque y, en la amplia mayoría de los casos, el método que se emplea es el de la evaluación de la deficiencia basada en el diagnóstico. (EBD) Sin embargo, en el caso de que sean múltiples los enfoques aplicables, el técnico evaluador podrá combinar, justificándolo, las deficiencias a nivel de la extremidad superior (DES).
13. Convertir la deficiencia final de la extremidad superior (DES) a la deficiencia total de la persona (DTP).
14. Si están implicadas ambas extremidades superiores, cada una de las extremidades se puntúa por separado como DES y se convierten independientemente a deficiencia total de la persona (DTP); luego ambas puntuaciones (extremidad superior derecha e izquierda) se combinan utilizando la Tabla de valores combinados.
15. En aquellos casos que no sea posible aplicar un diagnóstico determinado según el método de DBD, ni el basado en el balance articular (BA), como en casos de alteraciones múltiples o complejas que aconsejen la evaluación la ES globalmente. Se utilizará el modelo alternativo de evaluación de EESS por alteración funcional de EESS (Tablas 3.10 y 3.17). Siempre que sea utilizado este método de evaluación no podrá emplearse ningún otro.
15.10 Plantillas de registro de evaluación de las extremidades superiores.
15.10.a Registro del balance articular de las extremidades superiores.
Nombre _______________________________________ Fecha ________
Lado Dominante _______ Derecho _______ Izquierdo______ Ambidiestro
Lado Lesionado ________ Derecho ________ Izquierdo _______ Bilateral
|
Derecho: Lesionado ___ No lesionado ___ |
Izquierdo: Lesionado ___ No lesionado ___ |
Deficiente: Derecho ___ Izq___ |
||||||
| Pulgar |
Movimiento |
Normal |
Movimiento |
Deficiencia |
Movimiento |
Deficiencia |
Deficiencia |
|
| IF | Flexión. | ≥ 80° | % Dedo | % Dedo | % Dedo | |||
| Extensión. | ≥ +10° | % Dedo | % Dedo | % Dedo | ||||
| Sumar Flexión y Extensión. | % Dedo | % Dedo | % Dedo | |||||
| MCF | Flexión. | ≥ 60° | % Dedo | % Dedo | % Dedo | |||
| Extensión. | ≥ 0° | % Dedo | % Dedo | % Dedo | ||||
| Sumar Flexión y Extensión. | % Dedo | % Dedo | % Dedo | |||||
| CMC | Aducción. | ≤ 2 cm | % Dedo | % Dedo | % Dedo | |||
| Abducción Radial. | ≤ 50° | % Dedo | % Dedo | % Dedo | ||||
| Oposición. | ≥ 7 cm | % Dedo | % Dedo | % Dedo | ||||
| Sumar todos CMC. | % Dedo | % Dedo | % Dedo | |||||
| Total | Sumar IF, MF, CMC. | % Dedo | % Dedo | % Dedo | ||||
| Convertir a Mano. | % Mano | % Mano | % Mano | |||||
| Índice |
Movimiento |
Normal |
Movimiento |
Deficiencia |
Movimiento |
Deficiencia |
Deficiencia |
|
| IFD | Flexión. | ≥ 70° | % Dedo | % Dedo | % Dedo | |||
| Extensión. | ≥ 0° | % Dedo | % Dedo | % Dedo | ||||
| Sumar Flexión y Extensión. | % Dedo | % Dedo | % Dedo | |||||
| IFP | Flexión. | ≥ 100° | % Dedo | % Dedo | % Dedo | |||
| Extensión. | ≥ 0° | % Dedo | % Dedo | % Dedo | ||||
| Sumar Flexión y Extensión. | % Dedo | % Dedo | % Dedo | |||||
| MCF | Flexión. | ≥ 90° | % Dedo | % Dedo | % Dedo | |||
| Extensión. | ≥ +20 | % Dedo | % Dedo | % Dedo | ||||
| Sumar Flexión y Extensión. | % Dedo | % Dedo | % Dedo | |||||
| Total | IFD, IFP and MF combinadas. | % Dedo | % Dedo | % Dedo | ||||
| Convertir a Mano. | % Mano | % Mano | % Mano | |||||
| Medio |
Movimiento |
Normal |
Movimiento |
Deficiencia |
Movimiento |
Deficiencia |
Deficiencia |
|
| IFD | Flexión. | ≥ 70° | % Dedo | % Dedo | % Dedo | |||
| Extensión. | ≥ 0° | % Dedo | % Dedo | % Dedo | ||||
| Sumar Flexión y Extensión. | % Dedo | % Dedo | % Dedo | |||||
| IFP | Flexión. | ≥ 100° | % Dedo | % Dedo | % Dedo | |||
| Extensión. | ≥ 0° | % Dedo | % Dedo | % Dedo | ||||
| Sumar Flexión y Extensión. | % Dedo | % Dedo | % Dedo | |||||
| MCF | Flexión. | ≥ 90° | % Dedo | % Dedo | % Dedo | |||
| Extensión. | ≥ +20 | % Dedo | % Dedo | % Dedo | ||||
| Sumar Flexión y Extensión. | % Dedo | % Dedo | % Dedo | |||||
| Total | IFD, IFP and MF combinadas. | % Dedo | % Dedo | % Dedo | ||||
| Convertir a Mano. | % Mano | % Mano | % Mano | |||||
| Anular |
Movimiento |
Normal |
Movimiento |
Deficiencia |
Movimiento |
Deficiencia |
Deficiencia |
|
| IFD | Flexión. | ≥ 70° | % Dedo | % Dedo | % Dedo | |||
| Extensión. | ≥ 0° | % Dedo | % Dedo | % Dedo | ||||
| Sumar Flexión y Extensión. | % Dedo | % Dedo | % Dedo | |||||
| IFP | Flexión. | ≥ 100° | % Dedo | % Dedo | % Dedo | |||
| Extensión. | ≥ 0° | % Dedo | % Dedo | % Dedo | ||||
| Sumar Flexión y Extensión. | % Dedo | % Dedo | % Dedo | |||||
| MCF | Flexión. | ≥ 90° | % Dedo | % Dedo | % Dedo | |||
| Extensión. | ≥ +20 | % Dedo | % Dedo | % Dedo | ||||
| Sumar Flexión y Extensión. | % Dedo | % Dedo | % Dedo | |||||
| Total | IFD, IFP and MCF. | % Dedo | % Dedo | % Dedo | ||||
| Convertir a Mano. | % Mano | % Mano | % Mano | |||||
| Meñique |
Movimiento |
Normal |
Movimiento |
Deficiencia |
Movimiento |
Deficiencia |
Deficiencia |
|
| IFD | Flexión. | ≥ 70° | % Dedo | % Dedo | % Dedo | |||
| Extensión. | ≥ 0° | % Dedo | % Dedo | % Dedo | ||||
| Sumar Flexión y Extensión. | % Dedo | % Dedo | % Dedo | |||||
| IFP | Flexión. | ≥ 100° | % Dedo | % Dedo | % Dedo | |||
| Extensión. | ≥ 0° | % Dedo | % Dedo | % Dedo | ||||
| Sumar Flexión y Extensión. | % Dedo | % Dedo | % Dedo | |||||
| MCF | Flexión. | ≥ 90° | % Dedo | % Dedo | % Dedo | |||
| Extensión. | ≥ +20 | % Dedo | % Dedo | % Dedo | ||||
| Sumar Flexión y Extensión. | % Dedo | % Dedo | % Dedo | |||||
| Total | IFD, IFP y MCF. | % Dedo | % Dedo | % Dedo | ||||
| Convertido a Mano. | % Mano | % Mano | % Mano | |||||
| MANO TOTAL | Sumar % toda la mano por todos los dedos. | % Mano | % Mano | % Mano | ||||
| Convertir a Extremidad Superior. | % ES | % ES | % ES | |||||
| Muñeca |
Movimiento |
Normal |
Movimiento |
Deficiencia |
Movimiento |
Deficiencia |
Deficiencia |
|
| Flexión. | ≥ 60° | % ES | % ES | % ES | ||||
| Extensión. | ≥ 60° | % ES | % ES | % ES | ||||
| Sumar Flexión y Extensión. | % ES | % ES | % ES | |||||
| Desviación radial. | ≥ 20° | % ES | % ES | % ES | ||||
| Desviación cubital. | ≥ 30° | % ES | % ES | % ES | ||||
| Radial I y cubital añadidas. | % ES | % ES | % ES | |||||
| Total | Sumar toda la muñeca. | % ES | % ES | % ES | ||||
| Codo |
Movimiento |
Normal |
Movimiento |
Deficiencia |
Movimiento |
Deficiencia |
Deficiencia |
|
| Flexión. | ≥ 140° | % ES | % ES | % ES | ||||
| Extensión. | ≥ 0° | % ES | % ES | % ES | ||||
| Sumar Flexión y Extensión. | % ES | % ES | % ES | |||||
| Pronación. | ≥ 80° | % ES | % ES | % ES | ||||
| Supinación. | ≥ 80° | % ES | % ES | % ES | ||||
| Sumar pronación y supinación. | % ES | % ES | % ES | |||||
| Total | Sumar todo el codo. | % ES | % ES | % ES | ||||
| Hombro |
Movimiento |
Normal |
Movimiento |
Deficiencia |
Movimiento |
Deficiencia |
Deficiencia |
|
| Flexión. | ≥ 180° | % ES | % ES | % ES | ||||
| Extensión. | ≥ 50° | % ES | % ES | % ES | ||||
| Sumar Flexión y Extensión. | % ES | % ES | % ES | |||||
| Abducción. | ≥ 170° | % ES | % ES | % ES | ||||
| Aducción. | ≥ 40° | % ES | % ES | % ES | ||||
| Sumar Abducción y. | % ES | % ES | % ES | |||||
| Rotación interna. | ≥ 80° | % ES | % ES | % ES | ||||
| Rotación externa. | ≥ 60° | % ES | % ES | % ES | ||||
| Rotaciones añadidas. | % ES | % ES | % ES | |||||
| Total | Sumar todo el hombro. | % ES | % ES | % ES | ||||
| Combinada |
Combinar Mano. Muñeca. Codo y Hombro. |
% ES | % ES | % ES | ||||
15.10.b Ejemplo de registro de la deficiencia de la extremidad superior.
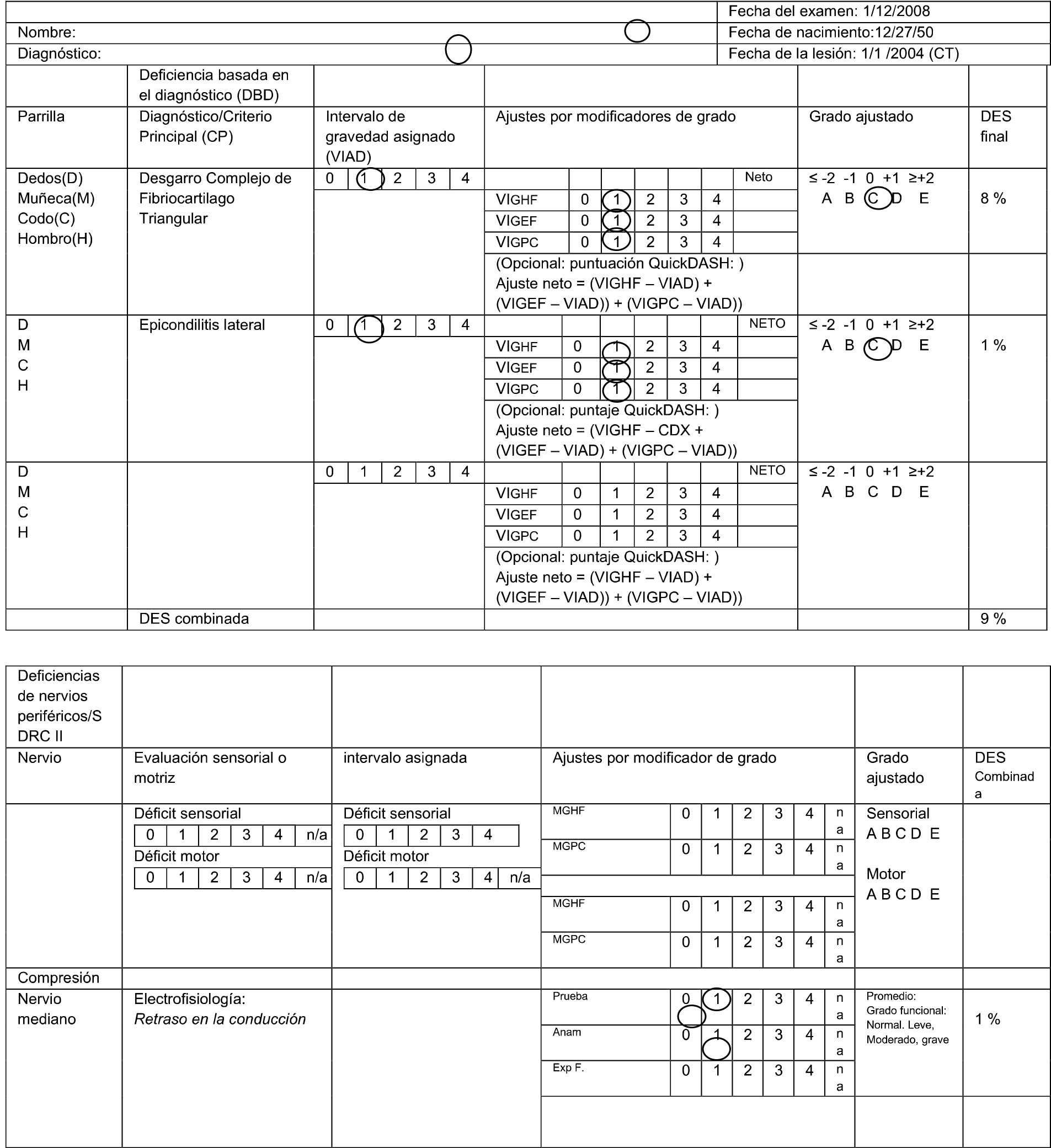
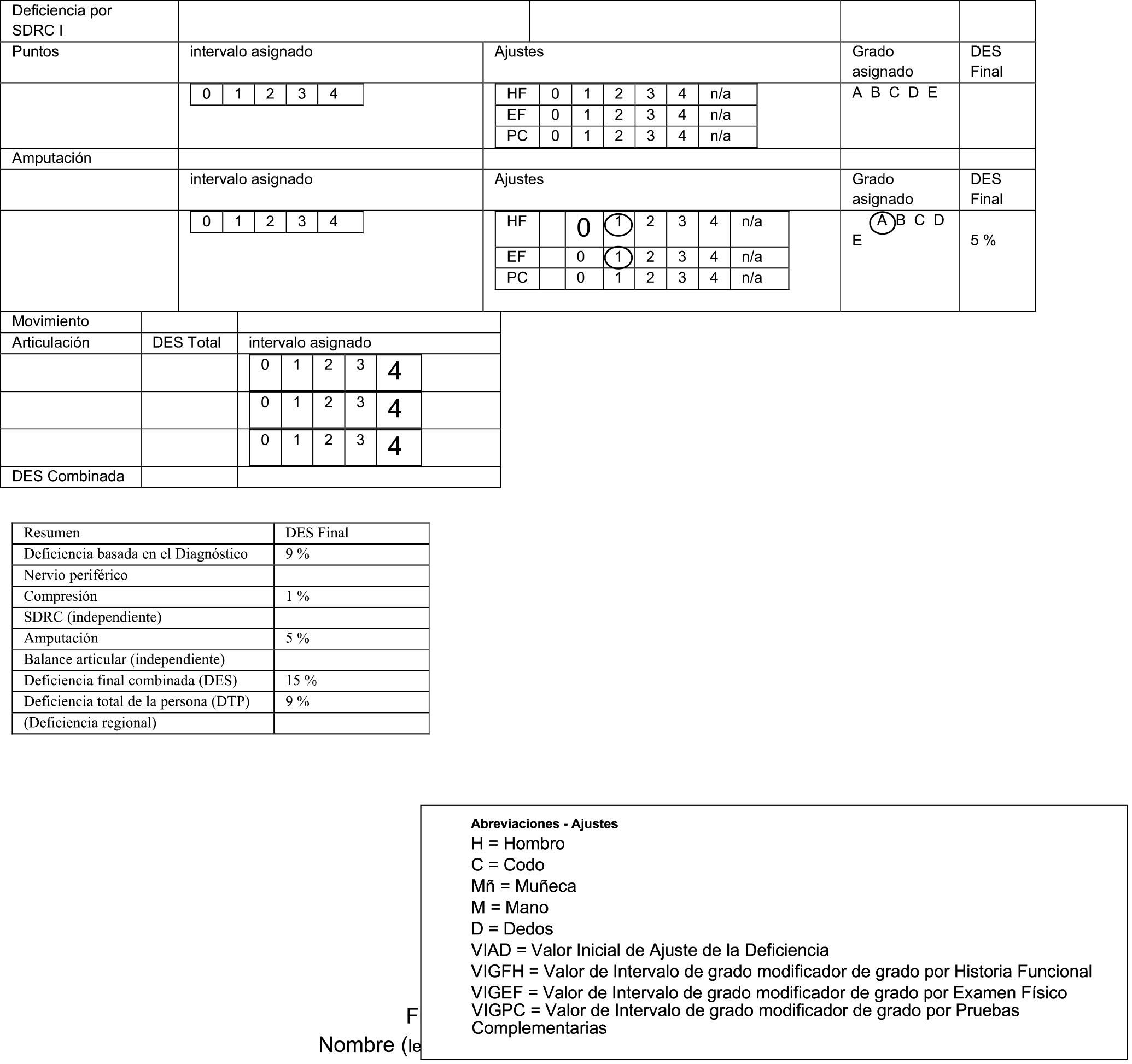
15.11 Anexos.
15.11.1 Apéndice 15.A: Cuestionario de evaluación del funcionamiento para las AVD con la extremidad superior.
Cuestionario funcionamiento para deficiencias de extremidad superior (QuikDASH)
| Gravedad de la dificultad para realizar la actividad descrita | |||||
|---|---|---|---|---|---|
|
Sin dificultad |
leve | Moderada | Grave | Total | |
| 1. Abrir un bote de cristal nuevo. | 1 | 2 | 3 | 4 | 5 |
| 2. Realizar tares duras de la casa (p.ej. Fregar el suelo, limpiar paredes, etc.). | 1 | 2 | 3 | 4 | 5 |
| 3. Cargar una bolsa del supermercado o un maletín. | 1 | 2 | 3 | 4 | 5 |
| 4. Lavarse la espalda. | 1 | 2 | 3 | 4 | 5 |
| 5. Usar un cuchillo para cortar la comida. | 1 | 2 | 3 | 4 | 5 |
| 6. Actividades de entretenimiento que requieren algo de esfuerzo o impacto para su brazo, hombro o mano (p, ej, golf, martillear, tenis o a la petanca). | 1 | 2 | 3 | 4 | 5 |
| 7. Durante la última semana, ¿su problema en el hombro, brazo o mano ha interferido con sus actividades sociales normales con la familia, sus amigos, vecinos o grupos? | 1 | 2 | 3 | 4 | 5 |
| 8. Durante la última semana, ¿ha tenido usted dificultad para realizar su trabajo u otras actividades cotidianas debido a su problema en el brazo, hombro o mano? | 1 | 2 | 3 | 4 | 5 |
| 9. Dolor en el brazo, hombro o mano. | 1 | 2 | 3 | 4 | 5 |
| 10. Sensación de calambres (hormigueos y alfilerazos) en su brazo hombro o mano. | 1 | 2 | 3 | 4 | 5 |
| 11. Durante la última semana, ¿Cuánta dificultad ha tenido para dormir debido a dolor en el brazo, hombro o mano? | 1 | 2 | 3 | 4 | 5 |
Graduación del QuickDASH (Suma de la puntuación x 100/55).
(0-20 Normal; 21-40 Leve; 41-60 Moderado; 60-80 Grave; 81-100 Muy grave.)
Cálculo de la puntuación del «Quick Dash» (Discapacidad / Síntomas) = suma de la puntuación de cada una de las respuestas multiplicado por 100 y dividido por el máximo de puntuación posible.
Capítulo 16
Extremidades inferiores
16.1 Principios de evaluación:
Son similares a los de la evaluación de EESS.
Tabla 16.1 Graduación de los intervalos de gravedad de la deficiencia
| Intervalos de gravedad | Rango de gravedad de deficiencia | ||
|---|---|---|---|
|
Intervalos de gravedad |
Problema |
Deficiencia de la extremidad inferior (DEI) |
Deficiencia total de la persona (DTP) |
| 0 | Sin hallazgos objetivos | 0% | 0% |
| 1 | Leve | 1% - 13% DEI | 1% - 5% DTP |
| 2 | Moderado | 14% - 25% DEI | 6% - 10% DTP |
| 3 | Grave | 26% - 49% DEI | 11% - 19% DTP |
| 4 | Muy grave | 50% - 100% DEI | 20% - 40% DTP |
16.2 Evaluación de la deficiencia de EEII por el modelo de deficiencias Basadas en el Diagnóstico (DBD).
16.2.1 Metodología.
16.2.1.a El Diagnóstico (Criterio principal):
La mayoría de las deficiencias de la extremidad inferior se calculan empleando el método de la deficiencia basada en el diagnóstico (DBD). El intervalo grado de la deficiencia (IGD) se determina por el diagnóstico que a su vez se subdivide en unos hallazgos clínicos específicos para la condición de salud evaluada, constituyendo uno de ellos el criterio principal (CP), para en un segundo tiempo ser ajustado por los criterios secundarios de ajuste (CSA) entre los que se incluyen la historia funcional para realizar AVD basada en lo informado por la persona (HF), la exploración física (EF) y las pruebas complementarias (PC) relevantes. Los CSA modificadores del grado, o criterios secundarios de ajuste (CSA), se tendrán en cuenta solamente si se determina que son fiables y que están relacionados con el diagnóstico.
16.2.2 Deficiencias Basadas en el Diagnóstico (DBD).
16.2.2.a Criterio Principal (CP): Criterios basados en el diagnóstico (DBD) (parrillas regionales).
Pie y tobillo:
Tabla 16.2 Parrilla regional de pie y tobillo - Deficiencia de la Extremidad Inferior (DEI)*
| Intervalos de gravedad de la deficiencia | Intervalo 0 | Intervalo 1 | Intervalo 2 | Intervalo 3 | Intervalo 4 |
|---|---|---|---|---|---|
|
Graduación de la gravedad Deficiencia El (%) |
0% DEI |
1% -13% DEI |
14% - 25% DEI |
26% - 49% DEI |
50% -100% DEI |
| Tejidos blandos | |||||
| Uñas, Callos / úlcera plantar recurrente; contusión / lesión por aplastamiento; fascitis plantar; fibromatosis plantar; masa de tejidos blandos (ganglios, etc.) sintomática; bursitis retrocalcánea. |
0 Sin hallazgos anormales, objetivos significativos en la exploración o estudios radiográficos. |
0 1 1 2 2 Hallazgos a la palpación, coherentes, significativos y/o hallazgos radiográficos. |
|||
|
Músculo / tendón: |
|||||
| Desgarrado, tendinitis o ruptura del tendón del tibial posterior, Aquiles, tendón peroneal o tibial anterior (todos los tendones por debajo). |
0 Sin hallazgos anormales objetivos, significativos de lesión de músculo o tendón. |
0 1 1 2 2 Hallazgos a la palpación y/o radiográficos. 3 4 5 6 7 Déficits leves en el movimiento. 7 8 10 12 13 Déficits moderados en el movimiento y/o debilidad importante. |
14 15 16 17 18 Deformidad flexible y pérdida de función específica de tendón. |
28 31 34 37 40 Deformidad rígida y pérdida de función específica de tendón. |
|
|
Desgarrado, tendinitis o ruptura del tendón. Todos los demás tendones. |
0 Sin hallazgos anormales objetivos significativos de lesión de musculo o tendón. |
0 1 1 2 2 Hallazgos a la palpación y/o radiográficos. 1 2 2 2 3 Déficits leves en el movimiento. 3 4 5 6 7 Déficits moderados en el movimiento y/o debilidad importante. |
|||
|
Ligamento / hueso / articulación: |
|||||
|
Inestabilidad articular. Laxitud ligamentosa / traumática. Tobillo (incluida sindesmosis) (referencia tabla 16.8, ajustes para pruebas complementarias). |
0 Sin hallazgos anormales, objetivos significativos de lesión de músculo o tendón. |
0 1 1 2 2 Inestabilidad clínica. 3 4 5 6 7 Laxitud ligamentosa leve (Radiografía AP de estrés: 2-3 mm de desgarro o 5-9 grados de apertura en varo con respecto al lado normal opuesto). 7 8 10 12 13 Laxitud ligamentosa moderada (RX AP de estrés: 4-6 mm de desgarro o 10-15 grados en varo con respecto al lado opuesto normal; RX lateral de estrés: cajón anterior 4-6-mm apertura en exceso a lado sano opuesto). |
14 15 16 17 18 Laxitud ligamentosa grave en Rx de posición forzada, > 6 mm de desgarro o de 10 -15 grados de apertura en varo con respecto a lado normal opuesto RX lateral de estrés: cajón anterior > 6 mm de apertura en exceso con respecto al lado normal). |
||
| Inestabilidad / ligamentosa / laxitud ligamentosa / traumática metatarsofalángica. |
0 Sin hallazgos objetivos anormales significativos de lesión de músculo o tendón. |
1 2 4 6 7 Inestabilidad dorsal en comparación con lado opuesto. |
|||
|
Fractura / luxación: |
|||||
| Tibia (extra-articular). |
0 Curada, sin déficits objetivos. |
3 4 5 6 7 No desplazada con hallazgos mínimos. 5 7 9 11 13 Déficits de movimiento moderado y/o alineamiento defectuoso. |
14 17 19 21 24 Déficits de movimiento moderado a grave y alineamiento defectuoso moderado a grave. |
26 28 30 32 34 Alineamiento defectuoso muy grave. Sin unión, con angulación o deformidad rotacional o unión con osteomielitis. |
50 52 54 56 58 Infectada. Sin unión. |
| Tibia (Pilón intraarticular / plafón). |
0 Curada, sin déficits objetivos. |
3 4 5 6 7 No desplazada, con hallazgos mínimos. 7 8 10 12 13 Déficits de movilidad leves de y/o alineación defectuosa. |
19 20 22 24 25 Déficits de movimiento moderados a graves y/o alineación defectuosa moderado a grave. |
31 34 37 40 43 Alineación defectuosa muy grave, sin unión, con angulación o deformidad rotacional o unión con osteomielitis. |
52 56 60 64 68 Infectada, sin unión. |
| Tobillo (maleolar, bimaleolar, trimaleolar). | |||||
| Astrágalo. |
0 Curada, sin déficits objetivos. |
3 4 5 6 7 No desplazada con hallazgos mínimos. 7 8 10 12 13 Déficits de movilidad leves y/o alineación defectuosa leve; necrosis avascular sin colapso del cuerpo astrágalo. |
19 20 22 24 25 Déficits moderado a grave en la movilidad y/o alineación defectuosa moderada a grave; necrosis avascular con colapso del cuerpo astrágalo. |
31 34 37 40 43 Alineación defectuosa muy grave, no-unión, con angulación o deformidad rotacional o unión con osteomielitis. |
52 56 60 64 68 Sin unión, infectada. |
| Calcáneo. |
0 Curada, sin déficits objetivos. |
3 4 5 6 7 No desplazada con hallazgos mínimos. 7 8 10 12 13 Déficits de movimiento moderados y/o alineación defectuosa leve / angulación. |
19 20 22 24 25 Déficit de movilidad moderado a grave y/o alineación defectuosa moderado / angulación. |
31 34 37 40 43 Alineación defectuosa muy grave o no unión con angulación. |
|
| Navicular / cuboideo / transtarsal / Charcot. |
0 Curada, sin déficits objetivos. |
2 3 3 3 4 No desplazada con hallazgos mínimos. 5 6 7 8 9 Deficiencia de movilidad leve y/o alineación defectuosa leve / angulación. |
14 15 16 17 18 Déficit de movilidad moderado a grave y/o alineación defectuosa moderada / angulación. |
26 28 30 32 34 Alineación defectuosa muy grave o no unión con angulación. |
|
| Metatarsal / tarsal / dislocación (Lisfranc). |
0 Curada, sin hallazgos objetivos. |
2 3 3 3 4 No desplazada con hallazgos mínimos. 5 6 7 8 9 Déficit de movilidad leves y/o alineación defectuosa leve / angulación. |
14 15 16 17 18 Déficit de movilidad moderado a grave y/o alineación defectuosa moderada a grave / angulación. 14 15 16 17 18 Alineación defectuosa muy grave o no-unión con angulación, sin afectación de la 4ª o 5ª articulación tarsometatarsiana. |
26 28 30 32 34 Alineación defectuosa muy grave o no-unión con angulación, o afectación de la 4ª y 5ª articulación metatarsiana. |
|
| Sesamoideo(s). |
0 Curada, sin deficiencias objetivas. |
0 1 1 2 2 No desplazada con hallazgos anormales en exploración. 3 4 5 6 7 Desplazada o fragmentada. |
|||
| Falange. | |||||
| Metatarsiana. |
0 Curada, sin deficiencias objetivas. |
2 3 3 3 4 1° metatarsiano -no desplazada con hallazgos mínimos. 7 8 10 12 13 1° metatarsiano –con angulación y metatarsalgia. 0 1 1 2 2 Otras metatarsianos no desplazadas -con hallazgos de exploración anormales. 3 4 5 6 7 Otras metatarsianos con angulación y metatarsalgia. 7 8 10 12 13 Múltiple metatarsianos con angulación y metatarsalgia. |
|||
|
Deformidad: |
|||||
| Pie medio-cavo. |
1 2 2 2 3 Leve. 5 6 7 8 9 Moderado. |
||||
| Porción media del pie plano-valgo-convexo congénito, o pie en «mecedora». |
3 4 5 6 7 Leve. 7 8 10 12 13 Moderada. |
16 18 20 22 24 Grave. |
|||
|
Artrosis: |
|||||
| Pan-Astrágalo (Tibial-astrágalo, astrágalo-calcánea, astrágalo-navicular). |
26 28 30 32 34 1-2 mm de intervalo cartilaginoso en las tres articulaciones. |
52 56 60 64 68 0-1 mm de intervalo cartilaginoso en las tres articulaciones o pérdida grave del movimiento en las tres articulaciones. |
|||
| Tobillo. |
0 Intervalo de cartílago > 3 mm. |
1 2 2 2 3 Osteofitos leves con invasión, defecto de cartílago en todo el espesor articular, cambios quísticos en un lado de la articulación, foco de necrosis avascular o fractura osteocondral no unida. 3 4 5 6 7 Intervalo de cartílago de 3 mm. |
14 15 16 17 18 Intervalo de cartílago de 2 mm, cambios quísticos en ambos lados de la articulación, área grande de necrosis avascular. 16 18 20 22 24 Intervalo de cartílago del mm. |
26 28 30 32 34 Sin intervalo de cartílago. |
|
| Subastrágalo. |
0 Intervalo de cartílago > 2 mm. |
0 1 1 2 2 Osteofitos leve con invasión, defecto de cartílago articular en todo el espesor articular, cambios quísticos en un lado de la articulación, foco de necrosis avascular o fractura osteocondral no unida. 3 4 5 6 7 Intervalo de cartílago de 2 mm. |
14 15 16 17 18 Intervalo de cartílago de 1 mm. 19 20 22 24 25 Sin intervalo de cartílago. |
||
|
Astrágalo-navicular. |
0 Intervalo de cartílago > 1 mm. |
0 1 1 2 2 Osteofitos leve con invasión, defecto de cartílago articular en todo el espesor articular, cambios quísticos en un lado de la articulación, foco de necrosis avascular o fractura osteocondral no unida. 7 8 10 12 13 Intervalo de cartílago del mm. |
16 18 20 22 24 Sin intervalo de cartílago. |
||
| Calcáneocuboidea. | 0 Intervalo de cartílago > 1 mm. |
3 4 5 6 7 Intervalo de cartílago de 1 mm. 7 810 12 13 Sin intervalo de cartílago. |
|||
| Primera articulación metatarsofalángica. | |||||
| Otras articulaciones metatarsofalángicas |
0 Intervalo de cartílago > 1 mm. |
1 2 2 2 3 Intervalo de cartílago 1 mm. 5 6 7 8 9 Sin intervalo de cartílago. |
|||
| Articulaciones Interfalángicas. |
0 Lesión osteocondral asintomática. |
0 1 1 2 2 Lesión osteocondral sintomática < 5 mm. 3 4 5 6 7 Lesión osteocondral sintomática ≥ 5 mm o lesiones múltiples. |
|||
|
Artrodesis (anquilosis articular, fusión): |
|||||
| Pan-astrágalo (tibial-astrágalo, astrágalo-calcánea, astrágalo-navicular). |
50 56 60 64 64 Posición neutra. 59 67 75 75 75 Alineamiento defectuoso. |
||||
| Fusión tibio calcánea (tibial-astrágalo, astrágalo-calcánea, astrágalo-navicular). |
37 40 43 46 49 Neutra. |
50 56 60 64 64 Alineamiento defectuoso. |
|||
| Tobillo |
7 8 10 12 13 Posición neutra. |
16 18 20 22 24 Alineamiento defectuoso leve (dorsiflexión 10-19°, flexión plantar 10-19°, posición en varo 5-9°, posición en valgo 5-9°, mal rotación interna, 0-9° o mal rotación externa 15-19°). |
26 28 30 32 34 Alineamiento defectuoso moderado (dorsiflexión > 19°, flexión plantar 20-29°, posición en varo 10-19°, posición en valgo 10-19°, malrotación interna 10-29°, o mal rotación externa 20-39°) o sin unión. |
52 56 60 64 68 Alineamiento defectuoso grave (flexión plantar en varo > 19°, posición en valgo > 19°, mal rotación interna > 29°, o mal rotación externa > 39°) o sin unión infectada. |
|
| Subastrágalo |
7 8 10 12 13 Posición neutra (igual a la del lado normal opuesto). |
16 18 20 22 24 Alineamiento defectuoso leve (posición en varo, 1°-3° mayor que la del lado opuesto normal o en valgo 5-9° mayor. |
26 28 30 32 34 Alineamiento defectuoso moderado (posición en varo, 4°-6° mayor que la del lado opuesto normal o en valgo 10-14° mayor. |
52 56 60 64 68 Alineamiento defectuoso grave (posición en varo, > 6° mayor que lado opuesto normal o en valgo > 14° mayor. |
|
| Artrodesis doble o triple (astrágalo-calcánea, astrágalonavicular, calcáneo-cuboidea). |
7 8 10 12 13 Posición neutra. |
14 15 16 17 18 Alineamiento defectuoso leve (posición en varo, 1°-3° mayor que la del lado opuesto normal o en valgo 5-9° de lo normal). |
26 28 30 32 34 Alineamiento defectuoso moderado (posición en varo, 4°-6° mayor que la del lado opuesto normal o en valgo 10-14° de lo normal). |
52 56 60 64 68 Alineamiento defectuoso grave (posición en varo, > 6° mayor que la del lado opuesto normal o en valgo > 14° de lo normal). |
|
| Dedos del pie. |
7 8 10 12 13 Dedo gordo solamente. 0 1 1 2 2 Dedos pequeños (según dedo). |
14 15 16 17 18 Dedos gordo y pequeño. |
|||
| Sustitución total de tobillo. |
21 23 25 25 25 Buen resultado (buena posición, estable, funcional) déficit. |
31 34 37 40 43 Resultado regular (posición regular, inestabilidad leve y/o déficit leve de movimiento). |
59 63 67 71 75 Mal resultado (mala posición, inestabilidad moderada a grave, y/o moderado a grave de movimiento). 67 71 75 79 83 Mal resultado con infección crónica. |
||
|
Acortamientos de EI: |
|||||
|
16 18 20 22 24 Acortamiento de EI de ≥ 7 cm, en relación a contralateral. |
|||||
|
* La DEI (Deficiencia de Extremidad Inferior) deberá convertirse a DTP (Deficiencia Total de la Persona) con la Tabla 16.9. |
|||||
Rodilla:
Tabla 16.3 Parrilla regional de la rodilla Deficiencia de la Extremidad Inferior (DEI)
| Intervalos de gravedad de la deficiencia | Intervalo 0 | Intervalo 1 | Intervalo 2 | Intervalo 3 | Intervalo 4 |
|---|---|---|---|---|---|
|
Graduación de la gravedad Deficiencia EI (%) |
0% DEI | 1% -13% DEI | 14% - 25% DEI | 26% - 49% DEI | 50% -100% DEI |
|
Tejidos blandos: |
|||||
| Bursitis, plica, contusión h/o, u otras lesiones de tejidos blandos. |
0 Sin hallazgos anormales, objetivos significativos en la exploración o en los estudios radiográficos. |
0 1 1 2 2 Hallazgos aleatorios consistentes, significativos y/o hallazgos radiográficos. 1 2 2 2 3 Deficiencias consistentes en el movimiento. |
|||
|
Músculo / tendón: |
|||||
| Tensión; tendinitis; o tendón desgarrado. |
0 Sin hallazgos anormales, objetivos, significativos de músculo o lesión de tendón. |
1 2 2 2 3 Hallazgos a la palpación y/o radiográficos. 5 6 7 8 9 Deficiencias moderados en el movimiento. 7 8 10 12 13 Deficiencias moderadas en movimiento y/o debilidad importante. |
|||
| Miositis osificante (osificación hipertrófica). |
0 1 1 2 2 Pequeña. 3 4 5 6 7 Masa grande, palpable con movilidad reducida de la rodilla. |
||||
|
Ligamento / hueso / articulación: |
|||||
| Lesión de menisco. |
1 2 2 2 3 Meniscectomía parcial (medial o lateral, desgarro de menisco o reparación de menisco). 5 6 7 8 9 Meniscectomía total (medial o lateral) o trasplante de menisco (aloinjerto). 7 8 10 12 13 Parcial (medial y lateral). |
14 16 18 20 22 25 Total (medial y lateral). |
|||
| Lesión de ligamento cruzado o colateral; cirugía no es un criterio de puntuación. |
0 Sin inestabilidad. |
7 8 10 12 13 Laxitud leve. |
14 15 16 1718 Laxitud moderada. |
||
| Lesión de ligamento cruzado y colateral; cirugía no es un criterio de puntuación. |
0 Sin inestabilidad. |
7 8 10 12 13 Laxitud leve. |
19 20 22 24 25 Laxitud moderada. |
31 34 37 40 43 Laxitud grave. |
|
|
Lesión de rótula: |
|||||
| Subluxación o luxación de rótula. |
0 Sin inestabilidad. |
5 6 7 8 9 Inestabilidad leve. |
14 15 16 17 18 Inestabilidad moderada. 19 20 22 24 25 Inestabilidad grave. |
||
| Patelectomía. |
5 6 7 8 9 Parcial. |
19 20 22 24 25 Total. |
|||
|
Fractura: |
|||||
| Fractura de la diáfisis femoral. |
0 No desplazada, sin hallazgos anormales objetivos, significativos. |
5 6 7 8 9 Hallazgos de exploración anormales y <10° de angulación. |
14 15 16 17 18 10°-19° de angulación. |
31 34 37 40 43 20°+ angulación. |
52 56 60 64 68 Sin unión y/o infectada. |
| Fractura supracondílea o intercondílea. |
0 No desplazada, sin hallazgos anormales objetivos significativos. |
3 4 5 6 7 No desplazada con hallazgos de exploración anormales. 7 8 10 12 13 5°-9° de angulación. |
19 20 22 24 25 10°-19° de angulación. |
31 34 37 40 43 20°+ de angulación o > 2 mm de bajada de superficie articular. |
52 56 60 64 68 Sin unión y/o infectada. |
| Fractura de rótula. |
0 No desplazada, sin hallazgos anormales objetivos significativos en MMC. |
5 6 7 8 9 No desplazada con hallazgos de exploración anormales. 7 8 10 12 13 Superficie articular desplazada 3 mm o menos. |
14 15 16 17 18 Desplazada con falta de unión. |
||
| Fractura del platillo tibial. |
0 No desplazada, sin hallazgos anormales objetivos significativos. |
3 4 5 6 7 No desplazada con hallazgos de exploración anormales. 7 8 10 12 13 < 9° angulación. |
19 20 22 24 25 10°-19° angulación o ≤ 2 mm de bajada de superficie articular. |
31 34 37 40 43 20+ angulación o > 2 mm de bajada de superficie articular. |
52 56 60 64 68 Sin unión y/o infectada, o grave conminuta, desplazada. |
| Fractura proximal de diáfisis tibial. |
0 No desplazada, sin hallazgos anormales objetivos significativos. |
3 4 5 6 7 No desplazada con hallazgos de exploración anormales 7 8 10 12 13 Angulación < 10°. |
14 17 19 21 24 10°-19° de angulación. |
26 28 30 32 34 20°+ de angulación. |
50 52 54 56 58 Sin unión y/o infectada. |
|
Artrosis: |
|||||
| Artrosis primaria de la articulación de la rodilla. |
5 6 7 8 9 Intervalo de cartílago de 3 mm, defecto de todo el espesor del cartílago articular, o fractura osteocondral no unida. |
16 18 20 22 24 Intervalo de cartílago de 2 mm. |
26 28 30 32 34 Intervalo de cartílago de 1 mm. |
50 50 50 54 58 Sin intervalo de cartílago. |
|
| Artrosis femororotuliana. |
1 2 3 4 5 Defecto de todo el espesor del cartílago articular o fractura osteocondralno unida. Condromalacia rotuliana sintomática, con espesor cartilaginoso normal. 7 8 10 12 13 Intervalo de cartílago de 2 mm. |
14 14 15 16 17 Intervalo de cartílago de 1 mm. 16 18 20 22 24 Sin intervalo de cartílago. |
|||
|
Artrodesis: |
|||||
| Artrodesis (anquilosis articular, fusión). |
59 63 67 71 75 10°-15° de contractura en flexión y buen alineamiento. 67 71 75 79 83 Flexión > 15° o mal alineamiento. |
||||
|
Osteotomía / sustitución de rodilla: |
|||||
| s/p osteotomía tibial. |
21 23 25 25 25 Resultado regular o bueno. |
31 34 37 40 43 Mal resultado (derrame, movimiento limitado, inestabilidad). |
|||
| Sustitución total de rodilla. |
21 23 25 25 25 Buen resultado (buena posición, estable, funcional). |
31 34 37 40 43 Resultado regular (posición regular, discreta inestabilidad y/o discreto déficit en la movilidad). |
59 63 67 71 75 Mal resultado (mala posición, inestabilidad discreta a grave y/o déficit grave en la movilidad). 67 71 75 79 83 Mal resultado con infección crónica. |
||
|
* La DEI (Deficiencia de Extremidad Inferior) deberá convertirse a DTP (Deficiencia Total de la Persona) con la Tabla 16.9. |
|||||
Cadera:
Tabla 16.4 Parrilla regional de la cadera Deficiencia de la Extremidad Inferior (DEI)
| Intervalos de gravedad de la deficiencia | Intervalo 0 | Intervalo 1 | Intervalo 2 | Intervalo 3 | Intervalo 4 | ||||
|---|---|---|---|---|---|---|---|---|---|
|
Graduación de la gravedad Deficiencia El (%) |
0% DEI |
1% - 13% DEI |
14% - 25% DEI |
26% - 49% DEI |
50% - 100% DEI |
||||
|
Tejidos blandos: |
|||||||||
| Bursitis, contusión y/o, u otra lesión de tejidos blandos. |
0 Sin hallazgos anormales objetivos significativos en la exploración o en los estudios radiográficos. |
0 1 1 2 2 Hallazgos a la palpación, consistentes, significativos y/o hallazgos radiográficos. 1 2 2 2 3 Déficits consistentes en el movimiento. 5 6 7 8 9 Bursitis trocánteres crónica con marcha anormal crónica documentada. |
|||||||
|
Músculo / tendón: |
|||||||||
| Tensión, tendinitis; o desgarro de tendón h/o. |
0 Sin hallazgos anormales, objetivos, significativos en lesión de músculo o tendón. |
0 1 1 2 2 Hallazgos a la palpación y/o radiográficos. 1 2 2 2 3 Déficit moderado en el movimiento. 3 4 5 6 7 Déficit moderado en el movimiento y/o debilidad significativa. |
|||||||
| Miositis osificante (osificación hipertrófica). |
0 1 1 2 2 Pequeña. 3 4 5 6 7 Masa grande, palpable con movimiento disminuido. |
||||||||
|
Ligamento / hueso / articulación: |
|||||||||
| Subluxación o luxación de cadera. |
3 4 5 6 7 Subluxación o luxación de cadera con traslación del eje, o conflicto femoro acetabular sin necrosis avascular o lesión de superficie articular. 7 8 10 12 13 Dislocación de cadera con movimiento de traslación del eje, o conflicto femoro acetabular y hallazgos de lesión de la superficie articular. |
14 15 16 17 18 Subluxacion o luxación de cadera con traslación del eje, o conflicto femoro acetabular y necrosis avascular. |
26 28 30 32 34 Luxación de cadera grave e irreductible. |
||||||
| Necrosis avascular. |
7 8 10 12 13 Necrosis avascular de cadera con déficit leve en el balance articular. |
14 15 16 17 18 Necrosis avascular de cadera con déficit moderado en el balance articular. |
26 28 30 32 34 Necrosis avascular de cadera con déficit grave balance articular. |
||||||
| Desgarro del labrum acetabular. |
1 2 2 2 3 Desgarro no operado, desgarro tratado con labrectomía parcial o reparación. 3 4 4 4 5 Desgarro tratado con labrectomía total. |
||||||||
|
Fractura: |
|||||||||
| Fractura osteocondral. |
3 4 5 6 7 Fractura osteocondral < 1 cm (verificada por artroscopia o por RM). |
14 15 16 17 18 Fractura osteocondral ≥ 1 cm (verificada por artroscopia o por RM). |
|||||||
| Osteocondritis disecante. |
3 4 5 6 7 Osteocondritis disecante con fragmento osteocondral estable. 6 7 8 9 10 Osteocondritis disecante con fragmento osteocondral inestable, in situ o eliminado. |
||||||||
| Fracturas en tomo a la cadera (acetábulo y parte proximal del fémur). |
0 Sin hallazgos anormales, objetivos, significativos. |
5 6 7 8 9 Fractura del cuello del fémur, intertrocantérea, o subtrocantérea con déficit leve del movimiento y/o alineamiento defectuoso. 5 6 7 8 9 Fractura del acetábulo no desplazada. 7 8 10 12 13 Fractura del trocánter mayor o menor sin unión o con unión defectuosa. |
16 18 20 22 24 Fractura del cuello del fémur, intertrocantérea o subtrocantérea con déficits moderados de movilidad y/o alineamiento defectuoso. 14 15 16 17 18 Fractura del acetábulo con desplazamiento de la superficie articular de 1-2 mm. 19 20 22 24 25 Fractura del acetábulo con desplazamiento de 3-4 mm de la superficie articular. |
26 28 30 32 34 Fractura del cuello del fémur, intertrocantérea o subtrocantérea con déficits graves de movilidad y/o alineamiento defectuoso (unión defectuosa). 31 34 37 40 43 Fractura acetabular con desplazamiento de la superficie articular > 5 mm. |
50 50 50 54 58 Infectada. |
||||
|
Artrosis: |
|||||||||
| Alteraciones degenerativas. |
0 No relacionada y simétrica. |
1 2 2 2 3 Cuerpos extraños que se acompañan de síntomas pero no de hallazgos físicos. 3 4 5 6 7 Cuerpos extraños que se acompañan de síntomas y de hallazgos físicos anormales. |
|||||||
| Artrosis de cadera. |
5 6 7 8 9 Intervalo de cartílago de 3 mm o defecto en todo el espesor del cartílago articular. |
16 18 20 22 24 Intervalo de cartílago de 2 mm. |
26 28 30 32 34 Intervalo de cartílago de 1 mm. |
50 50 50 54 58 Sin intervalo de cartílago. |
|||||
|
Artrodesis: |
|||||||||
| Artrodesis de articulación de cadera (anquilosis, fusión). |
50 50 50 54 58 Fundida en flexión de 25-40° y rotación, aducción y abducción neutra. 67 71 75 79 83 Posición defectuosa moderada. 80 85 90 95 100 Posición defectuosa grave. |
||||||||
| s/p Osteotomía femoral. |
19 20 22 24 25 Resultado regular o bueno. |
31 34 37 40 43 Mal resultado (derrame articular, movilidad limitada, inestabilidad). |
|||||||
| Sustitución total o parcial de cadera. |
21 23 25 25 25 Buen resultado (buena posición estable, funcional). |
31 34 37 40 43 Resultado regular (posición regular, inestabilidad y/o déficit leve o moderado en el movimiento). |
59 63 67 61 75 Mal resultado (mala posición, inestabilidad moderada a grave, y/o déficit moderado a grave de la movilidad). 67 71 75 79 83 Mal resultado con infección crónica. |
||||||
|
* La DEI (Deficiencia de Extremidad Inferior) deberá convertirse a DTP (Deficiencia Total de la Persona) con la Tabla 16.9. |
|||||||||
Cadera:
Tabla 16.4 Parrilla regional de la cadera. Deficiencia de la Extremidad Inferior (DEI)
| Intervalos de gravedad de la deficiencia | Intervalo 0 | Intervalo 1 | Intervalo 2 | Intervalo 3 | Intervalo 4 | |
|---|---|---|---|---|---|---|
|
Graduación de la gravedad Deficiencia El (%) |
0% DEI |
1% -13% DEI |
14% - 25% DEI |
26% - 49% DEI |
50% - 100% DEI |
|
|
Tejidos blandos: |
||||||
| Bursitis, contusión y/o, u otra lesión de tejidos blandos. |
0 Sin hallazgos anormales objetivos significativos en la exploración o en los estudios radiográficos. |
0 1 1 2 2 Hallazgos a la palpación, consistentes, significativos y/o hallazgos radiográficos. 1 2 2 2 3 Déficits consistentes en el movimiento. 5 6 7 8 9 Bursitis trocánteres crónica con marcha anormal crónica documentada. |
||||
|
Músculo / tendón: |
||||||
| Tensión, tendinitis; o desgarro de tendón h/o. |
0 Sin hallazgos anormales, objetivos, significativos en lesión de músculo o tendón. |
0 1 1 2 2 Hallazgos a la palpación y/o radiográficos. 1 2 2 2 3 Déficit moderado en el movimiento. 3 4 5 6 7 Déficit moderado en el movimiento y/o debilidad significativa. |
||||
| Miositis osificante (osificación hipertrófica). |
0 1 1 2 2 Pequeña. 3 4 5 6 7 Masa grande, palpable con movimiento disminuido. |
|||||
|
Ligamento / hueso / articulación: |
||||||
| Subluxación o luxación de cadera. |
3 4 5 6 7 Subluxación o luxación de cadera con traslación del eje, o conflicto femoro acetabular sin necrosis avascular o lesión de superficie articular. 7 8 10 12 13 Dislocación de cadera con movimiento de traslación del eje, o conflicto femoro acetabular y hallazgos de lesión de la superficie articular. |
14 15 16 17 18 Subluxación o luxación de cadera con traslación del eje, o conflicto femoro acetabular y necrosis avascular. |
26 28 30 32 34 Luxación de cadera grave e irreductible. |
|||
| Necrosis avascular. |
7 8 10 12 13 Necrosis avascular de cadera con déficit leve en el balance articular. |
14 15 16 17 18 Necrosis avascular de cadera con déficit moderado en el balance articular. |
26 28 30 32 34 Necrosis avascular de cadera con déficit grave balance articular. |
|||
| Desgarro del labrum acetabular. |
1 2 2 2 3 Desgarro no operado, desgarro tratado con labrectomía parcial o reparación. 3 4 4 4 5 Desgarro tratado con labrectomía total. |
|||||
| Fractura | ||||||
| Fractura osteocondral. |
3 4 5 6 7 Fractura osteocondral < 1 cm (verificada por artroscopia o por RM). |
14 15 16 17 18 Fractura osteocondral ≥ 1 cm (verificada por artroscopia o por RM). |
||||
| Osteocondritis disecante. |
3 4 5 6 7 Osteocondritis disecante con fragmento osteocondral estable. 6 7 8 910 Osteocondritis disecante con fragmento osteocondral inestable, in situ o eliminado. |
|||||
| Fracturas en tomo a la cadera (acetábulo y parte proximal del fémur). |
0 Sin hallazgos anormales, objetivos, significativos. |
5 6 7 8 9 Fractura del cuello del fémur, intertrocantérea, o subtrocantérea con déficit leve del movimiento y/o alineamiento defectuoso. 5 6 7 8 9 Fractura del acetábulo no desplazada. 7 8 10 12 13 Fractura del trocánter mayor o menor sin unión o con unión defectuosa. |
16 18 20 22 24 Fractura del cuello del fémur, intertrocantérea o subtrocantérea con déficits moderados de movilidad y/o alineamiento defectuoso. 14 15 16 17 18 Fractura del acetábulo con desplazamiento de la superficie articular de 1-2 mm. 19 20 22 24 25 Fractura del acetábulo con desplazamiento de 3-4 mm de la superficie articular. |
26 28 30 32 34 Fractura del cuello del fémur, intertrocantérea o subtrocantérea con déficits graves de movilidad y/o alineamiento defectuoso (unión defectuosa). 31 34 37 40 43 Fractura acetabular con desplazamiento de la superficie articular > 5 mm. |
50 50 50 54 58 Infectada. |
|
|
Artrosis: |
||||||
| Alteraciones degenerativas. |
0 No relacionada y simétrica. |
1 2 2 2 3 Cuerpos extraños que se acompañan de síntomas pero no de hallazgos físicos. 3 4 5 6 7 Cuerpos extraños que se acompañan de síntomas y de hallazgos físicos anormales. |
||||
| Artrosis de cadera. |
5 6 7 8 9 Intervalo de cartílago de 3 mm o defecto en todo el espesor del cartílago articular. |
16 18 20 22 24 Intervalo de cartílago de 2 mm. |
26 28 30 32 34 Intervalo de cartílago de 1 mm. |
50 50 50 54 58 Sin intervalo de cartílago. |
||
|
Artrodesis: |
||||||
| Artrodesis de articulación de cadera (anquilosis, fusión). |
50 50 50 54 58 Fundida en flexión de 25-40° y rotación, aducción y abducción neutra. 67 71 75 79 83 Posición defectuosa moderada. 80 85 90 95 100 Posición defectuosa grave. |
|||||
| s/p osteotomía femoral. |
19 20 22 24 25 Resultado regular o bueno. |
31 34 37 40 43 Mal resultado (derrame articular, movilidad limitada, inestabilidad). |
||||
| Sustitución total o parcial de cadera. |
21 23 25 25 25 Buen resultado (buena posición estable, funcional). |
31 34 37 40 43 Resultado regular (posición regular, inestabilidad y/o déficit leve o moderado en el movimiento). |
59 63 67 61 75 Mal resultado (mala posición, inestabilidad moderada a grave, y/o déficit moderado a grave de la movilidad). 67 71 75 79 83 Mal resultado con infección crónica. |
|||
|
* La DEI (Deficiencia de Extremidad Inferior) deberá convertirse a DTP (Deficiencia Total de la Persona) con la Tabla 16.9. |
||||||
16.2.2.b Criterios Secundarios de Ajuste (CSA).
El grado de puntuación de deficiencia dentro de un intervalo de gravedad (IGD), se determina tomando en consideración los criterios secundarios de ajuste (CSA): la historia funcional basada en lo informado por la persona (HF), los hallazgos de la exploración física (EF) y los resultados obtenidos en las pruebas complementarias relevantes (PC).
Tabla 16.5 Parrilla de ajuste: Resumen
|
Historia funcional. VIGHF |
Sin problemas 0. | Problema leve 1. | Problema moderado 2. | Problema grave 3. | Problema muy grave 4. |
|
Exploración física. VIGEF |
Sin problemas 0 | Problema leve 1. | Problema moderado 2. | Problema grave 3. | Problema muy grave 4. |
|
Pruebas complementarias. VIGPC |
Sin problemas 0. | Problema leve 1. | Problema moderado 2. | Problema grave 3. | Problema muy grave 4. |
16.2.2.b.1 Ajuste de grado por la historia funcional de bipedestación y marcha basado en lo que informa la persona (HF).
Tabla 16.6 Ajuste de la historia funcional de bipedestación y marcha. Extremidades inferiores
| Historia funcional (HF) |
Modificador del grado 0 | Modificador del grado 1 | Modificador del grado 2 | Modificador del grado 3 | Modificador del grado 4 |
|---|---|---|---|---|---|
| Graduación del problema | Sin problema |
Problema leve | Problema moderado | Problema grave | Problema muy grave |
| Trastorno de la marcha. | Ninguno. | Cojera antiálgica con bipedestación asimétrica - acortada, se corrige con modificaciones del calzado y/o con órtesis. |
Cojera antiálgica (en presencia de alteraciones patológicas significativas definidas objetivamente). Con bipedestación acortada, asimétrica; estable con el uso de dispositivos externos de órtesis (p.ej., órtesis de tobillo-pie), uso de una ayuda para la marcha (bastón o muletas), o test de Trendelemburg positivo. |
Traslados antiálgicos/inestables y la deambulación requiere del uso de ayudas (dos bastones o muletas) u órtesis de rodilla, tobillo y/o pie. | Sin deambulación. |
| Aros lower lime instrument (u otro inventario)*. | Normal. | Déficit leve. | Déficit moderado. | Déficit grave. | Déficit total o casi total. |
|
* En Anexo 16.A. |
|||||
La alteración de la marcha por esta sección, se emplea solo como criterio de ajuste. Si bien los trastornos de la marcha puede utilizarse alternativamente como criterio principal, en solitario, cuando no es posible aplicar un diagnóstico determinado según el método de DBD. En este caso, se utilizará con la misma puntuación de la gravedad de la deficiencia y los criterios de modificación de grado de la tabla 3.11 de trastornos de la estática y la marcha del capítulo de sistema nervioso (ver Sección 16.7, Evaluación de la deficiencia de EEII por alteración de la marcha).
16.2.2.b.2 Ajuste de grado por la exploración física (EF).
Tabla 16.7 Ajuste de la exploración física de las extremidades inferiores
|
Exploración física (EF) |
Modificador de grado 0 | Modificador de grado 1 | Modificador de grado 2 | Modificador de grado 3 | Modificador de grado 4 |
|---|---|---|---|---|---|
| Graduación del problema | Sin problema | Problema leve | Problema moderado | Problema grave | Problema muy grave |
|
Hallazgos observados a la palpación (sensibilidad dolorosa, tumefacción, masa o crepitación). |
Sin hallazgo consistente. |
Hallazgos a la palpación mínimos, consecuentes con la documentación sin anomalías observadas. |
Hallazgos a la palpación moderados, consecuentes con la documentación que apoya las anomalías de leves a moderadas. |
Hallazgos a la palpación graves, consecuentes con la documentación que apoya anomalías de moderadas a graves. |
Hallazgos a la palpación muy graves, consecuentes con la documentación que apoya anomalías graves a muy graves. |
| Estabilidad. | Estable. | Inestabilidad (leve) grado 1. | Inestabilidad (moderada) grado 2. | Inestabilidad (grave) grado 3. | Inestabilidad muy grave. |
| Rodilla. |
Test de Lachman* grado 1. Maniobra de desplazamiento / laxitud rotuliana ligera. |
Test de Lachman* grado 2. Maniobra de desplazamiento / laxitud rotuliana moderada. |
Test de Lachman* grado 3. Maniobra de desplazamiento / laxitud rotuliana grave. |
Inestabilidad en múltiples direcciones. | |
| Alineamiento / deformidad. | Normal para individuo con simetría con el lado opuesto. | Leve. | Moderada. | Grave. | Muy grave. |
| Balance articular de El (en referencia a tabla 16.24 de sección 16.8). | Ninguna. | Leve disminución respecto a la extremidad contralateral no afectada. | Moderada disminución respecto a la extremidad contralateral no afectada. | Grave disminución respecto a la extremidad contralateral no afectada. | Muy grave disminución respecto a la extremidad contralateral no afectada. |
| Atrofia muscular (asimetría respecto del otro miembro normal). | < 1 cm. | 1,0-1,9 cm. | 2,0-2,9 cm. | 3,0-3,9 cm. | ≥ 4,0 cm. |
| Discrepancia en longitud de extremidades. | < 2 cm. | 2,0-2,9 cm. | 3-4,9 cm | 5,0-5,9 cm. | ≥ 6,0 cm. |
|
* Test de Lachman: Desplazamiento anterior de la tibia respecto al fémur de más de 2-3 mmm. Se debe comparar con el desplazamiento de rodilla contralateral. Positivo en lesión del LCA. |
|||||
16.2.2.b.3 Ajuste de grado por las pruebas complementarias (PC).
Tabla 16.8 Ajustes para pruebas complementarias. Extremidades inferiores
|
Pruebas complementarias (PC) |
Modificador del grado 0 | Modificador del grado 1 | Modificador del grado 2 | Modificador del grado 3 | Modificador del grado 4 |
|---|---|---|---|---|---|
| Graduación del problema | Sin problemas | Problema leve | Problema moderado | Problema grave | Problema muy grave |
| Estudios de imagen. | No se dispone de pruebas complementarias o de hallazgos relevantes. | Pruebas complementarias confirman el diagnóstico; alteración leve. | Pruebas complementarias confirman el diagnóstico; alteración moderada. | Pruebas complementarias confirman el diagnóstico; alteración grave. | Pruebas complementarias confirman el diagnóstico; alteración muy grave. |
|
Radiografías: |
|||||
|
Artrosis. Nota: No utilizar cuando el intervalo de cartílago en la radiografía esté siendo empleado en la definición de deficiencia de diagnóstico. |
Intervalo de cartílago normal o pérdida inferior al 25% con respecto al lado opuesto no lesionado; osteofitos leves en un lado de la articulación; cuerpos extraños <5 mm. Necrosis avascular leve. |
Intervalo del cartílago presente, sin embargo, pérdidas del 25-50% con respecto al lado opuesto no lesionado; osteofitos moderados en uno o ambos lados de la articulación; cuerpos extraños de 5 mm. o mayores o cuerpos extraños múltiples; evidencia radiográfica de artrosis posttraumática o lesiones o de necrosis avascular moderadas. | Intervalo de cartílago presente; sin embargo, existen pérdidas de > 50% respecto al lado opuesto no lesionado; osteofitos graves en ambos lados de la articulación; evidencia radiográfica de artrosis o lesiones post-traumática o de necrosis avascular graves. | Sin intervalo de cartílago; osteofitos o deformidades articulares muy graves; evidencia radiográfica de artrosis o lesiones post-traumática o de necrosis avascular muy graves. | |
|
Estabilidad pie / tobillo Nota: No utilizar cuando la diastasis en la radiografía de estrés sea utilizada en la definición de la deficiencia de diagnóstico. |
Radiografía AP en posición forzada: diastasis de 2 a 3 mm o diastasis en varo de 5°-9° con respecto al lado opuesto normal. |
Radiografía AP en posición forzada: traslación en exceso de 4-6-mm o diastasis en varo de 10-15° con respecto al lado opuesto normal. Radiografía lateral en posición forzada: cajón anterior con 4 a 6 mm de exceso de apertura con respecto al lado opuesto normal. |
Radiografía AP en posición forzada: traslación en exceso de >6 mm o de apertura en valgo de >15° con respecto al lado opuesto normal. Radiografía lateral en posición forzada: cajón anterior con > 6 mm de exceso de apertura con respecto al lado opuesto normal. |
||
|
Alineamiento pie / tobillo Nota: No emplear cuando la angulación en radiografías esté siendo utilizada en la definición de deficiencias de diagnóstico. |
Sindesmosis normal; deformidad angular o rotacional curada < 5° en todos los planos. |
Laxitud de sindesmosis con separación demostrada en la rotación externa de pie en radiografía AP de tobillo con respecto al tobillo contralateral normal. Deformidad angular o rotacional de 5°15° en cualquier plano, curada. |
Deformidad angular o rotacional > 15° en cualquier plano, curada. | Deformidad grave en múltiples planos. | |
|
Rodilla. Nota: No emplear cuando la angulación en radiografías esté siendo utilizada en la definición de deficiencia diagnóstica. |
Angulación y/o deformidad rotacional en plano único de < 10°. | ||||
|
Cadera. Nota: No emplear cuando la angulación en radiografías esté siendo utilizada en la definición de deficiencia diagnóstica. |
Osteotomía femoral en buena posición. | Osteotomía femoral en posición sub–óptima. | |||
| Nervios pruebas de conducción. | Normal. | Retraso en la conducción (sensorial y/o motora) | Bloqueo en la conducción motora | Pérdida axonal parcial | Pérdida axonal total / denervación |
|
Pruebas electro-fisiológicas (EMG). Nota: Si los resultados de las pruebas cumplen algunos, pero no todos los criterios para un intervalo de grado específico, el intervalo de grado inmediatamente inferior es el intervalo de grado que se utilizará en la puntuación de la deficiencia. |
Normal. |
La EMG con aguja realizada al menos, 3 semanas, pero menos de 9 meses después de haberse producido la lesión, muestra potenciales de fibrilación de al menos 1+ y ondas positivas en al menos dos de los músculos inervados por el nervio lesionado. Si el estudio de EMG se realiza por primera vez más de 9 meses después de haberse lesionado el nervio, el examen mostrará potenciales musculares polifásicos de gran amplitud en al menos un músculo y el reclutamiento en dicho músculo estará, cuando menos, discretamente reducido. |
La EMG con aguja realizada al menos, 3 semanas, pero menos de 9 meses después de haberse producido la lesión, muestra potenciales de fibrilación de al menos 2+ y ondas positivas en al menos dos de los músculos inervados por el nervio lesionado. Si el estudio de EMG se realiza por primera vez más de 9 meses después de haberse lesionado el nervio, el examen mostrará potenciales musculares de gran amplitud, en al menos dos de los músculos y el reclutamiento en dichos músculos estará, cuando menos, moderadamente reducido. |
La EMG con aguja realizada al menos, 3 semanas, pero menos de 9 meses después de haberse producido la lesión, muestra potenciales de fibrilación de al menos ☐ 3+ y ondas positivas en al menos tres de los músculos inervados por el nervio lesionado. Si el estudio de EMG se realiza por primera vez más de 9 meses después de haberse lesionado el nervio, el examen mostrará potenciales musculares polifásicos de gran amplitud en al menos tres de los músculos y el reclutamiento de dichos músculos estará, cuando menos, gravemente reducido. |
La EMG con aguja realizada al menos, 3 semanas, pero menos de 9 meses después de haberse producido la lesión, muestra potenciales de fibrilación de al menos 4 +y ondas positivas en al menos tres de los músculos inervados por el nervio lesionado. Si el estudio de EMG se realiza por primera vez más de 9 meses después de haberse lesionado el nervio, el examen mostrará la ausencia de unidades motoras (sustitución fibroadiposa del músculo) en al menos, dos de los músculos. |
16.2.2.c Metodología del cálculo de la Deficiencia Basada en el Diagnóstico (DBD).
Una vez que se ha establecido el intervalo de grado de gravedad de deficiencia (IGD) de acuerdo con los criterios diagnósticos o valor inicial de ajuste de deficiencia (VIAD), para cada una de las regiones afectadas, el grado final de deficiencia existente de esta región, quedará determinado por los criterios secundarios de ajuste (CSA).
Método:
1.º Determinar primero el IGD, empleando para ello la parrilla regional que sea pertinente y elegir el diagnóstico más adecuado para el trastorno en cuestión de cada región de la EI. Que constituirá el CP y VIAD.
‒ Deficiencias de pie y tobillo.
‒ Deficiencias de rodilla.
‒ Deficiencias de la cadera.
2.º En cada región aplicar la metodología para los CSA.
‒ Ajuste por historia funcional (HF) de extremidades inferiores, según valor de modificador de grado de tabla 16.6 (VIGHF)
‒ Ajuste por examen físico (EF) de extremidades inferiores según valor de modificador de grado tabla 16.7 (VIGEF)
‒ Ajuste por pruebas complementarias (PC) de extremidades inferiores según valor de modificador de grado de tabla 16.8 (VIGPC)
3.º Aplicar la fórmula de ajuste neto:
Ajuste neto = (VIGHF ‒ VIAD) + (VIGEF ‒ VIAD) + (VIGPC ‒ VIAD)
Que se aplicará en cada región, de forma similar a lo expuesto en la evaluación de ES (ver 15.2.1.).
En caso de estar afectadas ambas EEII, por cada miembro inferior afectado aplique el mismo procedimiento y llevar a deficiencia total de la persona (DTP) de El, la puntuación obtenida de la evaluación de la deficiencia parcial de El (DEI); luego, las dos puntuaciones se combinan para obtener la puntuación el valor final de deficiencia (DTP) de EEII.
16.3 Combinación y conversión de deficiencias.
Cuando existen diagnósticos múltiples en la extremidad inferior hay que determinar si cada uno de ellos se considera individualmente o si las deficiencias aparecen duplicadas. Cuando existan diagnósticos múltiples en una región determinada, entonces deberá puntuarse aquel diagnóstico de mayor deficiencia, ya que es probable que éste incluya a las deficiencias de aquellos diagnósticos con menor deficiencia.
La tabla 16.9 muestran los porcentajes de deficiencia total de la persona (DTP) de la extremidad inferior calculada a partir de la deficiencia de extremidad inferior (DEI). Los factores de conversión para la extremidad inferior son los siguientes:
1. 40%: Extremidad inferior (DEI) con respecto a la deficiencia total de la persona (DTP).
2. 70%: Pie y tobillo con respecto a la extremidad inferior (DEI).
3. 17%: Dedo gordo con respecto al tobillo / pie.
4. 3%: Dedo más pequeño con respecto al tobillo / pie.
Los valores aparecen en la Tabla 16.9 Se hace una excepción en la conversión cuando se trata del 1% de la extremidad inferior que se hace equivalente con el 1% del total corporal.
Tabla 16.9 Valores de la deficiencia total de la persona (DTP) calculada a partir de la deficiencia de la extremidad inferior (EI)
|
% DEI |
% DTP |
% DEI |
% DTP |
% DEI |
% DTP |
% DEI |
% DTP |
% DEI |
% DTP |
|---|---|---|---|---|---|---|---|---|---|
| 1 | 1 | 21 | 8 | 41 | 16 | 61 | 24 | 81 | 32 |
| 2 | 1 | 22 | 9 | 42 | 17 | 62 | 25 | 82 | 33 |
| 3 | 1 | 23 | 9 | 43 | 17 | 63 | 25 | 83 | 33 |
| 4 | 2 | 24 | 10 | 44 | 18 | 64 | 26 | 84 | 34 |
| 5 | 2 | 25 | 10 | 45 | 18 | 65 | 26 | 85 | 34 |
| 6 | 2 | 26 | 10 | 45 | 18 | 66 | 26 | 86 | 34 |
| 7 | 3 | 27 | 11 | 47 | 19 | 67 | 27 | 87 | 35 |
| 8 | 3 | 28 | 11 | 48 | 19 | 68 | 27 | 88 | 35 |
| 9 | 4 | 29 | 12 | 49 | 20 | 69 | 28 | 89 | 36 |
| 10 | 4 | 30 | 12 | 50 | 20 | 70 | 28 | 90 | 36 |
| 11 | 4 | 31 | 12 | 51 | 20 | 71 | 28 | 91 | 36 |
| 12 | 5 | 32 | 13 | 52 | 21 | 72 | 29 | 92 | 37 |
| 13 | 5 | 33 | 13 | 53 | 21 | 73 | 29 | 93 | 37 |
| 14 | 6 | 34 | 14 | 54 | 22 | 74 | 30 | 94 | 38 |
| 15 | 6 | 35 | 14 | 55 | 22 | 75 | 30 | 95 | 38 |
| 16 | 6 | 36 | 14 | 55 | 22 | 76 | 30 | 96 | 38 |
| 17 | 7 | 37 | 15 | 57 | 23 | 77 | 31 | 97 | 39 |
| 18 | 7 | 38 | 15 | 58 | 23 | 78 | 31 | 98 | 39 |
| 19 | 8 | 39 | 16 | 59 | 24 | 79 | 32 | 99 | 40 |
| 20 | 8 | 40 | 16 | 60 | 24 | 80 | 32 | 100 | 40 |
16.4 Deficiencia de nervio periférico.
Es importante la determinación de la distribución anatómica y de la pérdida de función que se deriva de (1) los déficits sensoriales o del dolor y (2) de los déficits motores y de pérdida de fuerza. Las deformidades y manifestaciones características que se derivan de las lesiones de nervio periférico, como pueden ser la movilidad limitada, la atrofia, junto con los trastornos vasomotores, tráficos y de reflejos, han sido tenidas en consideración en los valores de puntuación de la deficiencia que se indican en esta sección. Por ello, para evitar la duplicación o el incremento injustificado en la estimación de la deficiencia, cuando ésta se derive estrictamente de una lesión de nervio periférico, no se combinará otro método de puntuación con el de esta sección.
16.4.a Evaluación clínica y graduación de las deficiencias sensoriales y motoras.
Tabla 16.10 Intervalos de gravedad de la deficiencia sensorial y motora
| Intervalos de gravedad de la deficiencia |
Intervalo 0 Nulo |
Intervalo 1 Leve |
Intervalo 2 Moderado |
Intervalo 3 Grave |
Intervalo 4 Muy grave |
|---|---|---|---|---|---|
| Déficit sensorial. | Sensibilidad y sensación normales. | Percepción sensorial alterada subjetiva con conservación del reconocimiento del tacto ligero y discriminación agudo / romo. | Tacto ligero alterado aunque conserva la discriminación agudo / romo. | Discriminación agudo / romo alterada, pero conserva la sensibilidad protectora. | Ausencia de sensación, sin sensibilidad protectora. |
| Déficit motor. | Normal. |
Grado 4 / 5 (En contra de la gravedad con cierta resistencia), debilidad leve. |
Grado 3 / 5 (Sólo contra la gravedad, sin resistencia (más del 50% de la fuerza). |
Grado 2/5 (Movimiento solo con gravedad eliminada). |
Grado 0-1 / 5 Entre sin evidencia de contractilidad ni movimiento articular a leve contracción sin movimiento articular. |
Evaluación neurológica y determinación del intervalo de gravedad:
Los resultados obtenidos en la exploración sensorial y motora se emplean para definir los intervalos de gravedad de los déficits ilustrado en la Tabla 16.10 y que serán empleados en un segundo tiempo en la tabla 16.11 como criterio principal de elección de intervalo de gravedad de la deficiencia de El, como se verá a continuación.
16.4.b Proceso de evaluación del nervio periférico en extremidad inferior
La deficiencia debida a una lesión traumática de los nervios periféricos se define por el (los) nervio(s) afectado(s) y por la gravedad asociada a los déficits sensoriales o motores. Esta sección no se utiliza para los atrapamientos de nervios ya que éstos no constituyen sucesos traumáticos aislados.
1. Identificar el nervio lesionado.
2. Evaluar los déficits sensoriales y motores empleando la Tabla 16.10, Intervalos de gravedad sensorial y motora. Identificar el intervalo de grado gravedad de la deficiencia sensorial o motora.
3. Utilizar, la tabla 16.11, Deficiencia de nervio periférico-Deficiencias de la extremidad inferior, para situarse en el intervalo de grado de gravedad de la deficiencia de extremidad inferior por lesión de nervio periférico I (tabla 16.11).
4. Ajustar el valor de la deficiencia según se describe en los criterios secundarios de grado. Ya que los hallazgos de la exploración neurológica definen los valores de intervalo de grado de la deficiencia del nervio periférico, no se realiza ajuste por Exploración Física (EF). Los ajustes se hacen únicamente para la Historia Funcional (HF) y para las pruebas complementarias (PC) (es decir, estudios electrofisiológicos).
5. El valor de las deficiencias combinadas motoras y sensoriales se expresan como valor de deficiencia parcial de la extremidad inferior (DEI), que mediante la tabla 16.9 habrá que convertir a deficiencia total de la persona (DTP).
Tabla 16.11 Deficiencia de nervio periférico-deficiencias de extremidad inferior
| Intervalos de gravedad de la deficiencia | Intervalo 0 | Intervalo 1 | Intervalo 2 | Intervalo 3 |
Intervalo 4 Muy grave |
|---|---|---|---|---|---|
|
Graduación de la gravedad Deficiencia EI (%) |
0% EI |
1% -13% EI |
14% - 25% EI |
26% - 49% EI |
50% - 100% EI |
| Nervios sensoriales | |||||
| Fémoro cutáneo lateral. |
0 Sin déficit sensorial objetivo. |
1 2 3 4 5 Déficit sensorial o SDRC II. |
|||
| Peroneal superficial. |
0 Sin déficit sensorial objetivo. |
1 2 3 4 5 Déficit sensorial o SDRC II. |
|||
| Sural. |
0 Sin déficit sensorial objetivo. |
1 2 3 4 5 Déficit sensorial o SDRC II. |
|||
| Safeno. |
0 Sin déficit sensorial objetivo. |
1 2 3 4 5 Déficit sensorial o SDRC II. |
|||
|
Nervios motores: |
|||||
| Obturador |
0 Sin déficit motor objetivo. |
0 1 1 2 2 Déficit motor o sensorial leve. 2 3 3 3 4 Déficit motor moderado o sensorial moderado a más grave. 4 4 5 5 5 Déficit motor grave. 6677 Déficit motor muy grave. |
|||
| Glúteo superior. |
0 Sin déficit motor objetivo. |
2 5 8 11 Déficit motor leve. |
14 19 24 25 25 Déficit motor moderado. |
31 36 40 45 49 Déficit motor grave. |
50 53 53 56 59 62 Déficit motor muy grave. |
| Glúteo inferior. |
0 Sin déficits motores objetivos. |
1 3 5 7 9 Déficit motor leve. |
14 14 14 17 19 Déficit motor moderado. 19 21 23 25 25 Déficit motor grave. |
28 30 33 35 37 Déficit motor muy grave. |
|
|
Nervios mixtos: |
|||||
| Femoral. |
0 Sin déficits sensoriales o motores objetivos. |
1 1 1 2 2 Déficit sensorial o SDRC II (verificado objetivamente). 1 3 5 7 9 Déficit motor leve. |
14 14 14 17 19 Déficit motor moderado. 19 21 23 25 25 Déficit motor grave. |
28 30 33 35 37 Déficit motor muy grave. |
|
| Ciático. |
0 Sin déficits sensorial o motor objetivo. |
2 3 4 6 9 Déficit sensorial leve a moderado o SDRC II (verificado objetivamente). 10 11 12 13 14 Déficit sensorial grave o SDRC II (verificado objetivamente). 5 7 911 13 Déficit motor leve. |
14 15 16 17 17 Déficit sensorial muy grave o SDRC II muy grave (verificado objetivamente). 20 23 25 25 25 Déficit motor moderado. |
38 43 47 48 49 Déficit motor grave. |
56 61 66 72 75 Déficit motor muy grave. |
| Peroneo común o ciático poplíteo externo (peroneo profundo o tibial anterior y peroneo superficial). |
0 Sin déficits sensoriales o motores objetivos. |
1 2 3 4 5 Déficit sensorial o SDRC II (verificado objetivamente). Déficit motor leve. |
14 15 16 19 21 Déficit motor moderado. |
26 26 2629 32 Déficit motor grave. 33 35 37 39 42 Déficit motor muy grave. |
|
| Tibial posterior. |
0 Sin déficits sensoriales o motores objetivos. |
1 1 2 3 4 Déficit sensorial leve o SDRC II leve (verificado objetivamente). 1 2 2 3 4 Déficit motor leve (por encima de rodilla). Déficit sensorial moderado o SDRC II moderado (verificado objetivamente); o déficit motor moderado (por debajo de parte media de pantorrilla). 1 3 5 7 9 Déficit motor moderado (por encima de la rodilla). 9 9 10 11 12 Déficit sensorial grave o SDRC II grave; déficit motor grave (por debajo de parte media de pantorrilla). |
14 14 14 14 15 Déficit sensorial o SDRC II muy graves; o déficit motor muy grave (por debajo de la parte media de la pantorrilla). 14 14 14 16 18 Déficit motor moderado (por encima de la rodilla). 18 20 22 24 25 Déficit motor grave (por encima de la rodilla). |
26 28 31 33 35 Déficit motor muy grave (por encima de la rodilla). |
|
| Plantar medio o plantar lateral. |
0 Sin déficits sensoriales o motores objetivos. |
1 1 1 1 1 Déficit sensorial leve, déficit motor leve o SDRC II leve (verificados objetivamente). 2 2 2 3 3 Déficit sensorial moderado, déficit motor moderado o SDRC II moderado (verificados objetivamente). 3 3 3 4 4 Déficit sensorial grave, déficit motor grave o SDRC II grave (verificados objetivamente). 4 4 4 5 5 Déficit sensorial muy grave, déficit motor muy grave o SDRC II muy grave (verificados objetivamente). |
|||
Figura 16.1 Nervios sensitivos de la extremidad inferior
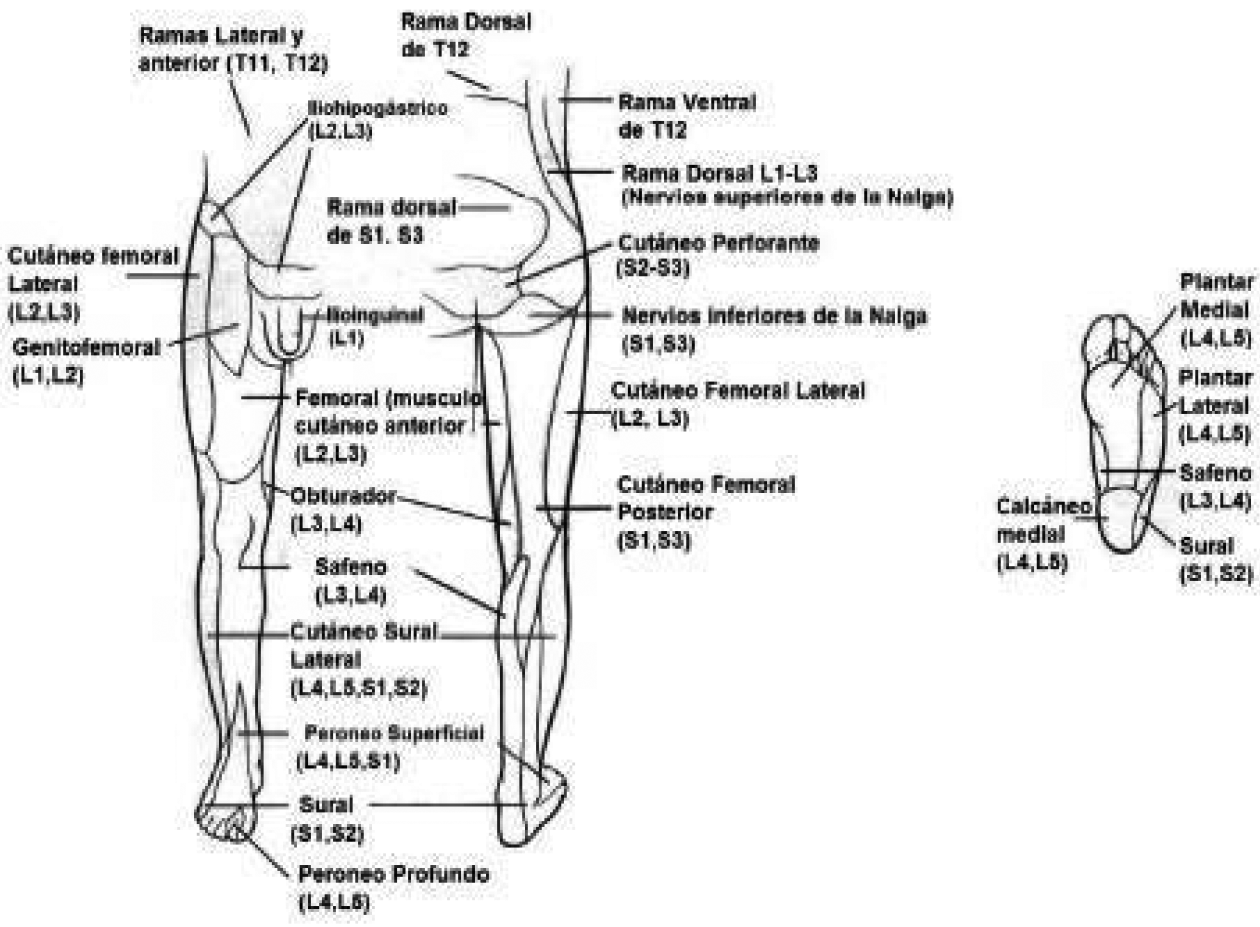
Figura 16.2 Nervios motores de la extremidad inferior
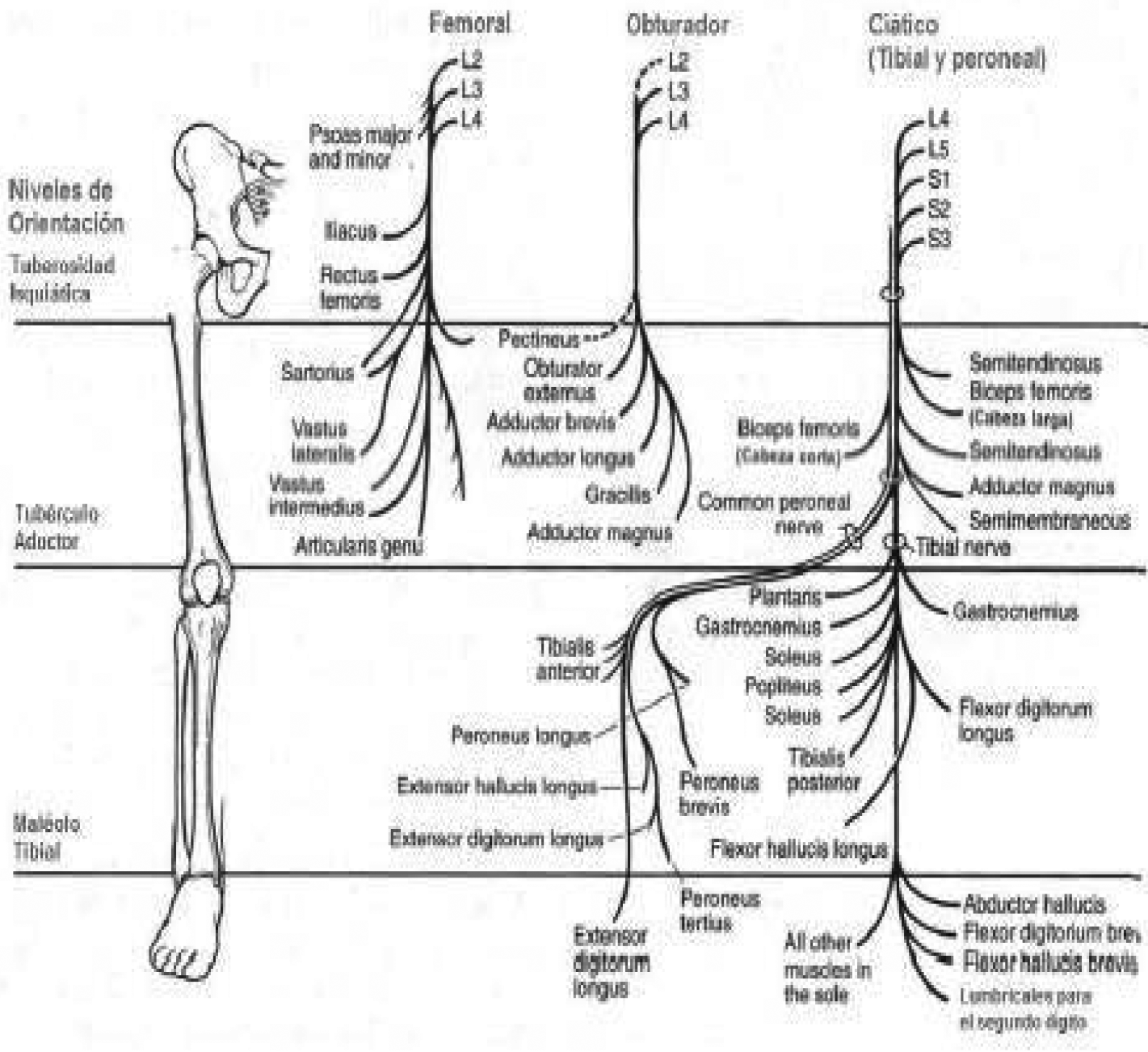
16.5 Deficiencia por Síndrome de Dolor Regional Complejo (SDRC).
El SDRC I actualmente se considera cuando aparecen signos y síntomas clínicamente adecuados en el miembro sin que se haya producido una lesión nerviosa.
El SDRC II (o causalgia) se considera cuando aparecen signos y síntomas adecuados en el entorno clínico de una lesión inequívoca de un nervio periférico específico.
En el SDRC I, ni el factor causal, ni el inicio de los síntomas involucran a una estructura específica del nervio periférico, por lo tanto, la deficiencia se basa en la Tabla 16.13 Síndrome de dolor regional complejo (Tipo I): deficiencias de la extremidad inferior.
En el SDRC II está implicada una estructura nerviosa sensorial o mixta específica, por lo tanto, la calificación se basa en la Tabla 16.11 Deficiencia del nervio periférico: deficiencias de la extremidad inferior. La gravedad (leve, moderado, grave y muy grave) para aplicarla en el Tabla 16.11 se determina primero usando la Tabla 16.13 del Síndrome de dolor regional complejo (Tipo I).
16.5.1 Metodología de evaluación para el cálculo de la puntuación de la deficiencia por Síndrome de dolor regional complejo.
La metodología en la evaluación de la deficiencia por SDRC tipo I y II difiere ligeramente del utilizado en otras secciones, y es similar a la aplicada a la extremidad superior (15.5):
Tabla 16.12.a Criterios diagnósticos del síndrome de dolor regional complejo
|
‒ Dolor continuo, que no guarda proporción con ningún suceso desencadenante. ‒ Debe informar de al menos un síntoma en tres de las cuatro categorías siguientes: ● Sensorial: Informe de hiperestesia y/o de alodinia. ● Vasomotor: Informe de asimetría en la temperatura y/o cambios en la coloración de piel y/o asimetría en la coloración de piel. ● Sudomotor / Edema: Informes de edema y/o cambios en la sudoración y/o asimetría de la sudoración. ● Motor / Trófico: Informes de balance articular reducido y/o disfunción motora (debilidad, temblor, distonía) y/o cambios tráficos (pelo, uñas, piel). ‒ Debe exhibir al menos un signo* en el momento de la evaluación en dos o más de las categorías siguientes: ● Sensorial: Evidencia de hiperalgesia (frente al alfilerazo) y/o alodinia (frente al contacto ligero y/o frente a la presión somática profunda y/o frente al movimiento articular). ● Vasomotor: Evidencia de asimetría en la temperatura y/o cambios en la coloración de piel y/o en la simetría. ● Sudomotor / Edema: Evidencia de edema y/o cambios sudorales y/o asimetría en la sudoración. ● Motor / Trófico: Evidencia de disminución en el balance articular y/o disfunción motora (debilidad, temblor, distonía) y/o cambios tróficos (pelo, uñas, piel). ‒ No existe otro diagnóstico que explique mejor los signos y los síntomas. |
|
* Un signo solo cuenta si es observado y documentado en el momento de la evaluación. |
Tabla 16.12 Puntos de hallazgos diagnósticos objetivos para el síndrome de dolor regional complejo
| Signos clínicos locales | Puntos |
|---|---|
| Cambios vasomotores: | |
| Color de piel: moTGD/TEAdo o cianótico. | 1 |
| Temperatura de piel: fría. | 1 |
| Edema. | 1 |
| Cambios sudomotores: | |
| Piel seca o excesivamente húmeda. | 1 |
| Cambios tráficos: | |
| Textura de piel: suave, no elástica. | 1 |
| Atrofia de tejidos blandos, especialmente punta de dedos. | 1 |
| Rigidez articular y movilidad pasiva disminuida. | 1 |
| Cambios en uñas: manchadas, encorvados, como garras. | 1 |
| Cambios en crecimiento del pelo: caída, más largo, más fino. | 1 |
| Signos radiográficos | Puntos |
|---|---|
| Radiografías: cambios tróficos en hueso, osteoporosis. | 1 |
| Escáner óseo: hallazgos coherentes con SDRC. | 1 |
Tabla 16.13 Síndrome de dolor regional complejo (Tipo I). Deficiencias de extremidad inferior
| Intervalos de gravedad de la deficiencia |
Intervalo 0 Nulo |
Intervalo 1 Leve |
Intervalo 2 Moderado |
Intervalo 3 Grave |
Intervalo 4 Muy grave |
|---|---|---|---|---|---|
|
Graduación de la gravedad Deficiencia EI (%) |
0% EI |
1% - 13% EI 1 3 5 7 11 13 |
14% - 25% EI 14 17 20 23 25 |
26% - 49% EI 26 32 38 44 49 |
50% - 100% EI 50 60 70 80 90 |
| Hallazgos objetivos (umbral de puntos). | Diagnóstico de SDRC no sostenible. | ≥ 4 puntos. | ≥ 6 puntos. | ≥ 8 puntos. | ≥ 10 puntos. |
16.6 Deficiencia por amputación.
La deficiencia por amputación se realiza con base en el nivel de la amputación, con ajustes para los problemas proximales que quedan reflejados por la historia funcional, la exploración física y las pruebas complementarias, salvo que estos problemas proximales reúnan los requisitos necesarios como para ser considerados como deficiencias independientes.
La puntuación de deficiencia por amputación se puede combinar con el obtenido en la evaluación de la Deficiencia basada en el Diagnóstico (DBD) o con el de la deficiencia con base en la disminución de movilidad (BA), aunque no con ambas. No obstante lo anterior la puntuación final de las combinaciones no podrá exceder en ningún caso el 100% del valor del segmento comprometido en la extremidad inferior.
Tabla 16.14 Deficiencia por amputación
| Intervalos de gravedad de la deficiencia | Intervalo 0 | Intervalo 1 | Intervalo 2 | Intervalo 3 | Intervalo 4 |
|---|---|---|---|---|---|
|
Graduación de la gravedad Deficiencia EI (%) |
0 % EI | 1% -13% EI | 14% - 25% EI | 26% - 49% EI | 50% -100% EI |
| Grados. |
2 3 4 Dedos pequeños en articulación metatarsofalángica. 5 6 7 Primer dedo en articulación interfalángica Metatarsianos (excepto el primero). 12 13 Primer dedo en articulación metatarsofalángica. |
20 22 24 Primer metatarsiano. 22 24 25 Todos los dedos en articulación metatarsofalángica (MTF). |
45 45 45 47 49 Zona media del pie (Mesopie). 40 42 44 Transmetatarsiana. |
62 63 64 Syme (Retropie). 70 71 72 Debajo de la rodilla > o = 7,5 cm. 80 81 82 Desarticulación de la rodilla. Debajo de la rodilla menor 7,5 cm. 90 92 94 Por encima de rodilla. Muslo medio. 100 100 100 Por encima de la rodilla proximal. Desarticulación de cadera. |
16.7 Evaluación de la deficiencia de EEII por el modelo de alteración de la marcha.
La alteración de la marcha debe ser utilizada como una puntuación «solitaria» cuando se remitan a esta sección, bien, porque no sea posible aplicar un diagnóstico determinado según el método de DBD, el basado en el balance articular (BA), o en casos de alteraciones múltiples o complejas que aconsejen la evaluación de las EEII globalmente. Siempre que sea utilizado este método de evaluación no podrá emplearse ningún otro.
Tabla 16.15 Criterios para la puntuación de la deficiencia debida a trastornos de la estática y de la marcha
| Intervalos de gravedad de la deficiencia | Intervalo 0 | Intervalo 1 | Intervalo 2 | Intervalo 3 | Intervalo 4 |
|---|---|---|---|---|---|
|
Graduación de la gravedad (%) (DTP) |
0 % | 1% - 7% - 10% | 11% - 16% - 20% | 21% - 30% - 40% | 41% - 51% - 65% |
| Descripción. | Sin trastornos de la estática o la marcha. |
Se levanta para conseguir la bipedestación. Camina pero tiene dificultad con las elevaciones, rampas, escaleras, sillones, y/o largas distancias. Cojera antiálgica con bipedestación asimétrica - acortada, se corrige con modificaciones del calzado. Signo de Trendelenburg positivo. Puede requerir ocasionalmente la utilización de un bastón o muleta. |
Puede necesitar ayuda para levantarse y conseguir la bipedestación. Camina alguna distancia con dificultad y sin ayuda pero limitado a superficies llanas. Requiere la utilización parcial de un bastón o muleta para caminar recorridos largos, pero no generalmente en el hogar o en el trabajo o el uso de un corrector (órtesis) corto. Solo se puntuará 20% con uso de corrector corto y utilización de bastón en recorridos largos. |
Puede necesitar ayuda para levantarse y mantiene la bipedestación con dificultad. No puede andar sin ayuda. Requiere la utilización de un bastón, muleta o corrector (órtesis) largo, o de ambos o de dos bastones en todos sus desplazamientos. Solo se puntuará con 40% cuando se requiera obligatoriamente la utilización de dos bastones en todos los desplazamientos. |
No puede levantarse ni permanecer de pie sin ayuda, soporte mecánico y/o un dispositivo asistido. Requiere la utilización de dos bastones o dos muletas y uno o más correctores (órtesis) corto o largo en todos sus desplazamientos o Precisa andador o Precisa obligatoriamente la ayuda de otra persona en todos sus desplazamientos Solo se puntuará 65%, en el caso de necesitar obligatoriamente silla de ruedas, en todos los desplazamientos. |
16.8 Evaluación de la deficiencia de EEII por Balance Articular (BA).
El balance articular (BA) se emplea principalmente como un criterio de ajuste de la exploración física. Se utiliza para registrar los resultados de los movimientos y objetivar las deficiencias.
El balance articular, no obstante, puede ser utilizado excepcionalmente como una puntuación «solitaria», para evaluar patologías que generan alteraciones de la movilidad y que no se encuentran el método de DBD.
Tabla 16.24 Intervalos de gravedad de la deficiencia por evaluación del balance articular: Modificadores de grado del balance articular en el método EBD
| Criterios diagnósticos (criterio principal) |
Diagnostico de Condición de Salud en Extremidad Inferior (EBD) Tablas 16.2 a 16.4 Categoría 4 |
||||
|---|---|---|---|---|---|
| Criterio secundario de ajuste |
Modificador de grado 0 |
Modificador de grado 1 |
Modificador de grado 2 |
Modificador de grado 3 |
Modificador de grado 4 |
| Intervalos de gravedad de extremidad inferior por balance articular. | Normal. | Leve. | Moderada. | Grave. | Muy grave o total. |
| Valores de deficiencia. | 0% DEI. | 1%-13% DEI. | 14%-25% DEI. | 26%-49% DEI. | 50%-100% DEI. |
16.9 Evaluación de las malformaciones congénitas en EEII en la infancia y la adolescencia.
16.9.1 Generalidades.
Las malformaciones congénitas de EEII incluyen las de cadera, de fémur, tibia y peroné, aparato extensor de la rodilla y el pie.
16.9.2 Características especiales en la evaluación de las malformaciones congénitas en EEII en la infancia y la adolescencia.
La evaluación de estos trastornos, deberá individualizarse y el evaluador deberá elegir entre los diversos métodos que se proponen en este capítulo el que considere más apropiado.
En las deficiencias transversales su tratamiento será generalmente protésico y su evaluación se hará, normalmente, siguiendo los criterios de la sección 15.6: «Deficiencia por amputación».
Las disimetrías, podrán evaluarse, dentro del «modelo de deficiencia basado en el diagnóstico» (DBD) bien sea como criterio diagnostico principal si son mayores de 7cm o bien como criterio secundario de ajuste si son menores de 7cm.
En las deficiencias longitudinales y malformaciones de los pies habitualmente se realizan osteotomías correctoras y tratamientos ortopédicos para incrementar la funcionalidad del miembro, siendo más apropiado en estos casos, una vez conseguida la MMC aplicar para su evaluación el «modelo de deficiencia basado en el diagnóstico» (DBD). En el caso de que un diagnóstico específico no aparezca enumerado en la parrilla de deficiencia basada en el diagnóstico, se deberá identificar un trastorno similar dentro de la región afectada (pelvis, cadera, rodilla, tobillo, pie) que sirva de guía para el cálculo de la deficiencia. En algunos casos, si lo anterior no fuese posible, puede ser adecuada la utilización de la sección 16.7: «evaluación de la deficiencia por alteración de la marcha» de la sección 16.7 (tabla 16.15) de este capítulo, o en algunos casos modelo de «deficiencia basada en la evaluación del balance articular» (BA) de la sección 16.8.
En la acondroplasia y otras osteodisplasias, La puntuación correspondiente a lo evaluado en este capítulo, deberá combinarse con la puntuación correspondiente a la existencia de talla baja, según los criterios de la sección 12.11: Hipocrecimientos, del capítulo: Sistema endocrino. Y si están presentes, con alteraciones en la columna vertebral, sección 17.1 o de otras deficiencias permanentes si las hubiera.
Finalmente, al igual que en la evaluación de trastornos en la infancia en otros capítulos, en los cuales es previsible una deficiencia permanente grave de la región afectada y la Máxima Mejoría Clínica (MMC) solo puede ser determinada a un medio / largo plazo, se podrán evaluar con un grado aproximado de deficiencia total de la persona del 33%. Esta evaluación tendrá siempre un carácter temporal y se hará una primera revisión a los 2 años. Con posterioridad, en función de la edad, de los procesos terapéuticos que precisen y de las posibilidades evolutivas y rehabilitadoras, se realizaran nuevos periodos de revisión de 3 o 5 años, hasta que pueda concretarse la situación de la MMC y el grado de deficiencia permanente definitivo.
16.10 Resumen de la evaluación de las extremidades inferiores.
1. Registrar el proceso y los resultados obtenidos empleando la plantilla de registro de evaluación de la deficiencia de la extremidad inferior (apartado 16.10-10) Registro de la evaluación de la extremidad inferior.
2. Revisar las pruebas complementarias.
3. Determinar aquellos diagnósticos que van a ser puntuados, en cada región.
4. Determinar las deficiencias basadas en el diagnóstico (EBD) para cada uno de los diagnósticos puntuables en cada región empleando para ello las parrillas regionales (16.2.2 a).
5. Evaluar los resultados de la historia funcional (HF), la exploración física (EF) y las pruebas complementarias (PC) para poder determinar la fiabilidad y gravedad. En aquellos factores que se ha determinado que son fiables, definir los modificadores de grado para cada uno de los factores. El ajuste de la historia funcional se realizará únicamente con aquel diagnóstico mayor puntuación.
6. Ajustar los valores de la deficiencia basada en el diagnóstico, según el método de ajuste neto de grado.
7. Cuando exista más de un diagnóstico puntuable, por existir varias regiones afectadas, combinar el valor de cada deficiencia, obteniendo una puntuación final de deficiencia de toda la extremidad inferior (DEI) por criterio basado en el diagnóstico (DBD).
8. Identificar y calcular la deficiencia que está relacionada con la deficiencia del nervio periférico.
9. Identificar y calcular la deficiencia que se relaciona con el síndrome de dolor regional complejo.
10. Identificar y calcular la deficiencia que se relaciona con la amputación.
11. Sólo cuando no se disponga de ningún otro método para la evaluación, calcular la deficiencia basada en el balance articular.
12. Normalmente se emplea solamente un único enfoque y, en la amplia mayoría de los casos, el método que se emplea es el de la evaluación de la deficiencia basada en el diagnóstico. (EBD) Sin embargo, en el caso de que sean múltiples los enfoques aplicables, el técnico evaluador podrá combinar, justificándolo las deficiencias a nivel de la extremidad inferior.
13. Finalmente, si no existen otras deficiencias evaluables en la extremidad, se convertirá la deficiencia de El (DEI) en deficiencia total de la persona (DTP).
14. Cuando estén afectadas las dos EEII, deberá evaluarse cada extremidad individualmente como (DEI) y convertirla a deficiencia total de la persona (DTP); luego se procede a combinar ambas evaluaciones de deficiencia total de la persona (DTP) (EID y EH), empleando para ello la Tabla de valores combinados.
15. En aquellos casos que no sea posible aplicar un diagnóstico determinado según el método de DBD, ni el basado en el balance articular (BA), como en casos de alteraciones múltiples o complejas que aconsejen la evaluación de las EEII globalmente. Se utilizara el modelo basado en la alteración de la marcha (16.7). Siempre que sea utilizado este método de evaluación no podrá emplearse ningún otro.
16. En el caso de existir otras deficiencias evaluadas en otros miembros o sistemas, constituirá el Grado Deficiencia Parcial (GDP) por Extremidad Inferior, que se combinará con otras deficiencias de otros órganos o dominios, según el modelo expuesto en los «Criterios Generales» de evaluación de las deficiencias.
16.11 Plantilla registro de evaluación de extremidades inferiores.
16.11.a Registro del balance articular de las extremidades inferiores.
Registro de movimiento de extremidad inferior:
Nombre _______________________________________ Fecha ________
Lado Dominante _______ Derecho _______ Izquierdo______ Ambidiestro
Lado Lesionado ________ Derecho ________ Izquierdo _______ Bilateral
|
Derecha Lesionada ___ |
No |
Izquierda Lesionada ___ |
Deficiente Derecha ___ |
|||||||
|
Movimiento |
Normal |
Movimiento |
Deficiencia |
Movimiento |
Deficiencia |
Deficiencia |
||||
| Dedos | ||||||||||
|
Segundo |
Extensión MTF | > 10° | % DEI | % DEI | % DEI | |||||
|
Tercero |
Extensión MTF | > 10° | % DEI | % DEI | % DEI | |||||
|
Cuarto |
Extensión MTF | > 10° | % DEI | % DEI | % DEI | |||||
|
Quinto |
Extensión MF | > 10° | % DEI | % DEI | % DEI | |||||
| Añadir máximo de 6% de DEI | % DEI | % DEI | % DEI | |||||||
| Dedo gordo |
Movimiento |
Normal |
Movimiento |
Deficienciencia |
Movimiento |
Deficiencia |
Deficiencia |
|||
| Flexión IF | > 20° | % DEI | % DEI | % DEI | ||||||
| Extensión MTF | > 30° | % DEI | % DEI | % DEI | ||||||
| Suma | % DEI | % DEI | % DEI | |||||||
| Deformidad de tobillo o retropié | Deformidad | ausente | % DEI | % DEI | % DEI | |||||
| Retropié |
Movimiento |
Normal |
Movimiento |
Deficiencia |
Movimiento |
Deficiencia |
Deficiencia |
|||
| Inversión | > 20° | % DEI | % DEI | % DEI | ||||||
| Eversión | > 10° | % DEI | % DEI | % DEI | ||||||
| Suma | % DEI | % DEI | % DEI | |||||||
| Tobillo |
Movimiento |
Normal |
Movimiento |
Deficiencia |
Movimiento |
Deficiencia |
Deficiencia |
|||
| Flexión plantar | > 20° | % UE | %UE | %UE | ||||||
| Contractura en | ausente | % DEI | % DEI | % DEI | ||||||
| Extensión | > 10° | % UE | % UE | % DEI | ||||||
| Suma | % UE | % UE | % DEI | |||||||
| Rodilla |
Movimiento |
Normal |
Movimiento |
Deficiencia |
Movimiento |
Deficiencia |
Deficiencia |
|||
| Flexión | > 110° | % DEI | % DEI | %DEI | ||||||
| Contractura en | < 5° | % DEI | % DEI | % DEI | ||||||
| Añadir | % DEI | % DEI | % DEI | |||||||
| Cadera |
Movimiento |
Normal |
Movimiento |
Deficiencia |
Movimiento |
Deficiencia |
Deficiencia |
|||
| Flexión | > 100° | % DEI | % DEI | % DEI | ||||||
| Extensión | < 10° de contractur | % DEI | % DEI | % DEI | ||||||
| Rotación internan | > 20° | % DEI | % DEI | % DE! | ||||||
| Rotación externa | > 30° | % DEI | % DEI | % DEI | ||||||
| Abducción | > 25° | % DEI | % DEI | % DEI | ||||||
| Aducción | > 15° | % DEI | % DEI | % DEI | ||||||
| Contractura en abducción | ausente | % DEI | % DEI | % DEI | ||||||
| Suma | % DEI | % DEI | % DEI | |||||||
| Combinado | Combinar articulaciones de EI | % DEI | %UE | % DEI | ||||||
| Convertir a corporal total | %PT | %PT | % PT | |||||||
16.11.b Ejemplo de registro de la evaluación de la deficiencia de las extremidades inferiores.

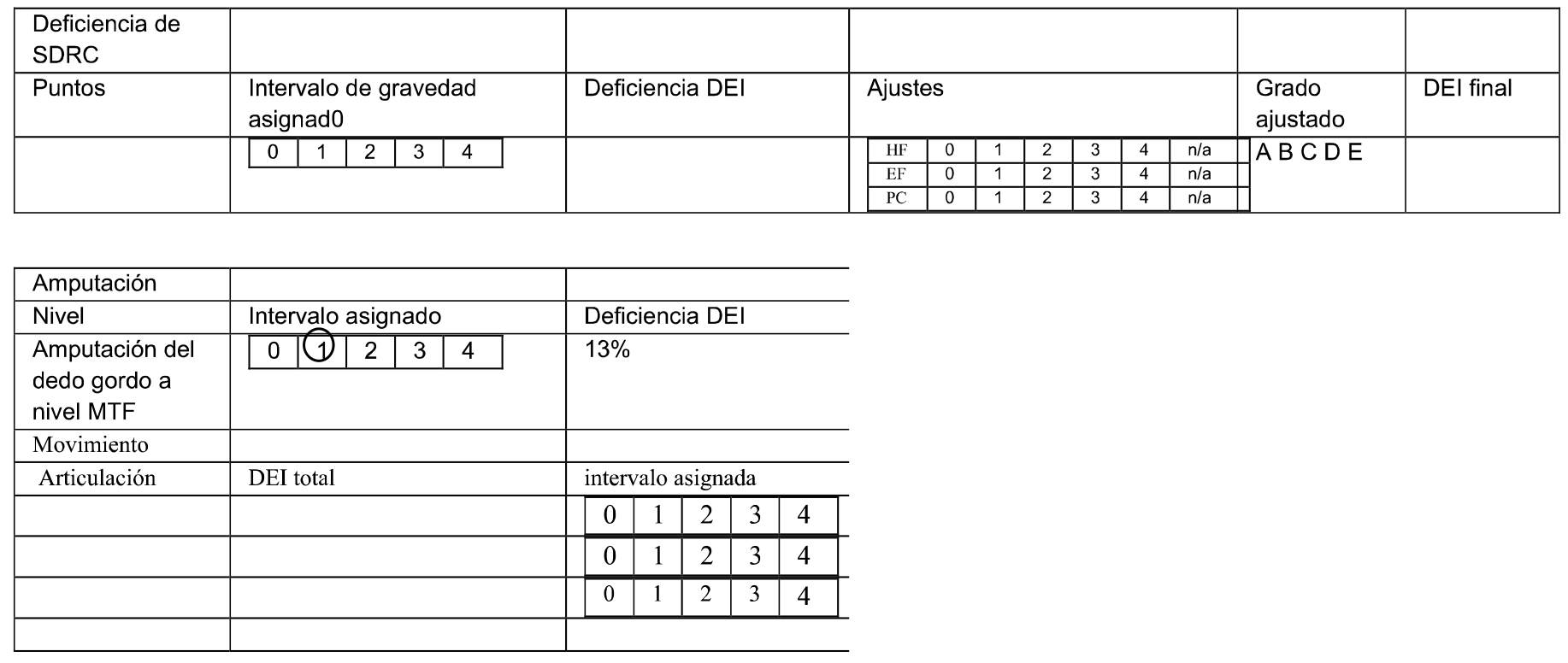
| Resumen | DEI final |
|---|---|
| Deficiencia basada en el diagnóstico. | 12% |
| Nervio periférico. | |
| SDRC. | |
| Amputación. | 13% |
| Balance articular (solitario). | |
| Deficiencia parcial combinada final (DEI). | 24% DEI |
| Deficiencia total de la persona (DTP). | 10% DTP |
| (Deficiencia regional). |
Abreviaciones de ajustes:
P/T = Pie / tobillo.
R = Rodilla.
C = Cadera.
VIAD = Valor Inicial de Ajuste de la Deficiencia.
VIGHF =Valor de intervalo de grado de modificador de grado por Historia funcional.
VIGEF = Valor de intervalo de grado de modificador de grado por Exploración física.
VIGPC = Valor de intervalo de grado de modificador de grado por Pruebas complementarias.
Firmado ........................................................................
Evaluador (nombre impreso) .............................................................. Fecha .....................
Anexo 16.A. Cuestionario de extremidad inferior (AAOS).
Instrucciones:
Responda por favor a las siguientes preguntas referente a los problemas que presenta en la extremidad inferior. Si se trata de ambas extremidades inferiores, le rogamos responda a las preguntas refiriéndose a la extremidad más afectado. Todas las preguntas se refieren, en promedio, a lo que usted ha experimentado la semana pasada.
¿Durante la semana pasada, como estuvo de rígida la extremidad inferior? (Rodee con un círculo una respuesta.)
1 Nada 2 Discretamente 3 Moderadamente 4 Muy rígida
5 Extremadamente rígida.
1. ¿Durante la semana pasada como estuvo de inflamada su la extremidad inferior? (Rodee con un círculo una respuesta.)
1 Nada 2 Discretamente 3 Moderadamente
4 Muy inflamada 5 Extremadamente inflamada
2. Durante la semana pasada, díganos por favor ¿cuánto dolor experimentó en su la extremidad inferior durante las siguientes actividades? (Rodee con un círculo sólo UNA respuesta que mejor describa su habilidad promedio en cada línea.)
| No doloroso |
Levemente doloroso |
Moderadamente doloroso |
Muy doloroso |
Extremadamente doloroso |
No podía desplazarme por miembro inferior doloroso |
No podía desplazarme por otros motivos (No aplicable) |
|
|---|---|---|---|---|---|---|---|
| ¿Caminar sobre superficies planas? | 1 | 2 | 3 | 4 | 5 | 6 | NA |
| ¿Subir o bajar escaleras? | 1 | 2 | 3 | 4 | 5 | 6 | NA |
| ¿Reposar en la cama durante la noche? | 1 | 2 | 3 | 4 | 5 | 6 | NA |
3. ¿Cuál de las siguientes afirmaciones describe mejor su capacidad para andar y desplazarse la mayor parte del tiempo durante la semana pasada? (Rodee con un círculo una respuesta.)
1 No necesito de apoyo o de ayudas técnicas en absoluto.
2 Camino la mayor parte del tiempo sin apoyo ni ayudas técnica.
3 Utilizo generalmente un bastón o muletas para desplazarme.
4 Utilizo generalmente dos bastones, dos muletas o un andador para desplazarme.
5 Uso una silla de ruedas.
6 Utilizo generalmente silla de ruedas y otras ayudas técnicas, o ayuda de otra persona.
7 Soy absolutamente incapaz de desplazarme y dependo siempre de otra persona.
4. Durante la última semana ¿Cuanta dificultad ha tenido ponerse o quitarse los calcetines / medias? (Rodee con un círculo una respuesta.).
1 En absoluto difícil 2 Algo difícil 3 Moderadamente difícil 4 Muy difícil
5 Extremadamente difícil 6 No pude hacerlo en absoluto
Cortesía de AAOS, Rosemont, Illinois:
Formula de puntuación:
Puntos obtenidos x 100 / 29 = – %
Gravedad del problema:
0-4 insignificante; 5-24 Leve; 25-49 Moderado; 50-95 Grave; 96-100 Total.
Capítulo 17
Columna y pelvis
La evaluación de la deficiencia en la columna y la pelvis se basan en la identificación de un diagnóstico o diagnósticos específicos. El modelo basado en el grado de movilidad ya no se usa como una base consistente para definir la deficiencia como criterio principal ya que su alteración no es considerada como un indicador objetivo de una patología específica o estado de deficiencia permanente, si bien en los casos que se considere fiable podrá utilizarse como criterio secundario modificador de grado.
17.1 Principios de evaluación.
La deficiencia basada en el diagnóstico (DBD) cuenta con tablas denominadas «parrillas regionales» proporcionadas para cada una de las cuatro regiones de la columna y pelvis (cervical, torácica, lumbar y pelvis).
El intervalo de grado de deficiencia se determina inicialmente por los hallazgos descritos para un diagnóstico específico y la existencia de radiculopatía, como criterios principales. Y en un segundo tiempo, se ajusta por «los criterios secundarios de ajuste» (CSA), que pueden incluir la historia funcional basada en lo informado por la persona (HF), los resultados de la exploración física (EF) y las pruebas complementarias relevantes (PC).
Para los diagnósticos específicos la columna y pelvis se diferencian varias categorías de los diagnósticos más relevantes:
1. Dolor de la columna crónico no específico u ocasional o crónico recurrente.
2. Patología del disco intervertebral y segmentos móviles (niveles aislados o múltiples).
3. Estenosis cervicales y lumbares.
4. Fracturas y/o luxaciones (dislocaciones) de la columna.
5. Fracturas y/o luxaciones (dislocaciones) de la pelvis.
Junto con el diagnóstico especifico, la existencia de radiculopatía objetivada con características concretas para cada intervalo de gravedad también será un criterio de elección del mismo. Si los hallazgos encontrados cumplen solo uno los dos criterios (diagnóstico o radiculopatía) para un intervalo de grado específico, el intervalo de grado inmediatamente inferior es el intervalo de grado que se utilizará en la puntuación de la deficiencia
En el caso de que un diagnóstico específico no se incluya en ninguna de las categorías de diagnósticos expuestas, el evaluador deberá usar una condición de salud o trastorno similar como guía para determinar una puntuación de deficiencia. En el informe, se debe explicar las razones de la analogía.
Los estados comunes relacionados con cambios degenerativos en la columna (artrosis), incluyendo anomalías identificadas en estudios de imagen como las osteofitos, artrosis facetaria, y degeneración discal o discartrosis, que no están bien correlacionados con los síntomas, hallazgos clínicos (como dolores ocasionales), análisis o imágenes complementarias no son evaluados por sí mismo y se clasifican en el intervalo 0. En todo caso, si se documenta antecedentes de una clara sintomatología tratada en múltiples ocasiones y cronificada, se clasificarán en el intervalo 1 de dolor crónico con porcentajes entre un 2 % y un 9%.
Las anomalías congénitas como la espina bífida oculta, segmentación anormal y raíces de los nervios unidas no son evaluadas salvo excepciones razonadas por el evaluador como deficiencias. Las anomalías del desarrollo, incluyendo espondilólisis, algunas formas de espondilolistesis, cifosis y lordosis excesiva o escoliosis leves a moderadas tampoco son evaluables.
En Algunas personas se pueden presentar antecedentes de múltiples asistencias con dolor persistente y dolencias radiculares no verificables, con hallazgos no objetivos y, por lo tanto, reciben frecuentemente un diagnóstico de «distensión / esguince crónico» o dolor en espalda y cuello «no específico». La metodología actual permite que estas personas sean evaluadas en el intervalo 1 de deficiencia, con un rango de puntuación de la deficiencia de 2 % al 9% de deficiencia total de la persona (DTP). El porcentaje de deficiencia en ese intervalo depende fundamentalmente de lo informado en sus antecedentes médicos documentados y la evaluación sobre su funcionamiento (HF) basada en lo informado por el paciente, debido a que no hay una exploración física fiable o hallazgos en pruebas de imagen en este grupo.
Tabla 17.1 Clasificación de los Intervalos de Gravedad de Deficiencia (IGD) de la columna y pelvis que incluyen según región
| Intervalos de gravedad de la deficiencia | Deficiencia total de la persona (%) | |||
|---|---|---|---|---|
| Columna cervical | Columna torácica | Columna lumbar | Pelvis | |
| 0 | 0%-1% | 0%-1% | 0%-1% | 0%-1% |
| 1 | 2%-8% | 2%-6% | 2%-9% | 2%-3% |
| 2 | 9%-14% | 7%-11% | 10%-14% | 4%-6% |
| 3 | 15%-24% | 12%-16% | 15%-24% | 7%-11% |
| 4 | 25%-30% | 17%-22% | 25%-33% | 12%-16% |
17.2 Deficiencia Basada en el Diagnostico (DBD).
La puntuación de la deficiencia se calcula usando el método DBD, (deficiencias basadas en el diagnóstico) en el cual los intervalos de grado de deficiencia (IGD) se determinan en primer lugar basándose en el diagnóstico especifico de la lesión o trastorno y la existencia de radiculopatía asociada según los hallazgos clínicos descritos en las tablas o parrillas regionales. Y en segundo lugar se ajustan al alza o a la baja considerando los hallazgos secundarios de ajuste (CSA).
17.2.a Criterios evaluativos.
Los criterios evaluativos son similares a los expuestos en otros capítulos.
17.2.b Metodología para la evaluación de la deficiencia de la columna según el método de deficiencia basado en el diagnóstico:
1. Realizar la historia clínica y la exploración física, y determinar si la persona está en la situación de Máxima Mejoría Clínica (MMC).
2. Calculo del Grado de puntuación de deficiencia ajustado para cada región, de la columna afectada, mediante el método de cuatro pasos expuesto en la siguiente figura 17.1:
Figura 17.1 Método de cuatro pasos de ajuste neto de grado
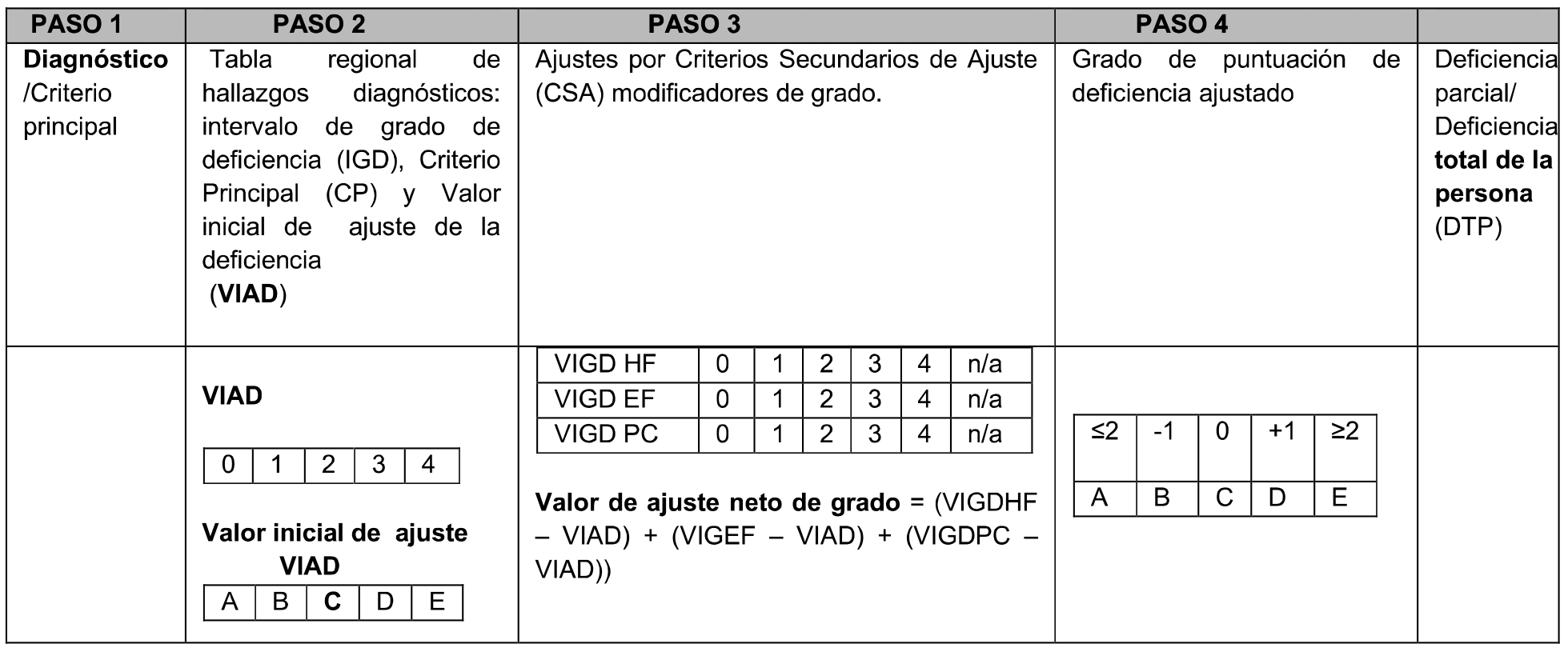
Paso 1:
Diagnóstico: Establecer el diagnóstico específico para cada región de la columna que se va a puntuar, que incluirá el IGD del CP.
Paso 2:
Valor de intervalo de grado de deficiencia (IGD) predeterminado por el criterio principal (CP); Valor inicial de ajuste de grado de la deficiencia (VIAD): Utilizar la tabla «parrilla regional» concreta de la región afectada de la columna en la que se encuentre el diagnóstico establecido en el paso 1, para con los hallazgos clínicos especificados en cada IGD para ese diagnóstico y la presencia de radiculopatía con características concretas, determinar el IGD apropiado al diagnóstico de la condición de salud a evaluar y que constituirá el criterio principal (CP) y valor inicial de ajuste de la puntuación de deficiencia (VIAD). Este IGD constituirá la referencia para el cálculo del ajuste neto de grado y del grado de puntuación de deficiencia ajustado.
El VIAD lo utilizaremos por tanto, en dos ajustes:
1. Constituirá uno de los valores 01234, siendo el valor de referencia como «valor de intervalo de grado predeterminado por el criterio principal», en la fórmula del «Grado de deficiencia ajustado» (paso 3).
2. A su vez el VIAD ocupara el valor central C, dentro de los cinco valores de grado de puntuación de la deficiencia (ABCDE) que forman el IGD y que se utilizara en el «Ajuste neto de grado de deficiencia» (paso 4).
Paso 3: Ajuste neto de grado de deficiencia: Tendremos que calcular el valor del «ajuste neto de grado» que aplicaremos dentro del IGD. Se utilizarán las «Tablas especificas de los CSA»: (17.6 HF; 17,7 EF; 17,9 PC).
Se elegirán entre las diversas opciones expuestas en cada una de las tablas de CSA la más apropiada entre los hallazgos obtenidos por la historia clínica (HC), la exploración física (EF) y pruebas complementarias (PC). En caso de varias opciones se elegirá siempre la de mayor valor o la que el evaluador considere más objetiva).
De la aplicación de estas tablas obtendremos el valor de intervalo de grado de deficiencia (VIGD) de cada uno de los CSA modificadores de grado, a los que se les asignará un valor (01234).
3.1 La Historia Funcional basada en lo informado por la persona (VIGDHF).
3.2 La Exploración Física (VIGDEF).
3.3 Las Pruebas Complementarias (VIGDPC).
Este valor podrá ser el mismo, o no, que el VIAD, si es diferente tendremos que recalcular el «valor del ajuste neto del intervalo de grado» por los criterios secundarios, siguiendo la fórmula:
Valor del Ajuste neto de grado = (VIGDHF - VIAD) + (VIGEF - VIAD) + (VIGDPC - VIAD)
Los valores máximos y mínimos de esta fórmula se asimilarán al ± 2.
Paso 4: Grado de puntuación de deficiencia ajustado.
Una vez calculado el valor del ajuste neto de grado (± 012), tendremos que aplicarlo a un «nuevo» ajuste de grado esta vez dentro del intervalo de grado (con unos valores de grado de puntuación de la deficiencia variables según la deficiencia evaluada (ABCDE)) en la que hemos situado el VIAD en su valor central C (paso 2) pudiendo modificar el valor de este a la alta o a la baja, calculando el que se denominará finalmente Grado de puntuación de deficiencia ajustado según el esquema.
| ≤ 2 | ‒1 | 0 | +1 | ≥ 2 |
| A | B | C (VIAD) | D | E |
El grado de puntuación de deficiencia ajustado calculado representará al Grado de Deficiencia Parcial (GDP) de la región de la columna, que en el caso de la columna se corresponden directamente con el de Deficiencia Total de la Persona (DTP).
Consideraciones especiales sobre la metodología de puntuación de la deficiencia de la columna:
1. Se debe combinar la deficiencia de cada una de las regiones de la columna (cervical, dorsal, lumbar o pélvica) si es que están afectadas, utilizando la Tabla de valores combinados en el Apéndice al final de la guía.
2. La existencia de radiculopatía objetivada con características concretas para cada intervalo de grado de deficiencia también será un criterio de elección del mismo. Caso de no darse la coincidencia con lo descrito en los hallazgos diagnósticos específicos para ese IGD, se elegirá como Valor Inicial de Ajuste de la Deficiencia (VIAD) el IGD inmediatamente inferior.
3. Los cambios anatómicos que resultan de la intervención quirúrgica se consideran en los grados de deficiencia. Las puntuaciones de deficiencia se basan en el estado de un paciente en el momento de la evaluación y no anticipan la necesidad de intervenciones futuras.
4. En el caso de que se pueda aplicar más de uno de los intervalos de grado de diagnóstico (por ejemplo, estenosis espinal y AOMSI), debe utilizarse el diagnóstico que proporcione la puntuación de deficiencia mayor.
5. En caso que un diagnóstico específico no esté enumerado en las parrillas de DBD, se utiliza como guía una condición de salud o trastorno similar enumerado para el cálculo de la deficiencia. Las razones de esta decisión deberán ser descritas en el informe.
Figura 17.2 Documento de evaluación de la deficiencia de columna y pelvis
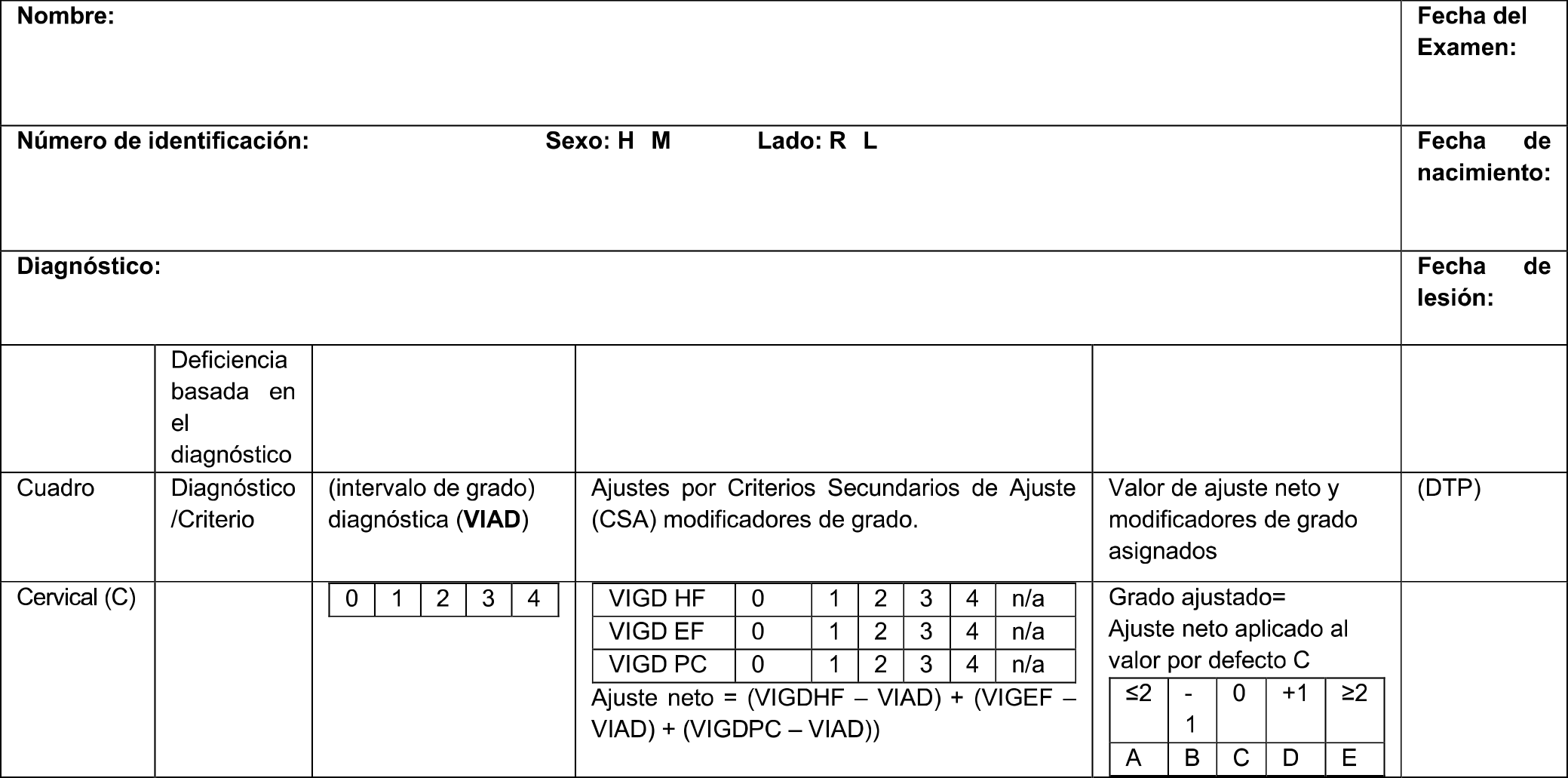
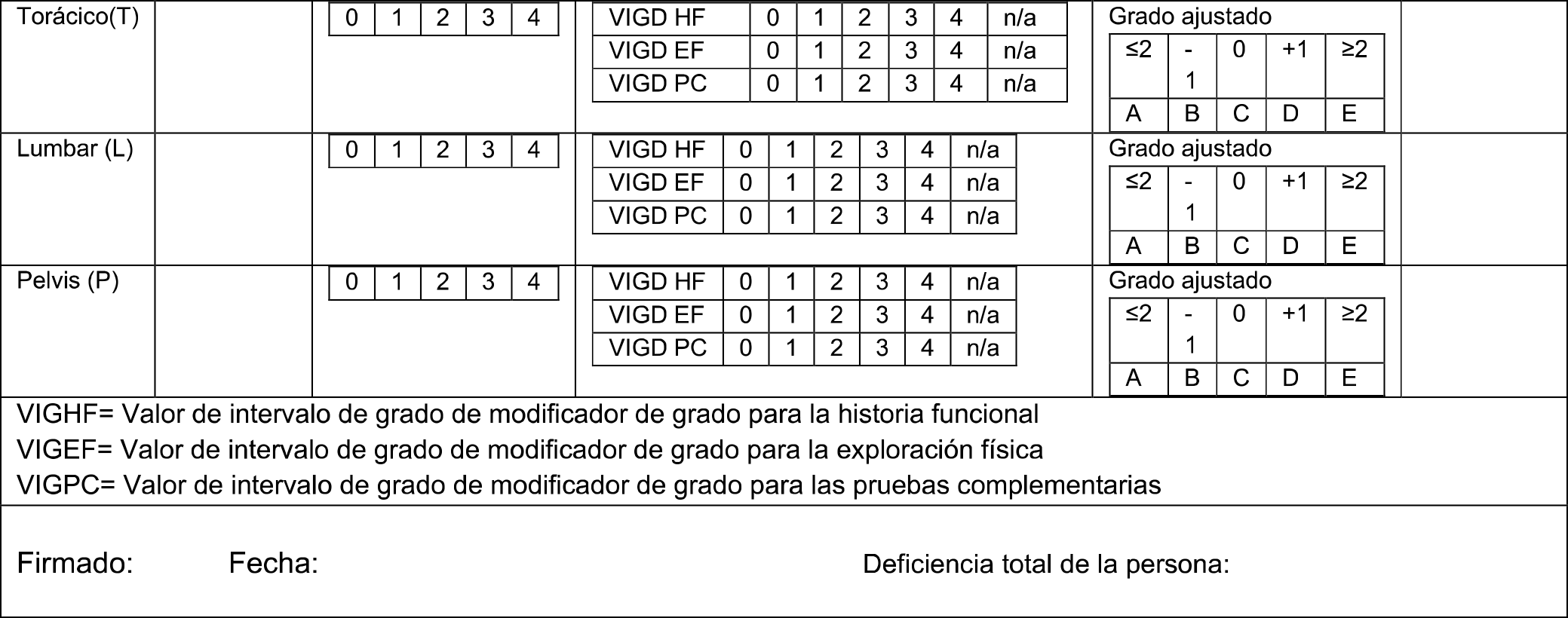
17.2.b Deficiencia basada en el diagnostico: Parrillas regionales.
Tabla 17.2 Parrilla regional de columna cervical: Deficiencias de la columna. DTP (Deficiencia Total de la Persona)
| Intervalos de gravedad de la deficiencia | Intervalo 0 | Intervalo 1 | Intervalo 2 | Intervalo 3 | Intervalo 4 | ||||
|---|---|---|---|---|---|---|---|---|---|
|
Graduación de la gravedad DTP (%) |
0% - 1% DTP |
2% - 8% DTP |
9% - 14% DTP |
15% - 24% DTP |
25% - 30% DTP |
||||
|
Dolor: |
|||||||||
|
Cervicalgia crónica persistente o crónica recurrente inespecífica. Distensión / latigazo / esguince / síndrome postraumático cervical / crónico. Enfermedad discal degenerativa (discartrosis) sintomática. Artrosis radiológica, con dolor en la articulación facetaria, etc. |
0 0 0 1 1 Historia documentada de lesión de tipo distensión / esguince, ya resuelto y quejas de tipo sintomatología dolorosa ocasional de cuello o con hallazgos radiológicos de artrosis y sin signos objetivos en la exploración. |
2 3 4 5 6 Historia documentada de lesión cervical de tipo distensión / esguince con hallazgos radiológicos de artrosis y sintomatología dolorosa cervical continuas acompañada de irradiación radicular axialno verificables; hallazgos similares documentados en exploraciones previa: y presentes en el momento de la evaluación. |
|||||||
|
Lesiones de segmentos móviles: |
|||||||||
| Hernia de disco intervertebral y/o AOMSI (alteración de la integridad de un segmento móvil). |
0 0 0 1 1 Hallazgos imagenológicos (RM, TAC, RX) de hernia de disco intervertebral con dolor axial ocasional sin historial de síntomas clínicos o radiculares correlacionados. |
4 5 6 7 8 Hernia de disco intervertebral o AOMSI documentada en uno o en varios niveles con clínica actual y hallazgos documentados; con o sin cirugía y Radiculopatía documentada resuelta o dolencias radiculares no verificables o radiculitis documentada (sin radiculopatía residual cronificada) en los niveles clínicamente apropiados al diagnóstico en el momento de la exploración.* |
9 10 11 12 14 Hernia de disco intervertebral y/o AOMSI en un nivel con clínica actual y hallazgos documentados; con o sin cirugía y Con signos y síntomas documentados de radiculopatía residual leve a moderada en un solo nivel en el nivel clínicamente apropiado al diagnóstico, y clínica presente en el momento de la exploración.* |
15 17 19 21 24 Hernia de disco intervertebral y/o AOMSI en uno o varios niveles con clínica actual y hallazgos documentados; con o sin cirugía y Con signos y síntomas de radiculopatía residual documentada grave en un nivel o moderada a grave en varios niveles, en los niveles clínicamente apropiados al diagnóstico, y clínica presente en el momento de la exploración.* |
25 27 28 29 30 Hernia de disco intervertebral y/o AOMSI en varios niveles, con clínica actual y hallazgos documentados; con o sin cirugía y Con signos y síntomas documentados de radiculopatía residual grave bilateral o de varios niveles documentados en los niveles clínicamente apropiados al diagnóstico y clínica presente en el momento de exploración*. |
||||
| Escoliosis y anquilosis vertebral. |
0 0 0 1 1 Escoliosis residual inferior a 20° cobb con dolor axial ocasional. |
4 5 6 7 8 Escoliosis residual de 20ª a 29° cobb con clínica actual y hallazgos documentados; |
9 10 11 12 14 Escoliosis residual de 30ª a 59° cobb con clínica actual y hallazgos documentados. |
15 17 19 21 24 Escoliosis residual de 60 a 80° coob con clínica actual y hallazgos documentados. |
25 27 28 29 30 Escoliosis residual mayor de 80° coob o Anquilosis con rigidez cervical total y Con clínica actual y hallazgos documentados. |
||||
|
Nota: AOMSI Incluyen tecnologías quirúrgicas que preservan la movilidad tales como la artropastia discal y las técnicas de estabilización dinámica, tecnologías quirúrgicas que preservan la estabilidad del raquis como artrodesis segmentarías y finalmente los diagnósticos de pseudoartrosis, fracturas escoliosis o espondilolistesis. Puede comprender la combinación de estas situaciones previas así como la afectación a múltiples niveles. Nota: Pseudoartrosis: Movilidad en un segmento raquídeo documentada y objetivada mediante hallazgos radiográficos coherentes o fallo de soporte físico; en ambos casos tras cirugía de columna con la finalidad de fusionar dicho segmento Ángulo (grado) de Cobb Utilizado para medir las curvaturas tanto en el plano frontal así como en el sagital de la columna. Se trazan líneas que pasen por la parte superior e inferior de los cuerpos vertebrales proximal y distal que constituyen la curvatura. Que deben ser las vértebras más inclinadas hacia la concavidad de la curva. Trazamos líneas perpendiculares a las líneas anteriores y medimos el ángulo. Nota: Si los hallazgos para la radiculopatía no cumplen los descritos para un intervalo de grado específico, se utilizará para la puntuación de la deficiencia el intervalo de grado inmediatamente inferior. |
|||||||||
|
Estenosis: |
|||||||||
|
Estenosis del canal espinal cervical. Puede incluir AOMSI (alteración de la integridad de un segmento móvil). |
0 0 0 1 1 Estenosis cervical en uno o más niveles con o sin AOMSI con dolor axial ocasional. |
4 5 6 7 8 Estenosis cervical en un nivel o varios con o sin AOMSI con clínica actual y hallazgos objetivados debidamente documentados con o sin cirugía y Radiculopatía documentada resuelta o dolencias radiculares no verificables o radiculitis documentada (sin radiculopatía residual cronificada) en los niveles clínicamente apropiados al diagnóstico en el momento de la exploración.* En caso de existir signos de lesión en la médula espinal o mielopatía evaluarlas independientemente según capítulo de SNC y periférico. |
9 10 11 12 14 Estenosis cervical en un nivel con o sin AOMSI con clínica actual y hallazgos documentados; con o sin cirugía y Con signos y síntomas documentados de radiculopatía residual leve a moderada en un solo nivel en el nivel clínicamente apropiado al diagnóstico, y clínica presente en el momento de la exploración* y En caso de existir signos de lesión en la médula espinal o mielopatía evaluar según capítulo de SNC y periférico. |
15 17 19 21 24 Estenosis cervical en uno o varios niveles con o sin AOMSI con clínica actual y hallazgos documentados; con o sin cirugía y Con signos y síntomas de radiculopatía residual documentada grave en un nivel o moderada a grave en varios niveles, en los niveles clínicamente apropiados al diagnóstico, y clínica presente en el momento de la exploración.* En caso de existir signos de lesión en la médula espinal o mielopatía evaluarlas independientemete según capítulo de SNC y periférico. |
25 27 28 29 30 Estenosis cervical en varios niveles con o sin AOMSI con clínica actual y hallazgos documentados; con o sin cirugía con signos y síntomas documentados de radiculopatía residual grave bilateral o en varios niveles documentados en los niveles clínicamente apropiados al diagnóstico y clínica presente en el momento de la exploración*. En caso de existir signos de lesión en la médula espinal o mielopatía evaluarlas independientement e según capítulo de SNC y periférico. |
||||
|
* Para graduar la radiculopatía y el intervalo ver el ajuste de grado según las tablas 17.6; 17.7 y 17.8. Nota: AOMSI incluye inestabilidad artrodesis, artrodesis fallida, estabilización dinámica o artroplastia o combinación de ésos en estados de múltiples niveles. Nota: En caso de Mielopatía, calcular la deficiencia adicional según capítulo 3, Sistema Nervioso central y periférico. Nota: La estenosis de canal incluye la de los forámenes y recesos laterales. |
|||||||||
|
Fractura / luxación / espondilolistesis: |
|||||||||
|
Luxación y fractura luxación asociadas o Fracturas de uno o más cuerpos vertebrales. Fractura de un elemento posterior (pedículo, lámina, proceso articular, proceso transverso) y fractura por estallido. |
0 0 0 1 1 Luxación o fractura luxación sin compresiones o mínimas de un cuerpo vertebral; con o sin fractura de pedículo y/o de un elemento posterior sin retropulsión ósea dentro del canal y dolor axial ocasional o Fracturas en uno o más niveles sin compresiones o mínimas de un cuerpo vertebral; con o sin fractura de pedículo y/o de un elemento posterior. Consolidada con o sin intervención quirúrgica; dolor axial ocasional sin síntomas ni signos residuales. |
4 5 6 7 8 Luxación o fractura luxación en un nivel con o sin fractura. Espondilolistesis grado 1 o Fracturas individuales o múltiples con < 25% de compresión de un cuerpo vertebral; con o sin retropulsión ósea dentro del canal, con o sin fractura de pedículo y/o de un elemento posterior. Consolidada con o sin intervención quirúrgica (incluyendo fusión, vertebroplastia o cifoplastia) con deformación residual leve y clínica actual y hallazgos documentados y Radiculopatía documentada resuelta o dolencias radiculares no verificables o radiculitis documentada (sin radiculopatía residual cronificada) en los niveles clínicamente apropiados al diagnóstico en el momento de la exploración.* En caso de existir signos de lesión en la médula espinal o mielopatía se evalúan independientemente según capítulo de SNC y periférico.** |
9 10 11 12 14 Luxación o fractura luxación en un nivel con o sin fractura. Espondilolistesis grado 2 o Fracturas de uno o múltiples niveles con compresión de 25% - 50% de cualquier cuerpo vertebral; con o sin retropulsión ósea dentro del canal, con o sin fractura de pedículo y/o de un elemento posterior. Consolidada con o sin intervención quirúrgica (incluyendo fusión, vertebroplastia o cifoplastia) con deformación residual moderada con clínica actual y hallazgos documentados y Signos y síntomas documentados de radiculopatía residual leve a moderada en un solo nivel en el nivel clínicamente apropiado al diagnóstico, y clínica presente en el momento de la exploración.* En caso de existir signos de lesión en la médula espinal o mielopatía se evalúan independientemente según capítulo de SNC y periférico.** |
15 17 19 21 24 Luxación o fractura luxación en uno o más niveles con o sin fractura. Espondilolistesis grado 3 o Fracturas individuales o múltiples con > 50% de compresión de un cuerpo vertebral; con o sin retropulsión ósea dentro del canal ósea, con o sin fractura de pedículo y/o de un elemento posterior. Consolidada con o sin intervención quirúrgica (incluyendo fusión, vertebroplastia o cifoplastia); con deformación residual grave con clínica actual y hallazgos documentados y Signos y síntomas de radiculopatía residual documentada grave en un nivel o moderada a grave en varios niveles, en los niveles clínicamente apropiados al diagnóstico, y clínica presente en el momento de la exploración.* En caso de existir signos de lesión en la médula espinal o mielopatía se evalúan independientemente según capítulo de SNC y periférico.** |
25 27 28 29 30 Luxación o fractura luxación en uno o varios niveles con o sin fractura o Espondilolistesis grado 3/4 o Fracturas individuales o múltiples con > 50% de compresión de un cuerpo vertebral; con o sin retropulsión ósea dentro del canal con o sin fractura de pedículo y/o de un elemento posterior. Consolidada con o sin intervención quirúrgica (incluyendo fusión, vertebroplastia o cifoplastia); con deformación residual muy grave, con clínica actual y hallazgos documentados y Signos y síntomas documentados de radiculopatía residual grave bilateral o en varios niveles documentados en los niveles clínicamente apropiados al diagnóstico y clínica presente en el momento de la exploración.* En caso de existir signos de lesión en la médula espinal o mielopatía se evalúan independientemente según capítulo de SNC y periférico.** |
||||
| Complicaciones postoperatorias (no neurológicas). | Infección profunda de la herida de la columna que requiere antibióticos crónicos; u osteomielitis crónica. | ||||||||
|
* Para graduar la radiculopatía y el intervalo ver el ajuste de grado según las tablas 17.6; 17.7 y 17.8. ** En caso de existir signos de lesión en la médula espinal (LME) o mielopatía, se evalúan independientemente según normas del Capítulo 3: SNC y Periférico y se obtiene una puntuación de deficiencia adicional Nota: Si los hallazgos para la radiculopatía no cumplen los descritos para un intervalo de grado específico, se utilizará para la puntuación de la deficiencia el intervalo de grado inmediatamente inferior. |
|||||||||
Tabla 17.3 Parrilla regional de columna torácica deficiencias de la columna. DTP
|
Intervalos de gravedad de la eficiencia |
Intervalo 0 | Intervalo 1 | Intervalo 2 | Intervalo 3 | Intervalo 4 |
|---|---|---|---|---|---|
|
Graduación de la gravedad DTP (%) |
0% - 1% DTP |
2% - 6% DTP |
7% - 11% DTP |
12% - 16% DTP |
17% - 22% DTP |
| Dolor | |||||
|
Dorsalgia, crónica no específica o crónica recurrente, distensión / esguince crónico, artrosis radiológica, etc. |
0 0 0 1 1 Historia documentada de lesión de tipo distensión / esguince, ahora resuelta, o quejas ocasionales de dolor de la espalda media o con hallazgos radiológicos de artrosis sin hallazgos objetivos en la exploración. |
2 3 4 5 6 Historia documentada de lesión de tipo distensión / esguince o con hallazgos radiológicos de artrosis con quejas continuas de dolencias radiculares; hallazgos similares documentados en múltiples ocasiones. |
|||
|
Lesiones de elementos móviles: |
|||||
| Hernia de disco intervertebral y/o AOMSI (alteración de la integridad de un segmento móvil). |
0 0 0 1 1 Hallazgos imagenológicos (RM, TAC, RX) de hernia de disco intervertebral y dolor axial ocasional sin historial de síntomas clínicos o radiculares correlacionados. |
2 3 4 5 6 Hernia de disco intervertebral o AOMSI documentada en uno o en varios niveles con clínica actual y hallazgos documentados; con o sin cirugía y Radiculopatía documentada resuelta o dolencias radiculares no verificables en los niveles clínicamente apropiados al diagnóstico en el momento de la exploración.* |
7 8 9 10 11 Hernia de disco intervertebral y/o AOMSI en un nivel con clínica actual y hallazgos documentados; con o sin cirugía y Con signos y síntomas documentados de radiculopatía residual leve a moderada en un solo nivel en el nivel clínicamente apropiado al diagnóstico, y clínica presente en el momento de la exploración.* |
12 13 14 15 16 Hernia de disco intervertebral y/o AOMSI en uno o varios niveles con clínica actual y hallazgos documentados; con o sin cirugía y Con signos y síntomas documentados de radiculopatía residual grave en un nivel o moderada a grave en varios niveles, en los niveles clínicamente apropiados al diagnóstico, y clínica presente en el momento de la exploración.* |
17 18 19 20 22 Hernia de disco intervertebral y/o AOMSI en varios niveles, con clínica actual y hallazgos documentados; con o sin cirugía y Con signos y síntomas documentados de radiculopatía residual grave bilateral o en varios niveles documentados en los niveles clínicamente apropiados al diagnóstico y clínica presente en el momento de la exploración*. |
| Escoliosis y anquilosis vertebral. |
0 0 0 1 1 Escoliosis residual inferior a 20° cobb con dolor axial ocasional. |
2 3 4 5 6 Escoliosis residual de 20º a 29° cobb con clínica actual y hallazgos documentados; |
7 8 9 10 11 Escoliosis residual de 30ª a 59° cobb o Anquilosis con rigidez torácica total y con clínica actual y hallazgos documentados. |
12 13 14 15 16 Escoliosis residual de 60 a 80° cobb con clínica actual y hallazgos documentados. |
17 18 19 20 22 Escoliosis residual mayor de 80° cobb con clínica actual y hallazgos documentados. |
|
Nota: AOMSI Incluyen tecnologías quirúrgicas que preservan la movilidad tales como la artroplastia discal y las técnicas de estabilización dinámica, tecnologías quirúrgicas que preservan la estabilidad del raquis como artrodesis segmentarías y finalmente los diagnósticos de pseudoartrosis, fracturas, escoliosis o espondilolistesis. Puede comprender la combinación de estas situaciones previas así como la afectación a múltiples niveles. |
|||||
|
Fracturas / luxación / espondilolistesis: |
|||||
|
Luxaciones / fractura-luxación simultáneas. Fracturas de un cuerpo vertebral. Fractura de un elemento posterior (pedículo, lámina, proceso articular, proceso transverso) y Fractura por estallido. Nota: |
0 0 0 1 1 Luxación o fractura luxación en un nivel con o sin fractura. Sin o mínima retropulsión ósea dentro del canal, o Fracturas en uno o más niveles sin compresiones o mínimas de un cuerpo vertebral; con o sin fractura de pedículo y/o de un elemento posterior. Consolidada con o sin intervención quirúrgica; dolor axial ocasional sin síntomas ni signos residuales. |
2 3 4 5 6 Luxación o fractura luxación en un nivel con o sin fractura o Espondilolistesis grado 1 o Fractura en un solo nivel o múltiples niveles con < 25% de compresión de un cuerpo vertebral; con o sin retropulsión ósea dentro del canal, fractura de pedículo y/o de un elemento posterior. Consolidada, con o sin cirugía (incluyendo vertebroplastia o cifoplastia) con deformación residual leve con clínica actualmente y hallazgos documentados y Radiculopatía documentada resuelta o dolencias radiculares no verificables en los niveles clínicamente apropiados al diagnóstico en el momento de la exploración.* |
7 8 9 10 11 Luxación o fractura luxación en uno o más niveles con o sin fractura o Espondilolistesis grado 2 o Fractura en un solo nivel o múltiples niveles con 25% -50% de compresión de un cuerpo vertebral; con o sin retropulsión ósea dentro el canal, fractura de pedículo y/o de un elemento posterior. Consolidada, con o sin cirugía (incluyendo vertebroplastia o cifoplastia) con deformación residual moderada con clínica actualmente y hallazgos documentados y Con signos y síntomas documentados de radiculopatía residual leve a moderada en un solo nivel en el nivel clínicamente apropiado al diagnóstico, y clínica presente en el momento de la exploración.* En caso de existir signos de lesión en la médula espinal o mielopatía se evalúan independientemente según capítulo de SNC y periférico. |
12 13 14 15 16 Luxación o fractura luxación en uno o varios con o sin fractura, o Espondilolistesis grado 3 o Fractura en un solo nivel o múltiples niveles con >50% de compresión de un cuerpo vertebral; con o sin retropulsión ósea dentro del canal, fractura de pedículo y/o de un elemento posterior. Consolidada con o sin cirugía (incluyendo vertebroplastia o cifoplastia) con deformación residual grave con clínica actualmente y hallazgos documentados y Con signos y síntomas documentados de radiculopatía residual grave en un nivel o moderada a grave en varios niveles, en los niveles clínicamente apropiados al diagnóstico, y clínica presente en el momento de la exploración.* En caso de existir signos de lesión en la médula espinal o mielopatía se evalúan independientemen te según capítulo de SNC y periférico. |
17 18 19 20 22 Luxación o fractura luxación en uno o varios con o sin fractura o Espondilolistesis grado 3/4 o Fractura en un solo nivel o múltiples niveles con >50% de compresión de un cuerpo vertebral; con o sin retropulsión ósea dentro del canal, fractura de pedículo y/o de un elemento posterior. Consolidada con o sin cirugía (incluyendo vertebroplastia o cifoplastia) con deformación residual grave con clínica actualmente y hallazgos documentados y Con signos y síntomas documentados de radiculopatía residual grave bilateral o en varios niveles documentados en los niveles clínicamente apropiados al diagnóstico y clínica presente en el momento de la exploración.* En caso de existir signos de lesión en la médula espinal o mielopatía se evalúan independientemete según capítulo de SNC y periférico. |
| Complicaciones postoperatorias (no neurológicas). | Infección profunda de la herida de la columna que requiere antibióticos crónicos; u osteomielitis crónica. | ||||
|
* Para graduar la radiculopatía y el intervalo ver el ajuste de grado según las tablas 17.6; 17.7 y 17.8. Nota: En caso de existir signos de lesión en la médula espinal (LME) o mielopatía, se evalúan independientemente según normas del Capítulo 3: SNC y Periférico y se obtiene una puntuación de deficiencia adicional. Nota: AOMSI Incluyen tecnologías quirúrgicas que preservan la movilidad tales como la artroplastia discal y las técnicas de estabilización dinámica, tecnologías quirúrgicas que preservan la estabilidad del raquis como artrodesis segmentarías y finalmente los diagnósticos de pseudoartrosis, fracturas, escoliosis o espondilolistesis. Puede comprender la combinación de éstas situaciones previas así como la afectación a múltiples niveles. Nota: Si los hallazgos para la radiculopatía no cumplen los descritos para un intervalo de grado específico, se utilizará para la puntuación de la deficiencia el intervalo de grado inmediatamente inferior. Nota: La estenosis de canal incluye la de los forámenes y recesos laterales. |
|||||
Tabla 17.4 Parrilla regional de columna lumbar deficiencias de la columna. DTP
| Intervalos de gravedad de la deficiencia | Intervalo 0 | Intervalo 1 | Intervalo 2 | Intervalo 3 | Intervalo 4 |
|---|---|---|---|---|---|
|
Graduación de la gravedad DTP (%) |
0% - 1% DTP |
2% - 9% DTP |
10% -14% DTP |
15% - 24% DTP |
25% - 33% DTP |
|
Dolor: |
|||||
| Dolor en la región lumbosacra de la espalda crónico no específico o crónico recurrente distensión / esguince crónico, enfermedad discal degenerativa sintomática, artrosis radiológica, dolor en la articulación facetaria, disfunción / alteración de la articulación sacroilíaca, etc. |
0 0 0 1 1 Historia documentada de lesión de tipo distensión / esguince, ahora resuelta, o quejas ocasionales de dolor de espalda con hallazgos radiológicos de artrosis sin hallazgos objetivos en la exploración. |
2 3 4 5 6 Historia documentada de lesión de tipo distensión / esguince o hallazgos radiológicos de artrosis con quejas continuas de dolencias radiculares y/o no verificables; hallazgos similares documentados en exploraciones previas y presentes en el tiempo de evaluación. |
|||
|
Lesiones de los segmentos móviles: |
|||||
|
Hernia de disco intervertebral y/o AOMSI. Nota: AOMSI incluye estabilidad artrodesis, artrodesis fallida, estabilización dinámica o artroplastia o combinación de ésas en condiciones de múltiples niveles. |
0 0 0 1 1 Imágenes de hernia de disco intervertebral con dolor axial ocasional sin antecedentes de síntomas radiculares clínicamente correlacionados. |
5 6 7 8 9 Hernia discal o AOMSI en uno o varios niveles con clínica actual y hallazgos documentados; con o sin cirugía y Radiculopatía documentada resuelta o dolencias radiculares no verificables o radiculitis documentada (sin radiculopatía residual cronificada) en los niveles clínicamente apropiados al diagnóstico en el momento de la exploración.* |
10 11 12 13 14 Hernia de disco intervertebral o AOMSI en un solo nivel con clínica actual y hallazgos documentados; con o sin cirugía y Con signos y síntomas documentados de radiculopatía residual leve a moderada en un solo nivel, en el nivel clínicamente apropiado al diagnóstico, y clínica presente en el momento de la exploración.* |
15 17 19 21 23 Hemia de disco intervertebral y/o AOMSI en uno o varios niveles con clínica actual y hallazgos documentados; con o sin cirugía y Con signos y síntomas documentados de radiculopatía residual grave en un nivel o moderada a grave en varios niveles, en los niveles clínicamente apropiados al diagnóstico, y clínica presente en el momento de la exploración.* |
25 27 29 31 33 Hernia de disco intervertebral o AOMSI en múltiples niveles, con clínica actual y hallazgos documentados; con o sin cirugía y Con signos y síntomas documentados de radiculopatía residual grave bilateral o en varios niveles documentados, en los niveles clínicamente apropiados al diagnóstico y clínica presente en el momento de la exploración.* |
| Escoliosis y anquilosis vertebral. |
0 0 0 1 1 Escoliosis residual inferior a 20° cobb con dolor axial ocasional. |
5 6 7 8 9 Escoliosis residual de 20ª a 29° cobb con clínica actual y hallazgos documentados. |
10 11 12 13 14 Escoliosis residual de 30ª a 59° cobb con clínica actual y hallazgos documentados. |
15 17 19 21 23 Escoliosis residual de 60 a 80° cobb con clínica actual y hallazgos documentados. |
25 27 29 31 33 Escoliosis residual mayor de 80° coob o Anquilosis con rigidez lumbar (incluida L5-S1) total y Con clínica actual y hallazgos documentados. |
|
Estenosis: |
|||||
|
Estenosis espinal y/o recesos lateralesª (puede incluir AOMSI). Nota: AOMSI incluye inestabilidad, artrodesis, artrodesis fallida, estabilización dinámica o artroplastia o pseudoartrosis, o combinación de ésas en estados de múltiples niveles. |
0 0 0 1 1 Estenosis lumbar a uno o más niveles con dolor axial ocasional. |
5 6 7 8 9 Estenosis lumbar en uno o varios niveles (con o sin AOMSI) con clínica actual y hallazgos médicamente documentados; con o sin cirugía (descompresión) o con claudicación neurogénica resuelta y documentada previamente. Radiculopatía documentada resuelta o dolencias radiculares no verificables o radiculitis documentada (sin radiculopatía residual cronificada) en los niveles clínicamente apropiados al diagnóstico en el momento de la exploración.* |
10 11 12 13 14 Estenosis lumbar en un nivel con o sin AOMSI con clínica actual y hallazgos documentados; con o sin cirugía (descompresión) y Claudicación neurogénica intermitente documentada paseos de > 10 minutos o Signos y síntomas de radiculopatía leve a moderada documentados en el nivel clínicamente apropiado presentes en el momento de la exploración.* En caso de existir signos de cola de caballo se evaluaran por el capítulo de SNC y periférico. |
15 17 19 21 23 Estenosis lumbar en uno o varios niveles con o sin AOMSI con clínica actual y hallazgos documentados; con o sin cirugía (descompresión) y Claudicación neurogénica documentada, paseos limitados a <10 minutos o signos y síntomas documentados de radiculopatía residual grave en un nivel o moderada a grave en varios niveles, en los niveles clínicamente apropiados al diagnóstico, y clínica presente en el momento de la exploración.* En caso de existir signos de cola de caballo se evaluaran por el capítulo de SNC y periférico. |
25 27 29 31 33 Estenosis lumbar en varios niveles con o sin AOMSI con clínica actual y hallazgos documentados; con o sin cirugía (descompresión) y Claudicación neurogénica grave (< de 150 metros) o incapacidad de deambular sin dispositivos de asistencia o Signos y síntomas documentados de radiculopatía grave bilateral o de varios niveles en los niveles clínicamente apropiados presentes en el momento de la exploración.* En caso de existir signos de cola de caballo se evaluaran por el capítulo de SNC y periférico. |
|
Fracturas / luxaciones/ espondilolistesis: |
|||||
|
Luxación o fractura luxación en uno solo nivel o múltiples niveles. Fracturas de una o más vértebras incluyendo fracturas por compresión y/o fractura de un elemento posterior (pedículo, lámina, proceso articular, proceso transverso) y fractura por estallido. |
0 0 0 1 1 Luxación o fracturas en uno o más niveles sin compresiones o mínimas de un cuerpo vertebral; sin retropulsión ósea en el canal con o sin fractura de pedículo y/o de un elemento posterior con dolor axial ocasional. |
5 6 7 8 9 Luxación o fractura luxación a uno o varios niveles con clínica actual y hallazgos documentados o Espondilolistesis grado 1 o Fracturas en uno o varios niveles con <25% de compresión de un cuerpo vertebral; con o sin retropulsión ósea leve en el canal, con o sin fractura de pedículo y/o de un elemento posterior. Consolidadas, con o sin cirugía (incluyendo vertebroplastia o cifoplastia) con clínica y hallazgos documentados y Radiculopatía documentada resuelta o dolencias radiculares no verificables o Radiculitis documentada (sin radiculopatía residual cronificada) en los niveles clínicamente apropiados al diagnóstico en el momento de la exploración.* |
10 11 12 13 14 Luxación o fractura luxación en un solo nivel, con clínica actual y hallazgos documentados o Espondilolistesis grado 2 o Fracturas en un sólo nivel o múltiples niveles con 25% - 50% de compresión de un cuerpo vertebral; con o sin retropulsión ósea leve a moderada en el canal, fractura de pedículo y/o de un elemento posterior. Consolidadas, con o sin cirugía (incluyendo vertebroplastia o cifoplastia) con o sin deformación residual con clínica y hallazgos documentados y Signos y síntomas de radiculopatía leve a moderada documentada en el nivel clínicamente apropiado presente en el momento de la exploración* o Claudicación neurogénica intermitente en documentada paseos de > 10 minutos. En caso de existir signos de cola de caballo se evaluaran por el capítulo de SNC y periférico. |
15 17 19 21 23 Luxación o fractura luxación en uno o varios niveles con clínica actual y hallazgos documentados o Espondilolistesis grado 3 o Fracturas en un sólo nivel o múltiples niveles con > 50% de compresión de un cuerpo vertebral; con o sin retropulsión ósea moderada agrave en el canal, fractura de pedículo y/o de un elemento posterior. Consolidadas, con o sin cirugía (incluyendo vertebroplastia o cifoplastia); con o sin deformación residual con clínica y hallazgos documentados y Signos y síntomas documentados de radiculopatía residual grave en un nivel o moderada a grave en varios niveles, en los niveles clínicamente apropiados al diagnóstico, y clínica presente en el momento de la exploración* o Claudicación neurogénica documentada, paseos limitados a <10 minutos. En caso de existir signos de cola de caballo se evaluaran por el capítulo de periférico SNC y periférico. |
25 27 29 31 33 Luxación o fractura luxación en uno o múltiples niveles con clínica actual y hallazgos documentados o Espondilolistesis grado 3/4 o Fracturas en un sólo nivel o múltiples niveles con > 50% de compresión de un cuerpo vertebral; con o sin retropulsión ósea grave a muy grave en el canal, fractura de pedículo y/o de un elemento posterior. Consolidadas, con o sin cirugía (incluyendo vertebroplastia o cifoplastia); con o sin deformación residual con clínica y hallazgos documentados y Signos y síntomas de radiculopatía bilateral grave o en múltiples niveles apropiados presentes en el momento de la exploración* o Claudicación neurogénica grave (< de 150 metros) incapacidad de deambular sin dispositivos de asistencia. En caso de existir signos de cola de caballo se evaluaran por el capítulo de SNC y periférico. |
|
Complicaciones postoperatorias (no neurológicas). Nota: Las complicaciones neurológicas son descritas en el Capítulo 3, Sistema nervioso central y periférico. |
Infección profunda de la herida de la columna que requiere antibióticos crónicos; u osteomielitis crónica. | ||||
|
* Para graduar la radiculopatía ver el cuadro de ajuste de la tabla 17.6,17.7 y 17.9, para la exploración física. Nota: En caso de existir signos de síndrome de cola de caballo se evaluarán según criterios del Capítulo 3 del SNC y periférico, para obtener una puntuación de deficiencia adicional. Nota: AOMSI Incluyen tecnologías quirúrgicas que preservan la movilidad tales como la artroplastia discal y las técnicas de estabilización dinámica, tecnologías quirúrgicas que preservan la estabilidad del raquis como artrodesis segmentarías y finalmente los diagnósticos de pseudoartrosis, fracturas, escoliosis o espondilolistesis. Puede comprender la combinación de estas situaciones previas así como la afectación a múltiples niveles. Nota: Si los hallazgos para la radiculopatía no cumplen los descritos para un intervalo de grado específico, se utilizará para la puntuación de la deficiencia el intervalo de grado inmediatamente inferior. Nota: La estenosis de canal incluye la de los forámenes y recesos laterales. |
|||||
Las siguientes consideraciones se aplican a las parrillas de columna cervical, torácica, y lumbar:
1) La hernia de disco intervertebral excluye el abombamiento anular, desgarro anular, protrusión discal y hernia de disco en la imagen sin hallazgos objetivos coherentes de radiculopatía en el nivel (s) apropiado.
2) Cuando la alteración de la integridad de un segmento móvil (AOMSI) ha sido considerado como criterio principal en el diagnóstico especifico de la parrilla de EBD, la imagen no se incluye como criterio secundario de ajuste (CSA) en el cálculo del ajuste neto, porque la imagen ya se ha utilizado para confirmar el diagnóstico.
17.3 Criterios Secundarios de Ajuste (CSA) modificadores de grado.
Tabla 17.5 Criterios secundarios de ajuste: Resumen
| Criterios secundarios |
Parrilla de ajuste Específico |
Modificador de Grado 0 | Modificador de Grado 1 | Modificador de Grado 2 | Modificador de Grado 3 | Modificador de Grado 4 |
|---|---|---|---|---|---|---|
| Historia funcional. | Tabla 17.6. | No hay problema. | Problema leve. | Problema moderado. | Problema grave. | Problema muy grave. |
| Exploración física. | Tabla 17.7. | No hay problema. | Problema leve. | Problema moderado. | Problema grave. | Problema muy grave. |
| Pruebas complementarias. | Tabla 17.9. | No hay problema. | Problema leve. | Problema moderado. | Problema grave. | Problema muy grave. |
17.3.a Criterios secundarios de ajuste: Historia funcional basada en la información de la persona (HF).
Tabla 17.6 Ajuste de historia funcional: columna
| Historia Funcional (HF) |
Modificador de grado 0 | Modificador de grado 1 | Modificador de grado 2 | Modificador de grado 3 | Modificador de grado 4 |
|---|---|---|---|---|---|
| Actividad. | Asintomático; problema resuelto; síntomas incoherentes. | Dolor; síntomas con actividad mayor que la normal (actividad fuerte). | Dolor; síntomas con actividad normal. | Dolor; síntomas con actividad menor a la normal (actividad ligera). | Dolor; síntomas en reposo, limitado a vida sedentaria (actividad mínima). |
| CDD o evaluación funcional alternativa validada, graduada adecuadamente. |
No discapacidad CDD 0. |
Discapacidad leve CDD 0-70. |
Discapacidad moderada CDD 71-100. |
Discapacidad severa CDD 101-130. |
Discapacidad extrema CDD 131-150. |
| Nota: PDQC /CDD indica Pain Disabilities Questionnaire / cuestionario de discapacidad relacionado con el dolor. | |||||
17.3.b Criterios secundarios de ajuste: Exploración física (EF).
Tabla 17.7 Ajuste de exploración física: Columna
|
Exploración Física (EF) |
Modificador de grado 0 |
Modificador de grado 1 |
Modificador de grado 2 |
Modificador de grado 3 |
Modificador de grado 4 |
|---|---|---|---|---|---|
| Signos de tensión neural lumbar. | Test de elevación de la pierna recta negativo para dolor radicular de distribución dermatómica reproducible o exploración inválida. | Test de elevación de la pierna recta dudoso para dolor radicular de distribución dermatómica reproducible. | Test de elevación de la pierna recta positivo para el dolor radicular de distribucióndermatómica reproducible a 35°- 70°. | Test de elevación de la pierna recta positivo para el dolor radicular de distribución dermatómica reproducible a 35°–70° en ambas EEII. | |
| Compresión cervical / Compresión foraminal. |
Compresión cervical. Compresión foraminal negativa. |
Compresión cervical. Compresión foraminal dudosa para dolor radicularreproducible. |
Compresión cervical positiva / compresión foraminal (Test de Spurling) para el dolor radicular reproducible. Consistente con el diagnóstico DBD de intervalo 2. |
||
| Reflejos. | Normales y simétricos. | Respuesta de carácter dudoso o con anomalía asimétrica leve. | Respuesta claramente alterada con anomalía asimétrica consistente con los hallazgos radiculares. | ||
| Atrofia ES o EI. | < 1 cm. | 1,0-1,9 cm. | 2,0-2,9 cm. | 3,0-3,5 cm. | > 3,5 cm. |
| Déficit sensorial. | No hay pérdida de sensibilidad, sensación anómala o dolor mínimo. | Disminución del tacto fino (con o sin sensaciones anómalas o dolor leve) en una distribución clínicamente apropiada, que se olvida durante la actividad con dicha región. | Disminución del tacto fino (con o sin sensaciones anómala o dolor moderado) en una distribución clínicamente apropiada, que interfiere con algunas actividades con dicha región. | Disminución de la sensibilidad protectora (con sensaciones anómalas o dolor moderado a grave en una distribución clínicamente apropiada) que puede impedir ciertas actividades con dicha región. | Ausencia de dolor superficial y sensibilidad táctil o ausencia de sensibilidad protectora (sensaciones anómalas, o dolor grave a muy grave en una distribución clínicamente apropiada que impide toda actividad con dicha región. |
| Fuerza motora (en EI con referencia expresa a: muslo, pierna y pie). | Movimiento normal activo anti gravitatorio con total resistencia (5/5). | Movimiento activo contra la gravedad y resistencia moderada (4/5) en una distribución clínicamente apropiada. | Movimiento activo contra la gravedad solo, sin resistencia (3/5) en una distribución clínicamente apropiada. |
Movimiento activo contra la gravedad eliminado (2/5) en una distribución clínicamente apropiada. |
Ligera contracción sin movimiento o no contracción (0-1/5) en una distribución clínicamente apropiada. |
| Movilidad de la región afectada de la columna (solo válido en caso de no existir dolor). | Arco de movimiento normal. | Arco de movimiento levemente alterado. | Arco de movimiento moderadamente alterado. | Arco de movimiento gravemente alterado. |
Arco de movimiento totalmente alterado Anquilosis. |
17.3.c Criterios secundarios de ajuste: Pruebas complementarias (PC).
Tabla 17.8 Síndromes radiculares comunes
| Nivel discal | Raíz nerviosa | Déficit motor | Déficit sensorial | Compromiso Reflejo |
|---|---|---|---|---|
|
Lumbar: |
||||
| L3-4 | L4 | Cuádriceps. |
Muslo anterior Rodilla anterior. Media pierna y pie. |
Rodilla. |
| L4-5 | L5 | Extensor largo del dedo gordo. |
Muslo lateral. Pierna anterolateral. Pie mediodorsal. |
Tendones mediales. |
| L5-S1 | S1 | Flexores plantares del tobillo. |
Pierna posterior. Pie lateral. |
Tobillo |
|
Cervical: |
||||
| C4-5 | C5 | Deltoides Biceps. | Hombro y brazo anterolateral. | Biceps. |
| C5-6 | C6 |
Extensor radial de la muñeca Bíceps. |
Antebrazo y mano lateral. Pulgar. |
Braquiorradiales. Pronador Redondo. |
| C6-7 | C7 |
Flexores de la muñeca Tríceps. Extensores de los dedos. Extensor cubital de la muñeca. |
Dedo medio. | Triceps. |
| C7-T1 | C8 |
Flexores de los dedos. Intrínsecos de la mano. |
Antebrazo y mano medial, anular y meñique. | No. |
| T1-T2 | T1 | Intrínsecos de la mano. | Antebrazo medial. | No. |
Tabla 17.9 Ajuste de pruebas complementarias: Columna
|
Pruebas Complementarias (PC) |
Modificador de grado 0 |
Modificador de grado 1 |
Modificador de grado 2 |
Modificador de grado 3 |
Modificador de grado 4 |
|---|---|---|---|---|---|
| Pruebas de imagen: Radiografías, TAC, escáner óseo, imagen por radioisótopos, RMN. |
Los hallazgos en las imágenes no confirman los síntomas y/o Diagnóstico estructural dentro de los límites normales y/o Cambios normales relacionados con la edad y/o Cambios degenerativos clínicamente insignificantes, y/o hallazgos en el lado contrario de la presentación clínica y/o escoliosis con ángulo de cobb < 20°. |
Hallazgos en las pruebas de imagen coherentes con la presentación clínica, incluyendo la prueba de AOMSI con inestabilidad segmentaria, fusión o dispositivo de conservación de la movilidad definidas por la región de carácter leve y/o Intervalo de cartílago normal o estrechamiento leve del espacio articular con osteofitos en un lado de la articulación; y/o Espondilolistesis grado 1 y/o escoliosis con ángulo de cobb de 20 a 29°. |
Hallazgos en las pruebas de imagen coherentes con la presentación clínica, incluyendo la prueba de AOMSI con inestabilidad segmentaria, fusión o dispositivo de conservación de la movilidad definidas por la región de carácter moderado y/o Intervalo de cartílago: estrechamiento moderado del espacio articular con osteofitos en uno o ambos lados de la articulación; y/o Evidencia radiográfica de artrosis postraumática moderada y/o Espondilolistesis grado 2 y/o escoliosis con ángulo de cobb de 30 a 59°. |
Hallazgos en las pruebas de imagen coherentes con la presentación clínica, incluyendo la prueba de AOMSI con inestabilidad segmentaria, fusión o dispositivo de conservación de la movilidad definidas por la región de carácter grave y/o Intervalo de cartílago: estrechamiento grave del espacio articular con osteofitos en ambos lados de la articulación y deformidad grave y/o Evidencia radiográfica de artrosis postraumática grave y/o necrosis avascular con colapso / fragmentación ósea y/o Espondilolistesis grado 3 y/o escoliosis con ángulo de cobb de 60 a 80°. |
Hallazgos en las pruebas de imagen coherentes con la presentación clínica, incluyendo la prueba de AOMSI con inestabilidad segmentaria, fusión o dispositivo de conservación de la movilidad definidas por la región de carácter muy grave y/o No existe intervalo de cartílago: con osteofitosis bilaterales con sindesmofitos y deformidad muy grave y/o Evidencia radiográfica de artrosis postraumática muy grave y/o Espondilolistesis grado 3 ó 4 y/o Pruebas de imagen de complicaciones quirúrgicas graves incluyendo infección o deformidad muy grave y/o escoliosis con ángulo de cobb> de 80°. |
| Pruebas electrofisiológicas (EMG). | EMG Normal. | EMG no concluyente o radiculopatías no verificables en los niveles clínicamente apropiados*. | Prueba de EMG coherente con radiculopatía de una sola raíz nerviosa. | Prueba de EMG coherente con radiculopatía de una sola raíz nerviosa de carácter grave o de varias raíces nerviosas. | Prueba de EMG coherente con radiculopatía bilateral o varias raíces nerviosas de carácter grave. |
|
Nota: TAC indica tomografía axial computarizada; RMN, imagen de resonancia magnética nuclear; AOMSI, alteración de la integridad de un segmento móvil y EMG, electromiograma o electromiografía. |
|||||
Resumen del cálculo de la deficiencia en la columna:
‒ Utilizando la parrilla regional correspondiente a la lesión, trastorno o condición de salud, se elige el diagnóstico adecuado, localizado en la columna situada más a la izquierda y se selecciona la del intervalo de grado de deficiencia apropiado para este diagnóstico
‒ Dentro del intervalo de grado especificado inicialmente se asigna el valor central o Valor Inicial de Ajuste de la Deficiencia (VIAD). Este valor asignado inicialmente puede ser modificado hacia arriba o hacia abajo dentro de un mismo intervalo dependiendo del ajuste neto, que se calcula usando los modificadores de grado o criterios secundarios de ajuste (CSA).
‒ Se utilizan los criterios secundarios de ajuste (CSA): de la Historia Funcional, la Exploración Física y las Pruebas Complementarias, para identificar el «valor del ajuste».
‒ Si hay componentes múltiples de un modificador de grado, como Exploración Física (que puede incluir hallazgos en la palpación, alineamiento, inestabilidad), se elegirá el modificador de grado más elevado o que sea más objetivo y esté asociado con el diagnóstico que se está evaluando. Si un modificador de grado es considerado no fiable o incoherente, debería ser ignorado y eliminado del cálculo. Si un componente particular, como hallazgos en rayos X, fuese utilizado para determinar el intervalo de grado de deficiencia, no debe ser empleado de nuevo para ajustar el grado.
‒ Finalmente se ajusta el valor dentro de los cinco valores incluidos en intervalo de grado de la parrilla regional (en el caso de utilizar solo un criterio de ajuste, se considerarán a efectos de puntuación los valores de los dos extremos mayor y menor).
17.4 Deficiencia pélvica.
Tabla 17.10 Deficiencia basada en el diagnóstico: Pelvis. Deficiencia total de la persona
| Intervalos de gravedad de la deficiencia | Intervalo 0 | Intervalo 1 | Intervalo 2 | Intervalo 3 | Intervalo 4 |
|---|---|---|---|---|---|
|
Graduación de la gravedad DTP (%)) |
0%-1% DTP |
2% - 3% DTP |
4 - 6% DTP |
7% - 11% DTP |
12% -16% DTP |
|
Fracturas / dislocaciones: |
|||||
| Fracturas de las ramas púbicas; fracturas de ilion, isquion, y/o sacro. |
0 0 0 1 1 Fracturas consolidadas no desplazadas, sin deformación estructural residual; sin síntomas residuales o dolor ocasional o fractura curada con o sin cirugía sin síntomas residuales relacionados con la fractura. |
2 2 2 3 3 Fracturas no desplazadas o mínimamente desplazadas, con o sin cirugía curadas y estables, incluyendo separación mínima de la sínfisis pubiana (> 1 cm y < 3 cm; sin relación con el nacimiento); con signos y síntomas residuales. |
4 5 5 6 6 Fracturas desplazadas (> 1 cm y < 2 cm) del ilion, isquion, sacro o cóccix curadas, con o sin cirugía o separación traumática de la sínfisis pubiana (≥ 3 cm) con signos residuales pero sin inestabilidad*. |
7 8 9 10 11 Fracturas desplazadas (≥ 2 cm) del ilion, isquion, sacro o cóccix curadas, con o sin cirugía o separación traumática de la sínfisis pubiana ≥ 3 cm con o sin cirugía con deformación residual e inestabilidad leve a moderada*. |
12 13 14 15 16 Luxación de la articulación SI o fractura-luxación con ruptura de los ligamentos SI; fractura transversa sacra con disociación espinopélvica o Complicaciones graves tras la cirugía, incluyendo pseudoartrosis, osteomielitis o inestabilidad grave* documentada. |
| Fractura del acetábulo. | Fracturas no desplazadas, curadas sin deformación residual estructural; no hay síntomas residuales o dolor ocasional o fractura curada con o sin cirugía, sin síntomas residuales relacionados con la fractura. | Evaluación basada en la movilidad restringida de la articulación de la cadera (Capítulo de Extremidad inferior). | |||
|
Nota: SI indica sacroilíaca. * Inestabilidad se define como un cambio de posición que ocurre cuando se comparan las radiografías en supino y de pie. |
|||||
7.4.a Criterios secundario de ajuste: Historia funcional (Deficiencias pélvicas).
Tabla 17.11 Ajuste de la historia funcional: Pelvis
|
Historia Funcional (HF) |
Modificador de grado 0 |
Modificador de grado 1 |
Modificador de grado 2 |
Modificador de grado 3 |
Modificador de grado 4 |
|---|---|---|---|---|---|
| Actividad. | Asintomático; problema resuelto; síntomas incoherentes. | Dolor; síntomas con actividad mayor que la normal (actividad fuerte). | Dolor; síntomas con actividad normal. | Dolor; síntomas con actividad menor a la normal (actividad ligera). | Dolor; síntomas en reposo, limitado a vida sedentaria (actividad mínima). |
| CDD (puntuación). |
No discapacidad. CDD 0. |
Discapacidad leve. CDD (0-70). |
Discapacidad moderada. CDD (71-100). |
Discapacidad severa. CDD (101-130). |
Discapacidad extrema. CDD (131-150). |
17.4.b Criterios secundario de ajuste: Exploración Física (Deficiencias Pélvicas).
Tabla 17.12 Ajuste de la exploración física: Pelvis
| Exploración Física (EF) |
Modificador de grado 0 |
Modificador de grado 1 |
Modificador de grado 2 |
Modificador de grado 3 |
Modificador de grado 4 |
|---|---|---|---|---|---|
| Tejido blando. | No dolor. | Dolor leve localizado. | Dolor localizado de moderado a severo. | ||
|
Modo de andar. Nota: No aplicable en estenosis espinal o en estados en los cuales se combina la puntuación del sistema nervioso central. |
No desorden de la marcha o parada. | Se pone de pie; anda pero tiene dificultad con las subidas, cuestas, escaleras, sillas profundas, y/o distancias largas. | Se pone de pie; anda alguna distancia con dificultad y sin ayuda pero está limitado a nivel de superficies planas. | Se pone de pie y mantiene la posición con dificultad; no puede andar sin ayuda. | No se puede levantar sin ayuda, soporte mecánico y/o dispositivo de asistencia. |
| Deformidad. | No deformidad. | Deformidad leve detectable u oblicuidad pélvica. | Deformidad moderada u oblicuidad pélvica que afecta a movimientos como sentarse o levantarse, producidos por fractura pélvica desplazada y/o dislocación / luxación. |
Deformidad grave u oblicuidad pélvica que afecta a movimientos como la marcha, sentarse y levantarse producidos por fractura pélvica desplazada y/o dislocación / luxación o Discrepancia en la longitud de una pierna postraumática de |
Deformidad muy grave u oblicuidad pélvica e inestabilidad que afecta a movimientos como la marcha, sentarse y levantarse producida por pseudoartrosis y otras complicaciones postraumáticas o discrepancia en la |
17.4.c Criterios secundario de ajuste: Pruebas complementarias (deficiencias pélvicas).
Tabla 17.13 Ajuste de pruebas complementarias: pelvis
| Pruebas Complementarias (PC) |
Modificador de grado 0 |
Modificador de grado 1 |
Modificador de grado 2 |
Modificador de grado 3 |
Modificador de grado 4 |
|---|---|---|---|---|---|
|
Pruebas de imagen, radiografías, escáner óseo, RMN. |
No hay pruebas de imagen de verificación clínica de síntomas o diagnóstico de deficiencia estructural. |
TC / RMN / otros estudios de imagen coherentes con la presentación clínica. De intervalo 1. |
TC / RMN / otros estudios de imagen coherentes con la presentación clínica. De intervalo 2. |
TC / RMN / otros estudios de imagen coherentes con la presentación clínica. De intervalo 3. |
Hallazgos en las imágenes coherentes con pseudoartrosis u otras complicaciones postraumáticas incluyendo la infección. |
|
Nota: RMN indica resonancia magnética; TC, tomografía computarizada. |
|||||
17.5 Resumen.
1. Obtener la historia médica detallada y llevar a cabo un exploración física, como se explicó en la Sección 17.1.a.
2. Registrar el proceso y los resultados usando el registro de Evaluación de la deficiencia en la columna (Figura 17.1) y usando el registro completo como una guía.
3. Revisar pruebas complementarias, tal como se explicó en la Sección 17.1.a.
4. Determinar el diagnóstico o diagnósticos a puntuar.
5. Determinar la DBD para cada diagnóstico puntuable, usando las parrillas regionales, tal como se describió en la Sección 17.4. Esto incluye selección del intervalo de grado de deficiencia apropiada para ese diagnóstico y el valor numérico central del mismo o valor inicial de ajuste de la deficiencia (VIAD).
6. Usar las parrillas de ajuste para Historia Funcional, Exploración Física, y Pruebas Complementarias, para definir el modificador de grado para cada criterio. El ajuste de la Historia Funcional se realiza solo para el diagnóstico más importante a no ser que se señale de otra manera en la jurisdicción. La puntuación de deficiencia relacionada con la radiculopatía está incluida en el proceso de evaluación, tanto en la elección del intervalo como en el ajuste de grado, en ningún caso se puntuará como un valor adicional.
17.6 Apéndice.
17.A Cuestionario de Discapacidad asociado al Dolor CDD/PDQ (ver apéndice 6.6.1, capítulo 6).
Capítulo 18
Piel y estructuras relacionadas
Tabla 18.1 Criterios para la puntuación de la deficiencia permanente secundaria a trastornos de la piel
| Intervalos de gravedad de la deficiencia | Intervalo 0 | Intervalo 1 | Intervalo 2 | Intervalo 3 |
Intervalo 4 Muy grave |
|---|---|---|---|---|---|
|
Graduación de la gravedad DTP (%) |
0 |
1%-9% 1 3 5 7 9 |
11%-27% 11 15 19 23 27 |
30%-42% 30 33 36 39 42 |
45%-65% 45 50 55 60 65 |
| Anamnesis (CP). | Los signos del trastorno cutáneo se manifestaron con anterioridad, pero en la actualidad se encuentran presentes 0%-4% del tiempo y no necesitan tratamiento médico y no interfieren con las actividades cotidianas (AVD). | Los signos y síntomas del trastorno cutáneo, se manifiestan entre el 5%-24% del tiempo y pueden precisar tratamiento con medicamentos tópicas de manera intermitente y cuando los signos y síntomas se manifiestan, éstos interfieren mínimamente con las AVD. | Los signos y síntomas del trastorno cutáneo, se manifiestan entre el 25% - 50% del tiempo y a menudo requieren tratamiento con medicamentos tópicos o sistémicos y cuando los signos y síntomas se manifiestan, éstos interfieren levemente con las AVD. | Los signos y síntomas del trastorno cutáneo, se manifiestan entre 51% - 95% del tiempo y requieren tratamiento de manera intermitente o continua con medicamentos tópicos o sistémicos y cuando los signos y síntomas se manifiestan, éstos interfieren moderadamente con las AVD. |
Los signos y síntomas del trastorno cutáneo, se manifiestan 96% 00 % del tiempo y requieren tratamiento continuado por vía tópica o sistémica y Afectan de manera grave a la mayoría de las AVD hasta el punto de que pueden requerir el confinamiento. |
| Resultados de la exploración física. |
Los resultados de la exploración física, acordes con la Tabla 18.3, se manifiestan cuando lo hacen los síntomas. En este caso, los signos, no afectan al 10% del cuerpo, respetan la cara y/o habitualmente pueden disimularse. |
Los resultados de la exploración física, acordes con la Tabla 18.3, se manifiestan cuando lo hacen los síntomas. En este caso, los signos afectan al 10% - 25% del cuerpo pero habitualmente pueden disimularse y/o afectan de manera importante a la cara o a la parte anterior del cuello y/o las manos o ulcera superficial crónica. |
Los resultados de la exploración física, acordes con la Tabla 18.3, se manifiestan habitualmente. En este caso, los signos afectan al 25% - 50% del cuerpo y pueden disimularse, al menos parcialmente, en la mayoría de las situaciones sociales y/o afectan por completo a la palma de las manos, la cara o el cuello o ulcera profunda crónica. |
Los resultados de la exploración física, acordes con la Tabla 18.3, se manifiestan prácticamente siempre. En este caso, afectan a > 50% del cuerpo y no pueden disimularse en la mayoría de situaciones sociales. Puede desplazar el grado al máximo permitido en este intervalo en función de la extensión y la capacidad para disimularla o ulcera profunda compleja crónica. |
|
| Resultados de la exploración física. |
Los resultados de la exploración física, acordes con la Tabla 18.3, se manifiestan cuando lo hacen los síntomas. En este caso, los signos, no afectan al 10% del cuerpo respetan la cara y/o habitualmente pueden disimularse. |
Los resultados de la exploración física, acordes con la Tabla 18.3, se manifiestan cuando lo hacen los síntomas. En este caso, los signos afectan al 10% - 25% del cuerpo pero habitualmente pueden disimularse y/o afectan de manera importante a la cara o a la parte anterior del cuello y/o las manos o ulcera superficial crónica. |
Los resultados de la exploración física, acordes con la Tabla 18.3, se manifiestan habitualmente. En este caso, los signos afectan al 25% - 50% del cuerpo y pueden disimularse, al menos parcialmente, en la mayoría de las situaciones sociales y/o afectan por completo a la palma de las manos, la cara o el cuello o ulcera profunda crónica. |
Los resultados de la exploración física, acordes con la Tabla 18.3, se manifiestan prácticamente siempre. En este caso, afectan a > 50% del cuerpo y no pueden disimularse en la mayoría de situaciones sociales. Puede desplazar el grado al máximo permitido en este intervalo en función de la extensión y la capacidad para disimularla o ulcera profunda compleja crónica. |
|
| Resultados de las pruebas diagnósticas. | Los resultados que se esperan positivos son negativos, o bien no se realizaron las pruebas. Por ejemplo, se asignaría en un intervalo 0 para una dermatitis alérgica de contacto si no se obtienen resultados relevantes en las pruebas cutáneas. |
Los resultados que se esperan positivos son ambiguos. Por ejemplo, se asignaría un intervalo 1 para una dermatitis alérgica de contacto si se obtienen resultados ambiguos en las pruebas cutáneas, pero que en caso de ser positivos, se considerarían relevantes. |
Los resultados que se esperan positivos son positivos y adecuados al rango de valores esperados para un diagnóstico concreto. Por ejemplo, se asignaría un intervalo 2 para una dermatitis alérgica de contacto si se obtiene al menos un resultado positivo en las pruebas cutáneas. |
Los resultados que se esperan positivos son positivos y algo superiores al rango de valores esperados para un diagnóstico concreto. Por ejemplo, se asignaría un intervalo 3 para una dermatitis alérgica de contacto si se obtienen múltiples resultados positivos en las pruebas cutáneas. |
Los resultados que se esperan positivos son positivos y considerablemente superiores al rango de valores esperados para un diagnóstico concreto. Por ejemplo, se asignaría un intervalo 4 para una dermatitis alérgica de contacto si se obtienen múltiples resultados positivos en las pruebas cutáneas que indiquen que la persona debe evitar la exposición a una gran variedad de sustancias o la exposición laboral a agentes cruciales. |
Apéndice A. Tabla de valores combinados (Guías AMA).
Los valores se obtienen de la formula A + B (1–A) = valor combinado de A y B, donde A y B son los equivalentes decimales de las puntuaciones de deficiencia. Todos los valores de la tabla son porcentajes. Para combinar dos valores de deficiencia cualquiera, localice el mayor de los dos en el lateral de la tabla y busque en esa fila hasta la columna del menor valor, que se encuentra en la base de la tabla. El valor combinado es el de la intersección entre la fila y la columna. Por ejemplo, para combinar 35% y 20%, lea en el lateral hacia abajo hasta que encuentre el valor mayor, 35%. Posteriormente, busque en la fila hasta que llegue a la columna indicada por el 20% en la base de la tabla. En la intersección de la fila y la columna está el número 48. Por lo tanto 35% combinado con 20% es 48%. Por la estructura de la tabla, el valor mayor de las deficiencias debe localizarse en el lateral de la misma.
Si se deben de combinar tres o más valores de deficiencia, seleccione dos y calcule su valor combinado. Posteriormente utilice el valor combinado con el tercer valor de deficiencia y obtenga el valor combinado de los tres. Este proceso se puede llevar a cabo indefinidamente, el valor final de cada caso será el valor combinado de todos los valores previos. En cada paso se debe buscar el mayor valor de la deficiencia en el lateral de la tabla.
Nota: Si las deficiencias de dos o más sistemas orgánicos se combinan para expresar una deficiencia corporal total, cada una debe expresarse previamente como porcentaje de deficiencia corporal total.
| 1 | 2 | |||||||||||||||||||||||||||||
| 2 | 3 | 4 | ||||||||||||||||||||||||||||
| 3 | 4 | 5 | 6 | |||||||||||||||||||||||||||
| 4 | 5 | 6 | 7 | 8 | ||||||||||||||||||||||||||
| 5 | 6 | 7 | 8 | 9 | 10 | |||||||||||||||||||||||||
| 6 | 7 | 8 | 9 | 10 | 11 | 12 | ||||||||||||||||||||||||
| 7 | 8 | 9 | 10 | 11 | 12 | 13 | 14 | |||||||||||||||||||||||
| 8 | 9 | 10 | 11 | 12 | 13 | 14 | 14 | 15 | ||||||||||||||||||||||
| 9 | 10 | 11 | 12 | 13 | 14 | 14 | 15 | 16 | 17 | |||||||||||||||||||||
| 10 | 11 | 12 | 13 | 14 | 15 | 15 | 16 | 17 | 18 | 19 | ||||||||||||||||||||
| 11 | 12 | 13 | 14 | 15 | 15 | 16 | 17 | 18 | 19 | 20 | 21 | |||||||||||||||||||
| 12 | 13 | 14 | 15 | 16 | 16 | 17 | 18 | 19 | 20 | 21 | 22 | 23 | ||||||||||||||||||
| 13 | 14 | 15 | 16 | 16 | 17 | 18 | 19 | 20 | 21 | 22 | 23 | 23 | 24 | |||||||||||||||||
| 14 | 15 | 16 | 17 | 17 | 18 | 19 | 20 | 21 | 22 | 23 | 23 | 24 | 25 | 26 | ||||||||||||||||
| 15 | 16 | 17 | 18 | 18 | 19 | 20 | 21 | 22 | 23 | 24 | 24 | 25 | 26 | 27 | 28 | |||||||||||||||
| 16 | 17 | 18 | 19 | 19 | 20 | 21 | 22 | 23 | 24 | 24 | 25 | 26 | 27 | 28 | 29 | 29 | ||||||||||||||
| 17 | 18 | 19 | 19 | 20 | 21 | 22 | 23 | 24 | 24 | 25 | 26 | 27 | 28 | 29 | 29 | 30 | 31 | |||||||||||||
| 18 | 19 | 20 | 20 | 21 | 22 | 23 | 24 | 25 | 25 | 26 | 27 | 28 | 29 | 29 | 30 | 31 | 32 | 33 | ||||||||||||
| 19 | 20 | 21 | 21 | 22 | 23 | 24 | 25 | 25 | 26 | 27 | 28 | 29 | 30 | 30 | 31 | 32 | 33 | 34 | 34 | |||||||||||
| 20 | 21 | 22 | 22 | 23 | 24 | 25 | 26 | 26 | 27 | 28 | 29 | 30 | 30 | 31 | 32 | 33 | 34 | 34 | 35 | 36 | ||||||||||
| 21 | 22 | 23 | 23 | 24 | 25 | 26 | 27 | 27 | 28 | 29 | 30 | 30 | 31 | 32 | 33 | 34 | 34 | 35 | 36 | 37 | 38 | |||||||||
| 22 | 23 | 24 | 24 | 25 | 26 | 27 | 27 | 28 | 29 | 30 | 31 | 31 | 32 | 33 | 34 | 34 | 35 | 36 | 37 | 38 | 38 | 39 | ||||||||
| 23 | 24 | 25 | 25 | 26 | 27 | 28 | 28 | 29 | 30 | 31 | 31 | 32 | 33 | 34 | 35 | 35 | 36 | 37 | 38 | 38 | 39 | 40 | 41 | |||||||
| 24 | 25 | 26 | 26 | 27 | 28 | 29 | 29 | 30 | 31 | 32 | 32 | 33 | 34 | 35 | 35 | 36 | 37 | 38 | 38 | 39 | 40 | 41 | 41 | 42 | ||||||
| 25 | 26 | 27 | 27 | 28 | 29 | 30 | 30 | 31 | 32 | 33 | 33 | 34 | 35 | 36 | 36 | 37 | 38 | 39 | 39 | 40 | 41 | 42 | 42 | 43 | 44 | |||||
| 26 | 27 | 27 | 28 | 29 | 30 | 30 | 31 | 32 | 33 | 33 | 34 | 35 | 36 | 36 | 37 | 38 | 39 | 39 | 40 | 41 | 42 | 42 | 43 | 44 | 45 | 45 | ||||
| 27 | 28 | 28 | 29 | 30 | 31 | 31 | 32 | 33 | 34 | 34 | 35 | 36 | 36 | 37 | 38 | 39 | 39 | 40 | 41 | 42 | 42 | 43 | 44 | 45 | 45 | 46 | 47 | |||
| 28 | 29 | 29 | 30 | 31 | 32 | 32 | 33 | 34 | 34 | 35 | 36 | 37 | 37 | 38 | 39 | 40 | 40 | 41 | 42 | 42 | 43 | 44 | 45 | 45 | 46 | 47 | 47 | 48 | ||
| 29 | 30 | 30 | 31 | 32 | 33 | 33 | 34 | 35 | 35 | 36 | 37 | 38 | 38 | 39 | 40 | 40 | 41 | 42 | 42 | 43 | 44 | 45 | 45 | 46 | 47 | 47 | 48 | 49 | 50 | |
| 30 | 31 | 31 | 32 | 33 | 34 | 34 | 35 | 36 | 36 | 37 | 38 | 38 | 39 | 40 | 41 | 41 | 42 | 43 | 43 | 44 | 45 | 45 | 46 | 47 | 48 | 48 | 49 | 50 | 50 | 51 |
| 1 | 2 | 3 | 4 | 5 | 6 | 7 | 8 | 9 | 10 | 11 | 12 | 13 | 14 | 15 | 16 | 17 | 18 | 19 | 20 | 21 | 22 | 23 | 24 | 25 | 26 | 27 | 28 | 29 | 30 |
| 31 | 52 | |||||||||||||||||||||||||||||
| 32 | 53 | 54 | ||||||||||||||||||||||||||||
| 33 | 54 | 54 | 55 | |||||||||||||||||||||||||||
| 34 | 54 | 55 | 56 | 56 | ||||||||||||||||||||||||||
| 35 | 55 | 56 | 56 | 57 | 58 | |||||||||||||||||||||||||
| 36 | 56 | 56 | 57 | 58 | 58 | 59 | ||||||||||||||||||||||||
| 37 | 57 | 57 | 58 | 58 | 59 | 60 | 60 | |||||||||||||||||||||||
| 38 | 57 | 58 | 58 | 59 | 60 | 60 | 61 | 62 | ||||||||||||||||||||||
| 39 | 58 | 59 | 59 | 60 | 60 | 61 | 62 | 62 | 63 | |||||||||||||||||||||
| 40 | 59 | 59 | 60 | 60 | 61 | 62 | 62 | 63 | 63 | 64 | ||||||||||||||||||||
| 41 | 59 | 60 | 60 | 61 | 62 | 62 | 63 | 63 | 64 | 65 | 65 | |||||||||||||||||||
| 42 | 60 | 61 | 61 | 62 | 62 | 63 | 63 | 64 | 65 | 65 | 66 | 66 | ||||||||||||||||||
| 43 | 61 | 61 | 62 | 62 | 63 | 64 | 64 | 65 | 65 | 66 | 66 | 67 | 68 | |||||||||||||||||
| 44 | 61 | 62 | 62 | 63 | 64 | 64 | 65 | 65 | 66 | 66 | 67 | 68 | 68 | 69 | ||||||||||||||||
| 45 | 62 | 63 | 63 | 64 | 64 | 65 | 65 | 66 | 66 | 67 | 68 | 68 | 69 | 69 | 70 | |||||||||||||||
| 46 | 63 | 63 | 64 | 64 | 65 | 65 | 66 | 67 | 67 | 68 | 68 | 69 | 69 | 70 | 70 | 71 | ||||||||||||||
| 47 | 63 | 64 | 64 | 65 | 66 | 66 | 67 | 67 | 68 | 68 | 69 | 69 | 70 | 70 | 71 | 71 | 72 | |||||||||||||
| 48 | 64 | 65 | 65 | 66 | 66 | 67 | 67 | 68 | 68 | 69 | 69 | 70 | 70 | 71 | 71 | 72 | 72 | 73 | ||||||||||||
| 49 | 65 | 65 | 66 | 66 | 67 | 67 | 68 | 68 | 69 | 69 | 70 | 70 | 71 | 71 | 72 | 72 | 73 | 73 | 74 | |||||||||||
| 50 | 66 | 66 | 67 | 67 | 68 | 68 | 69 | 69 | 70 | 70 | 71 | 71 | 72 | 72 | 73 | 73 | 74 | 74 | 75 | 75 | ||||||||||
| 51 | 66 | 67 | 67 | 68 | 68 | 69 | 69 | 70 | 70 | 71 | 71 | 72 | 72 | 73 | 73 | 74 | 74 | 75 | 75 | 76 | 76 | |||||||||
| 52 | 67 | 67 | 68 | 68 | 69 | 69 | 70 | 70 | 71 | 71 | 72 | 72 | 73 | 73 | 74 | 74 | 75 | 75 | 76 | 76 | 76 | 77 | ||||||||
| 53 | 68 | 68 | 69 | 69 | 69 | 70 | 70 | 71 | 71 | 72 | 72 | 73 | 73 | 74 | 74 | 75 | 75 | 76 | 76 | 77 | 77 | 77 | 78 | |||||||
| 54 | 68 | 69 | 69 | 70 | 70 | 71 | 71 | 71 | 72 | 72 | 73 | 73 | 74 | 74 | 75 | 75 | 76 | 76 | 77 | 77 | 77 | 78 | 78 | 79 | ||||||
| 55 | 69 | 69 | 70 | 70 | 71 | 71 | 72 | 72 | 73 | 73 | 73 | 74 | 74 | 75 | 75 | 76 | 76 | 77 | 77 | 78 | 78 | 78 | 79 | 79 | 80 | |||||
| 56 | 70 | 70 | 71 | 71 | 71 | 72 | 72 | 73 | 73 | 74 | 74 | 74 | 75 | 75 | 76 | 76 | 77 | 77 | 78 | 78 | 78 | 79 | 79 | 80 | 80 | 81 | ||||
| 57 | 70 | 71 | 71 | 72 | 72 | 72 | 73 | 73 | 74 | 74 | 75 | 75 | 75 | 76 | 76 | 77 | 77 | 78 | 78 | 79 | 79 | 79 | 80 | 80 | 81 | 81 | 82 | |||
| 58 | 71 | 71 | 72 | 72 | 73 | 73 | 74 | 74 | 74 | 75 | 75 | 76 | 76 | 76 | 77 | 77 | 78 | 78 | 79 | 79 | 79 | 80 | 80 | 81 | 81 | 82 | 82 | 82 | ||
| 59 | 72 | 72 | 73 | 73 | 73 | 74 | 74 | 75 | 75 | 75 | 76 | 76 | 77 | 77 | 77 | 78 | 78 | 79 | 79 | 80 | 80 | 80 | 81 | 81 | 82 | 82 | 82 | 83 | 83 | |
| 60 | 72 | 73 | 73 | 74 | 74 | 74 | 75 | 75 | 76 | 76 | 76 | 77 | 77 | 78 | 78 | 78 | 79 | 79 | 80 | 80 | 80 | 81 | 81 | 82 | 82 | 82 | 83 | 83 | 84 | 84 |
| 31 | 32 | 33 | 34 | 35 | 36 | 37 | 38 | 39 | 40 | 41 | 42 | 43 | 44 | 45 | 46 | 47 | 48 | 49 | 50 | 51 | 52 | 53 | 54 | 55 | 56 | 57 | 58 | 59 | 60 |
| 61 | 85 | |||||||||||||||||||
| 62 | 85 | 86 | ||||||||||||||||||
| 63 | 86 | 86 | 86 | |||||||||||||||||
| 64 | 86 | 86 | 87 | 87 | ||||||||||||||||
| 65 | 86 | 87 | 87 | 87 | 88 | |||||||||||||||
| 66 | 87 | 87 | 87 | 88 | 88 | 88 | ||||||||||||||
| 67 | 87 | 87 | 88 | 88 | 88 | 89 | 89 | |||||||||||||
| 68 | 88 | 88 | 88 | 88 | 89 | 89 | 89 | 90 | ||||||||||||
| 69 | 88 | 88 | 89 | 89 | 89 | 89 | 90 | 90 | 90 | |||||||||||
| 70 | 88 | 89 | 89 | 89 | 90 | 90 | 90 | 90 | 91 | 91 | ||||||||||
| 71 | 89 | 89 | 89 | 90 | 90 | 90 | 90 | 91 | 91 | 91 | 92 | |||||||||
| 72 | 89 | 89 | 90 | 90 | 90 | 90 | 91 | 91 | 91 | 92 | 92 | 92 | ||||||||
| 73 | 89 | 90 | 90 | 90 | 91 | 91 | 91 | 91 | 92 | 92 | 92 | 92 | 93 | |||||||
| 74 | 90 | 90 | 90 | 91 | 91 | 91 | 91 | 92 | 92 | 92 | 92 | 93 | 93 | 93 | ||||||
| 75 | 90 | 91 | 91 | 91 | 91 | 92 | 92 | 92 | 92 | 93 | 93 | 93 | 93 | 94 | 94 | |||||
| 76 | 91 | 91 | 91 | 91 | 92 | 92 | 92 | 92 | 93 | 93 | 93 | 93 | 94 | 94 | 94 | 94 | ||||
| 77 | 91 | 91 | 91 | 92 | 92 | 92 | 92 | 93 | 93 | 93 | 93 | 94 | 94 | 94 | 94 | 94 | 95 | |||
| 78 | 91 | 92 | 92 | 92 | 92 | 93 | 93 | 93 | 93 | 93 | 94 | 94 | 94 | 94 | 95 | 95 | 95 | 95 | ||
| 79 | 92 | 92 | 92 | 92 | 93 | 93 | 93 | 93 | 93 | 94 | 94 | 94 | 94 | 95 | 95 | 95 | 95 | 95 | 96 | |
| 80 | 92 | 92 | 93 | 93 | 93 | 93 | 93 | 94 | 94 | 94 | 94 | 94 | 95 | 95 | 95 | 95 | 95 | 96 | 96 | 96 |
| 61 | 62 | 63 | 64 | 65 | 66 | 67 | 68 | 69 | 70 | 71 | 72 | 73 | 74 | 75 | 76 | 77 | 78 | 79 | 80 |
| 81 | 96 | |||||||||||||||||||
| 82 | 97 | 97 | ||||||||||||||||||
| 83 | 97 | 97 | 97 | |||||||||||||||||
| 84 | 97 | 97 | 97 | 97 | ||||||||||||||||
| 85 | 97 | 97 | 97 | 98 | 98 | |||||||||||||||
| 86 | 97 | 97 | 98 | 98 | 98 | 98 | ||||||||||||||
| 87 | 98 | 98 | 98 | 98 | 98 | 98 | 98 | |||||||||||||
| 88 | 98 | 98 | 98 | 98 | 98 | 98 | 98 | 99 | ||||||||||||
| 89 | 98 | 98 | 98 | 98 | 98 | 98 | 99 | 99 | 99 | |||||||||||
| 90 | 98 | 98 | 98 | 98 | 99 | 99 | 99 | 99 | 99 | 99 | ||||||||||
| 91 | 98 | 98 | 98 | 99 | 99 | 99 | 99 | 99 | 99 | 99 | 99 | |||||||||
| 92 | 98 | 99 | 99 | 99 | 99 | 99 | 99 | 99 | 99 | 99 | 99 | 99 | ||||||||
| 93 | 99 | 99 | 99 | 99 | 99 | 99 | 99 | 99 | 99 | 99 | 99 | 99 | 100 | |||||||
| 94 | 99 | 99 | 99 | 99 | 99 | 99 | 99 | 99 | 99 | 99 | 99 | 100 | 100 | 100 | ||||||
| 95 | 99 | 99 | 99 | 99 | 99 | 99 | 99 | 99 | 99 | 100 | 100 | 100 | 100 | 100 | 100 | |||||
| 96 | 99 | 99 | 99 | 99 | 99 | 99 | 99 | 100 | 100 | 100 | 100 | 100 | 100 | 100 | 100 | 100 | ||||
| 97 | 99 | 99 | 99 | 100 | 100 | 100 | 100 | 100 | 100 | 100 | 100 | 100 | 100 | 100 | 100 | 100 | 100 | |||
| 98 | 100 | 100 | 100 | 100 | 100 | 100 | 100 | 100 | 100 | 100 | 100 | 100 | 100 | 100 | 100 | 100 | 100 | 100 | ||
| 99 | 100 | 100 | 100 | 100 | 100 | 100 | 100 | 100 | 100 | 100 | 100 | 100 | 100 | 100 | 100 | 100 | 100 | 100 | 100 | |
| 81 | 82 | 83 | 84 | 85 | 86 | 87 | 88 | 89 | 90 | 91 | 92 | 93 | 94 | 95 | 96 | 97 | 98 | 99 | 100 |
Apéndice B. Carga de Cumplimiento (adherencia) del Tratamiento CCT:
La Carga de cumplimiento del tratamiento CCT se evalúa mediante un sistema de puntos que se convierte posteriormente en porcentaje de deficiencia. Los puntos se asignan con base en los siguientes criterios:
1. Consumo de medicamentos, dependiendo de la vía de administración y la frecuencia.
2. Modificaciones en la dieta.
3. Frecuencia de los procedimientos realizados rutinariamente.
4. Historia previa de intervenciones quirúrgicas o radioterapia.
Estos puntos se convierten en porcentajes de deficiencia mediante la Tabla B.1.
Tabla B.1 Carga de cumplimiento del tratamiento
| Puntos totales | Deficiencia % | Puntos totales | Deficiencia % |
|---|---|---|---|
| 0-1 | 0 | 26-30 | 6 |
| 2-5 | 1 | 31-35 | 7 |
| 6-10 | 2 | 36-40 | 8 |
| 11-15 | 3 | 41-45 | 9 |
| 16-20 | 4 | 46+ | 10 |
| 21-25 | 5 |
En los capítulos donde se usa la CCT, los puntos se añaden a la puntuación final de la deficiencia total de la persona (DTP).
En algunas secciones de los capítulos 9 (sistema hematopoyético), capítulo 10 (respiratorio) y capítulo 12 (sistema endocrino) presentan una forma específica de evaluar la carga de cumplimiento del tratamiento, dentro de los criterios evaluativos propios, por lo que con la finalidad de no duplicar la evaluación, en estas secciones no se evaluará conforme el presente apéndice.
Deficiencias derivadas del consumo de medicamentos:
Pasos para determinar los puntos que se van a usar en el cálculo de la CCT por consumo de medicamentos:
1. Evaluar la frecuencia de dosis y la vía de administración de cada medicamento utilizado para la situación que está siendo puntuada, y asigne los puntos para cada uno utilizando la Tabla B.2a para las medicaciones por vía oral, ocular, tópica e intranasal, la tabla B.2b para vías inhalada y rectal, y la Tabla B.2c para las medicaciones por vía intravenosa, subcutánea, intramuscular, intradérmica o intracavitaria.
2. Sume estos valores para obtener el total de puntos por la medicación.
Tabla B.2a y Tabla B.2b: Puntos por la frecuencia y vía de administración de la medicación por medicamento.
Tabla B.2a Vías Oral, intranasal, ocular y tópica
| Frecuencia de la dosis | Puntos |
|---|---|
| < 1 por día | 0 |
| 1 a 2 por día | 0.5 |
| 3 a 4 por día | 1 |
| 5 a 6 por día | 2 |
| > 6 por día | 3 |
Tabla B.2b Inhalación y vía rectal
| Frecuencia de la dosis | Puntos - inhalados | Puntos - vía rectal |
|---|---|---|
| < 1 por día | 0 | 1.0 |
| 1 por día | 1.0 | 2.0 |
| 2 por día | 2.0 | 4.0 |
| 3 por día | 3.0 | 6.0 |
| 4 por día | 4.0 | 8.0 |
Tabla B.2c Vías subcutánea, intradérmica, intramuscular, intravenosa e intracavitaria
| Vía de administración | Puntos |
|---|---|
| SC, IM, ID: 1 a 3 veces por semana. |
1 |
| SC, IM, ID: 4 a 7 veces por semana. |
2 |
| SC, IM, ID: 2 veces por día. |
3 |
| SC, IM, ID: 3 veces por día. |
4 |
| SC, IM, ID: 4 veces por día. |
5 |
| SC, IM, ID: 5 veces por día. |
6 |
| Catéter central de inserción periférica (CLIP). |
6 |
| Reservorio subcutáneo. | Se basa en la frecuencia de llenado del reservorio. |
| Intravenosa o Endovenosa. | 1 punto por tratamiento por día hasta 25 puntos/mes. |
|
* Para el rellenado del reservorio una vez al mes o más frecuentemente se le asignan 4 puntos; para el rellenado una vez cada 2-4 meses, se asignarán 2 puntos; para el rellenado con menos frecuencia, asignar 1 punto. |
|
Deficiencias derivadas de la modificación de la dieta:
Tabla B.3 Puntos de deficiencia por modificación de la dieta
| Modificación de la dieta | Puntos |
|---|---|
| Mínima. | 2.0 |
| Moderada | 5.0 |
| Estricta. | 10.0 |
Deficiencia basada en el procedimiento:
Tabla B.4 Puntos asignados a los procedimientos
| Procedimiento | Puntos |
|---|---|
| Control de la glucosa: 1 vez al día. | 1 |
| Control de la glucosa: 2 veces al día. | 2 |
| Control de la glucosa: 3 veces al día. | 3 |
| Control de la glucosa: 4 veces al día. | 4 |
| Hemoféresis. | 4 por episodio por mes |
| Transfusión (mensual). | 2 por unidad por mes |
| Laparotomía exploratoria. | 2 (valorada únicamente una vez) |
| Radioterapia. | 2 (por parte del cuerpo irradiada) |
| Derivación ventrículo peritoneal normofuncionante. | 6 |
Apéndice C. Perfil del baremo de evaluación de las funciones y estructuras corporales / deficiencia de la persona (BDGP).
Baremo de Evaluación de las Funciones y Estructuras Corporales / Deficiencia Global de la Persona (BDGP)
| Constructos | Calificadores de gravedad | |||||||
|---|---|---|---|---|---|---|---|---|
| 0 | 1 | 2 | 3 | 4 | 8 | 9 | ||
| 1. Funciones mentales y estructuras del sistema nervioso. | ||||||||
|
Funciones mentales. Estructuras del sistema nervioso. |
b | 0 | 1 | 2 | 3 | 4 | 8 | 9 |
| s | 0 | 1 | 2 | 3 | 4 | 8 | 9 | |
| 2. Funciones sensoriales y dolor y el ojo, oído y estructuras relacionadas. | ||||||||
| Funciones y estructuras relacionadas con el ojo. | b | 0 | 1 | 2 | 3 | 4 | 8 | 9 |
| s | 0 | 1 | 2 | 3 | 4 | 8 | 9 | |
| Funciones auditivas y vestibulares y estructuras relacionadas con el oído. | b | 0 | 1 | 2 | 3 | 4 | 8 | 9 |
| s | 0 | 1 | 2 | 3 | 4 | 8 | 9 | |
| Dolor. | b | 0 | 1 | 2 | 3 | 4 | 8 | 9 |
| 3. Funciones y estructuras involucradas en la voz y el habla. | ||||||||
| Funciones del lenguaje, la voz y el habla. | b | 0 | 1 | 2 | 3 | 4 | 8 | 9 |
| s | 0 | 1 | 2 | 3 | 4 | 8 | 9 | |
| 4. Funciones y estructuras de los sistemas cardiovascular, hematológico, inmunológico y respiratorio. | ||||||||
| Funciones y estructuras del sistema cardiovascular. | b | 0 | 1 | 2 | 3 | 4 | 8 | 9 |
| s | 0 | 1 | 2 | 3 | 4 | 8 | 9 | |
| Funciones y estructuras del sistema hematológico e inmunológico. | b | 0 | 1 | 2 | 3 | 4 | 8 | 9 |
| s | 0 | 1 | 2 | 3 | 4 | 8 | 9 | |
| Funciones y estructuras del sistema respiratorio. | b | 0 | 1 | 2 | 3 | 4 | 8 | 9 |
| s | 0 | 1 | 2 | 3 | 4 | 8 | 9 | |
|
5. Funciones y estructuras de los sistemas digestivo, metabólico y endocrino. |
||||||||
| Funciones y estructuras relacionadas con el sistema digestivo. | b | 0 | 1 | 2 | 3 | 4 | 8 | 9 |
| s | 0 | 1 | 2 | 3 | 4 | 8 | 9 | |
| Funciones y estructuras relacionadas con el metabolismo y el sistema endocrino. | b | 0 | 1 | 2 | 3 | 4 | 8 | 9 |
| s | 0 | 1 | 2 | 3 | 4 | 8 | 9 | |
| 6. Funciones y estructuras genitourinarias y reproductoras. | ||||||||
| Funciones y estructuras relacionadas con el sistema genitourinario y reproductor. | b | 0 | 1 | 2 | 3 | 4 | 8 | 9 |
| s | 0 | 1 | 2 | 3 | 4 | 8 | 9 | |
| 7. Funciones y estructuras neuromusculoesqueléticas y relacionadas con el movimiento. | ||||||||
| Funciones y estructuras neuromusculoesqueléticas y relacionadas con el movimiento. | b | 0 | 1 | 2 | 3 | 4 | 8 | 9 |
| s | 0 | 1 | 2 | 3 | 4 | 8 | 9 | |
| 8. Funciones y estructuras de la piel y estructuras relacionadas. | ||||||||
| Funciones y estructuras de la piel y estructuras relacionadas. | b | 0 | 1 | 2 | 3 | 4 | 8 | 9 |
| s | 0 | 1 | 2 | 3 | 4 | 8 | 9 | |
|
Constructos (CIF): b = Funciones corporales: Son las funciones fisiológicas de los sistemas corporales (incluyendo las funciones mentales). El estándar empleado para evaluar estas funciones es la considerada como norma estadística para los seres humanos; s = Estructuras corporales: Son las partes anatómicas o estructurales del cuerpo como órganos o miembros y sus componentes clasificados en relación a los sistemas corporales; Deficiencia: Son Los problemas en las funciones o estructuras corporales como una desviación o una pérdida significativa. Calificadores de Gravedad (CIF): 0 = Insignificante; 1 = Leve; 2 = Moderado; 3 = Grave; 4 = total; 8 = No especificado; 9 = No aplicable. Se tendrá en cuenta la puntuación obtenida en el capítulo correspondiente del BDGP a la categoría o dominio CIF (ver índice del BDGP). |
||||||||
Plantilla de evaluación de los «Problemas de funcionamiento de la persona» y del «Grado final de discapacidad»
Nombre del interesado: ____________________________________________________
Fecha de valoración: _______________ N.° expediente: ______________
1. Resultados de la aplicación de cada uno de los baremos (con indicación del utilizado como criterio principal):
| Baremo | % Puntuación | Criterio | ||
|---|---|---|---|---|
| Princ. | Secun. | |||
| 1. BDGP | ||||
| 2. BLA | ||||
| 3. BRP-QD | Secundario. | |||
| 4. BFCA | Secundario. | |||
Si el «Criterio principal» elegido no es la DGP, justificación: _______________
2. Ajustes.
2.1 Valor Inicial de Ajuste (VIA):
Llevar a la tabla siguiente la puntuación del Criterio Principal de evaluación determinado, que constituirá el Valor inicial de ajuste (VIA) situándose en el «valor de intervalo de grado de discapacidad» (VIG) (valores A, B, C, D, E) de la clase de gravedad de discapacidad correspondiente (valor central en rojo).
| Valor | Clase 0 | Clase 1 | Clase 2 | Clase 3 | Clase 4 | ||||||
|---|---|---|---|---|---|---|---|---|---|---|---|
| A | 0 | 5 | 7 | 25 | 27 | 50 | 55 | 59 | 96 | ||
| B | 1 | 8 | 10 | 12 | 28 | 30 | 32 | 60 | 65 | 69 | 96 |
| C | 2 | 13 | 15 | 17 | 33 | 35 | 37 | 70 | 75 | 79 | 96 |
| D | 3 | 18 | 20 | 22 | 38 | 40 | 44 | 80 | 85 | 89 | 96 |
| E | 4 | 23 | 24 | 45 | 49 | 90 | 95 | 96 | |||
Valor Inicial de Ajuste (VIA): ________ Clase de discapacidad asignada _______
Ajuste neto de grado por la repercusión objetivada para realizar actividades: Ajuste de intervalo de grado dentro de la clase de discapacidad asignada, modificando al alza o a la baja el VIA dentro de la misma, por los valores de ajuste de los Criterios Secundarios (VIG) que no se haya elegido como Criterio Principal.
|
Valores de Intervalos de Grado (VIG) dentro de la clase de discapacidad asignada |
VIA BDGP = | |
| VIG BLA = | ||
| VIG BRP = | ||
|
Ajuste neto |
Modificador |
|
|
≤ –2 |
(BLA/BRP) | VIG |
|
–1 |
(BLA/BRP) | VIG |
|
0 (ABCDE / 12345) |
(BDGP) | VIA |
|
1 |
(BLA/BRP) | VIG |
|
≥ 2 |
(BLA/BRP) | VIG |
Grado de Discapacidad Ajustado (GDA): _______
2.3 Ajuste alternativo.
Baremo de Limitación Grave y Total en el dominio de Autocuidado (BLGTAA):
Los porcentajes de grado de discapacidad iguales o superiores a 75% se considerarán como de dependencia de otra persona y será Criterio Principal la puntuación en el BLGTAA con la siguiente relación:
|
BLGTAA (25-39%) BLGTAA (40-54%) BLGTAA (55-74%) BLGTAA (75%) |
GDA 75% GDA 85% GDA 95% GDA 96% (clase 4) |
Grado de Discapacidad Ajustado (GDA): _______
2.4 Ajuste final:
Baremo de Factores Contextuales Ambientales (BFCA):
GDA: ________ + puntuación resultante BFCA ________ con tope de límite de clase de discapacidad = _________ Grado Final de Discapacidad de la persona (GFD)
Baremo de segundo nivel
Contenido:
1. Normas generales.
2. Escala general de graduación de las «dificultades para la realización de las tareas / acciones de las actividades de la vida diaria». Clases de limitación. Tabla 1.
3. Dominios y actividades de la vida diaria que se evalúan y porcentaje asignado, en cada caso, para determinar el grado de limitación.
3.1 Dominios y actividades evaluadas habitualmente.
3.2 Lista de actividades simplificadas o de «primer nivel».
3.3 Lista de actividades ampliada.
4. Determinación de la Limitación Global de la Persona (LGP).
5. Determinación de la limitación de movilidad de las personas mediante el Baremo de Limitaciones en las Actividades de Movilidad (BLAM). Movilidad reducida.
6. Determinación de la limitación grave y total en el dominio de autocuidado (BLGTAA).
7. Perfil de evaluación de las capacidades / limitaciones en la actividad.
1. normas generales.
La Capacidad, según la CIF, describe la aptitud de un individuo para realizar una tarea o acción. Indica el máximo nivel probable de funcionamiento que una persona puede alcanzar en un dominio, en un momento dado y un entorno normalizado.
Las Limitaciones en la actividad, según la CIF, «son las dificultades que un individuo puede tener para realizar actividades». Una «limitación en la actividad» abarca desde una desviación leve hasta una grave en términos de cantidad o calidad, en la realización de la actividad, comparándola con la manera, extensión o intensidad en que se espera que la realizaría una persona sin esa condición de salud.
Conforme a ello, el grado de las «Limitaciones en la actividad» se determina sobre la base de la gravedad de las dificultades que experimentan las personas, con una condición de salud, para la realización de las actividades y tareas que integran el Baremo, evaluadas mediante la «escala de cuantificación genérica» de la CIF, y con la aplicación de los criterios descritos en la Tabla 1. Escala General de Graduación de las «Dificultades para la realización de las tareas / acciones de las Actividades de la Vida Diaria».
Las actividades / Tareas se evalúan siempre de acuerdo a la definición, criterios de inclusión y exclusión recogidos en la CIF. Las Actividades / Tareas a evaluar y el porcentaje de limitaciones a asignar, en cada uno de los nueve dominios de la CIF, son los recogidos en la Tabla 2: Actividades que se evalúan y porcentaje en cada nivel de dificultad que se les asigna, la Tabla 3: Porcentaje para determinar la limitación en las Actividades en relación al ciclo vital, y la Tabla 4: Pesos de limitación asignados a cada dominio.
El porcentaje de dificultad evaluado, conforme a cada uno de los niveles de graduación de dificultad de la actividad / tarea (Tabla 2), en cada caso, se multiplica por el porcentaje asignado según el ciclo vital de la persona (Tabla 3) y ese es el porcentaje de limitación resultante en cada una de las actividades / tareas, y su suma dentro de cada dominio determina la puntuación total de las «limitaciones de la actividad» de la persona en dicho dominio. Estas puntuaciones se ponderan con los pesos de la Tabla 4 y sus resultados, redondeados al entero más próximo, se combinan entre sí, mediante la Tabla de Combinación de Valores, incluida en el apéndice del anexo III determinando el «Porcentaje de limitación global en la actividad de la persona» o Limitación Global de la Persona (LGP).
En la evaluación de las limitaciones en la actividad se tendrán en cuenta que esta:
1. Se fundamenta en la recogida de información sobre las condiciones de salud de la persona, la observación y comprobación de su funcionamiento siempre que sea posible, llevadas a cabo por un profesional formado al respecto, miembro del Equipo de Valoración del Grado de Discapacidad, mediante la aplicación de los criterios de las normas generales y con asignación de las puntuaciones establecidas en las referidas tablas.
2. Se basa en la interacción existente entre la condición de salud de la persona y la limitación para la realización de las actividades listadas y únicamente en aquellas situaciones en las que las dificultades sean derivadas de «Deficiencias permanentes», entendiéndose como tal aquellas alteraciones de funciones o estructuras corporales no recuperables, es decir, sin posibilidad razonable de restitución o mejoría de la función del órgano afectado.
3. Se evalúa la «Capacidad con Ayudas» para realizar las actividades en un contexto / entorno normalizado, tomando en consideración los dispositivos de ayuda que le hayan sido prescritos o indicados y/o la necesidad del apoyo de otra u otras personas que pueda requerir y una vez aplicadas todas las medidas terapéuticas y/o los programas de rehabilitación y habilitación.
4. Se evalúa la limitación en la actividad siempre que exista dificultad en la capacidad de la persona para realizar las actividades y que dicha dificultad esté presente previsiblemente en la mayoría de las veces o siempre en que la actividad tenga lugar. Se identificará la frecuencia de las dificultades tomando en consideración el número de ocasiones en que la persona tiene que realizar la actividad / tarea. En las actividades en las que haya tareas que precisan de realizarse con diferentes frecuencias como criterio orientativo se evaluará como limitación grave en el caso de que la dificultad esté presente previsiblemente al menos una vez al día.
5. En los casos en los que la evaluación se realice en dos tiempos, bien sea porque existen varias deficiencias de órganos o sistemas o bien porque intervengan varios profesionales, se deberá, en un primer tiempo, individualizar el BLA desde la perspectiva concreta de la deficiencia evaluada, para en un segundo tiempo realizar el BLA desde una perspectiva global de la discapacidad en la que se recoja su interferencia con el resto de deficiencias.
6. Se tomarán en consideración tanto el aumento del esfuerzo que realiza la persona, como el malestar o el dolor que experimenta, la lentitud, o los cambios en el modo en el que debe realizar las actividades, así como la necesidad de apoyo requerido para ello.
7. Se tomarán en consideración las habilidades necesarias que conforman las destrezas de ejecución para satisfacer las exigencias o demandas de la actividad: sensoriales-perceptivas, motoras y de praxis, de regulación emocional, cognitivas, de comunicación / interacción y sociales.
8. En aquellas personas que padecen condiciones de salud que cursan en brotes o desestabilizaciones frecuentes y que presentan una limitación variable en su funcionamiento, la evaluación se llevará a cabo cuando la situación de la persona se encuentre estabilizada y en máxima recuperación funcional. No obstante, se tendrá en cuenta estos períodos de variabilidad de limitación en la actividad siempre que estén documentados y tomándose como referencia la situación basal más frecuente en el último año y en el caso en que conlleven una limitación grave en las actividades, bien por estar presente el 50% o más del tiempo o por implicar un riesgo vital para la persona, estableciéndose en su caso los plazos de revisión que se consideren procedentes.
9. Se determinará la gravedad de las dificultades para la realización de las actividades de acuerdo con la escala genérica del problema de la CIF:
0. No hay dificultad: 0 a 4% (ninguna, insignificante).
1. Dificultad leve: 5 a 24% (poca, escasa).
2. Dificultad moderada: 25 a 49% (media, regular).
3. Dificultad grave: 50 a 95% (mucho, extrema).
4. Dificultad completa: 96 a 100% (total).
10. En el caso de las personas menores de edad, de conformidad con la CIF-Infancia y Adolescencia (OMS 2006), también se tomará en consideración el calificador de «Demora en el desarrollo» para determinar la extensión o magnitud de los retrasos o demoras en la realización de las actividades, partiendo de los criterios de normalidad, según los rangos de edad en cuanto al desempeño / realización estándar de la población, en base a la siguiente escala:
0. Sin demora (ninguna, insignificante, ...).
1. Demora ligera (poca, escasa, ...).
2. Demora moderada (media, regular, ...).
3. Demora grave (mucha, extrema, ...).
4. Demora completa (total, ...).
Escala general de graduación de las «dificultades para la realización de las tareas / acciones de las actividades de la vida diaria». Clases de limitación. Tabla 1.
En esta Tabla se establecen los criterios orientativos generales para la graduación de las limitaciones (sin limitación, leve, moderada, grave y total), detallándose más adelante los criterios específicos para las actividades y tareas incluidas en este baremo.
Cada uno de los criterios (generales y específicos) establecidos en cada clase de limitación, es independiente y suficiente en sí mismo para situar a la persona en esa clase correspondiente, excepto el criterio tiempo que es orientativo.
Clases de limitación
| Clase 0 | No hay limitación | 0% - 4%. | |
| No presenta dificultades en la realización de las tareas, incluidas las más complejas de la actividad evaluada o esta dificultad es insignificante y no requiere generalmente de más tiempo para realizar la actividad. Puede precisar productos de mercado ordinario o pequeñas adaptaciones del entorno que eliminan completa o casi completamente la limitación. | |||
| Clase 1 | Limitación leve | 5% - 24%. | |
|
– Realiza la mayoría de las tareas de la actividad con dificultades de carácter leve. - Presenta dificultades graves para la realización de las tareas más complejas. – Precisa del uso de dispositivos de ayuda comerciales o pequeñas adaptaciones, que no eliminan completamente la dificultad. – Requiere de más del 25% de tiempo para realizar las tareas de la actividad. – Presenta dificultades graves o requiere el apoyo de otra persona al menos una vez al mes en alguna de las tareas diarias. |
|||
| Clase 2 | Limitación moderada | 25% - 49%. | |
|
– Realiza la mayoría de las tareas de la actividad con dificultades de carácter moderado. – Presenta dificultades graves para la realización de las tareas de moderada complejidad. – Precisa el uso de dispositivos de ayuda específicos o alguna adaptación en el entorno que no eliminan completamente la dificultad. – Requiere de más del 50% de tiempo para realizar la actividad. – Presenta dificultades graves o requiere el apoyo de otra persona al menos una vez a la semana en alguna de las tareas diarias. |
|||
| Clase 3 | Limitación grave: | 50% - 95% | |
|
– Realiza la mayoría de las tareas de la actividad con mucha dificultad, incluidas las de dificultad moderada. – Precisa de Productos de dispositivos de ayuda específicos y adaptaciones del entorno importantes en la mayoría de las tareas y acciones de la actividad, y se incrementa en más del 50% el tiempo de realización. – Requiere de más del 100% de tiempo para realizar la actividad. – Presenta dificultad completa o requiere el apoyo de otra persona al menos una vez al día en alguna de las tareas diarias. |
|||
| Clase 4 | Limitación total | 96% - 100%. | |
|
- Incapacidad completa o casi completa para la realización de la mayoría de las tareas y acciones de la actividad, incluso para las más sencillas. – Requiere de apoyo de otra persona para la mayoría de las tareas de las actividades diarias. |
|||
| 8 | Limitación sin especificar | ||
| Existe dificultad significativa para realizar la actividad, pero no hay suficiente información para graduar la dificultad. | |||
| 9 | Actividad no aplicable. | ||
| Es inapropiado aplicar la tarea o acción de la actividad a la situación de la persona. | |||
3. Dominios y actividades de la vida diaria que se evalúan y porcentaje asignado, en cada caso, para determinar el grado de limitación.
3.1 Dominios y actividades evaluadas habitualmente.
El Baremo tiene como referencia un listado de Actividades de la Vida Diaria de segundo nivel de la Check List (Lista breve de comprobación) de la CIF, en cada uno de sus nueve dominios, según se describen en la tabla 2.
En relación al ciclo vital de las personas se determina la aplicabilidad de dichas Actividades, considerando los 4 ciclos vitales esenciales: Vida Escolar, Laboral y Comunitaria, con una ponderación diferenciada en sus resultados (Tabla 3), conforme al siguiente detalle:
1) BLA de Vida Laboral: a aplicar de forma preferente en la edad comprendida entre los 16 y los 65 años, incluidos aquellos que, aun no participando de la vida laboral, tienen capacidad potencial para hacerlo dentro de cualquiera de los diferentes entornos laborales posibles (ordinario, centro especial de empleo, enclaves o centro ocupacional).
2) BLA de Vida Comunitaria: a aplicar en la situación de personas adultas que no participen en la vida laboral de forma permanente.
3) BLA de Vida Escolar: a aplicar de forma preferente en la edad comprendida entre los 6 y los 16 años.
4) BLA de Vida Preescolar: a aplicar de forma preferente en la edad de 0 a 6 años. En estos casos de forma generalizada se realizará la valoración del retraso global mediante los instrumentos normalizados que se consideren en función de la edad y deficiencias y solamente en aquellos casos en los que se considere la demora en el desarrollo con una situación previsible estable y permanente.
3.2 Lista de actividades simplificadas o de «primer nivel».
En situaciones excepcionales se podrá utilizar la evaluación de las limitaciones para la realización de las actividades recogidas en el BLA de primer nivel en los dominios de la CIF (Tabla 4), a excepción de las actividades de Autocuidado y Movilidad, en las cuales se utilizarán necesariamente las actividades de segundo nivel recogidas en el BLA de primer nivel. Entre estas situaciones se pueden indicar las siguientes:
– Personas con limitaciones graves y/o totales en las actividades de autocuidado.
– Personas sin Deficiencias o con Deficiencias leves con repercusión leve en la realización de las AVD.
3.3 Lista de actividades ampliada.
En los casos en los que se considere necesario se podrá utilizar de forma completa o parcial el listado de actividades / tareas de segundo nivel de la CIF, de forma más indicada en personas con una participación activa en la comunidad, y en su caso se tendrá la opción de poder utilizar la versión más detallada de tres o cuatro niveles.
A este último efecto, se recomiendan como más significativas las Actividades de la Lista de Comprobación de la CIF que no se han incluido en este listado del BLA:
– a110 Mirar.
– a115 Escuchar.
– a161 Dirigir la atención (CIF-IA)
– a220 Llevar a cabo múltiples tareas.
– a335 Producción de mensajes no verbales.
– a465 Desplazarse utilizando algún tipo de equipamiento.
– a571 Cuidado de la propia seguridad (CIF-IA).
– a660 Ayudar a los demás.
– a710 Interacciones interpersonales básicas.
– a720 Interacciones interpersonales complejas.
– a770 Relaciones íntimas.
– a830 Educación superior.
– a930 Religión y espiritualidad.
– a940 Derechos Humanos.
– a950 Vida política y ciudadanía.
Tabla 2. Actividades y tareas que se evalúan y porcentaje que se les asigna en cada nivel para determinar la Limitación Total del Dominio (LTD)
| Autocuidado | 0 | 1 | 2 | 3 | 4 | 8 | 9 |
% limitación resultante |
|---|---|---|---|---|---|---|---|---|
| a510 Lavarse. | 0 | 15% | 40% | 75% | 100% | 30% | ||
| a520 Cuidado de partes del cuerpo. | 0 | 15% | 40% | 75% | 100% | 30% | ||
| a530 Higiene personal relacionada con los procesos de excreción. | 0 | 15% | 40% | 75% | 100% | 30% | ||
| a540 Vestirse. | 0 | 15% | 40% | 75% | 100% | 30% | ||
| a550 Comer. | 0 | 15% | 40% | 75% | 100% | 30% | ||
| a560 Beber. | 0 | 15% | 40% | 75% | 100% | 30% | ||
| a570 Cuidado de la propia salud. | 0 | 15% | 40% | 75% | 100% | 30% | ||
|
Limitación Total del Dominio (% LTD) |
||||||||
| Movilidad | 0 | 1 | 2 | 3 | 4 | 8 | 9 |
% limitación resultante |
|---|---|---|---|---|---|---|---|---|
| a410 Cambiar las posturas corporales básicas. | 0 | 15% | 40% | 75% | 100% | 30% | ||
| a415 Mantener la posición del cuerpo. | 0 | 15% | 40% | 75% | 100% | 30% | ||
| a430 Levantar y llevar objetos. | 0 | 15% | 40% | 75% | 100% | 30% | ||
| a440 Uso fino de la mano. | 0 | 15% | 40% | 75% | 100% | 30% | ||
| a450 Caminar, andar. | 0 | 15% | 40% | 75% | 100% | 30% | ||
| a4600 Desplazarse dentro de la casa. | 0 | 15% | 40% | 75% | 100% | 30% | ||
| a4602 Desplazarse fuera del hogar y de otros edificios. | 0 | 15% | 40% | 75% | 100% | 30% | ||
| a4702 Utilización de transporte público con motor. | 0 | 15% | 40% | 75% | 100% | 30% | ||
| a4751 Conducción de vehículo con motor. | 0 | 15% | 40% | 75% | 100% | 30% | ||
|
Limitación Total del Dominio (%LTD) |
||||||||
| Aprendizaje y aplicación del conocimiento | 0 | 1 | 2 | 3 | 4 | 8 | 9 |
% limitación resultante |
|---|---|---|---|---|---|---|---|---|
| a166 Leer. | 0 | 15% | 40% | 75% | 100% | 30% | ||
| a170 Escribir. | 0 | 15% | 40% | 75% | 100% | 30% | ||
| a175 Resolver problemas. | 0 | 15% | 40% | 75% | 100% | 30% | ||
|
Limitación Total del Dominio (% LTD) |
||||||||
| TAREAS Y DEMANDAS GENERALES | 0 | 1 | 2 | 3 | 4 | 8 | 9 |
% limitación resultante |
|---|---|---|---|---|---|---|---|---|
| a210 Llevar a cabo una única tarea. | 0 | 15% | 40% | 75% | 100% | 30% | ||
| a230 Llevar a cabo rutinas diarias. | 0 | 15% | 40% | 75% | 100% | 30% | ||
| a240 Manejo del estrés y otras demandas psicológicas. | 0 | 15% | 40% | 75% | 100% | 30% | ||
|
Limitación Total del Dominio (% LTD) |
||||||||
| Comunicación | 0 | 1 | 2 | 3 | 4 | 8 | 9 |
% limitación resultante |
|---|---|---|---|---|---|---|---|---|
| a310 Comunicación-recepción de mensajes hablados. | 0 | 15% | 40% | 75% | 100% | 30% | ||
| a315 Comunicación-recepción de mensajes no verbales. | 0 | 15% | 40% | 75% | 100% | 30% | ||
| a330 Hablar. | 0 | 15% | 40% | 75% | 100% | 30% | ||
| a350 Conversación. | 0 | 15% | 40% | 75% | 100% | 30% | ||
| a360 Utilización de dispositivos y técnicas de comunicación. | 0 | 15% | 40% | 75% | 100% | 30% | ||
|
Limitación Total del Dominio (% LTD) |
||||||||
| Vida doméstica | 0 | 1 | 2 | 3 | 4 | 8 | 9 |
% limitación resultante |
|---|---|---|---|---|---|---|---|---|
| a6200 Comprar. | 0 | 15% | 40% | 75% | 100% | 30% | ||
| a630 Preparar comidas. | 0 | 15% | 40% | 75% | 100% | 30% | ||
| a640 Realizar los quehaceres de la casa. | 0 | 15% | 40% | 75% | 100% | 30% | ||
|
Limitación Total del Dominio (% LTD) |
||||||||
| Interacciones y relaciones interpersonales | 0 | 1 | 2 | 3 | 4 | 8 | 9 |
% limitación resultante |
|---|---|---|---|---|---|---|---|---|
| a730 Relacionarse con extraños. | 0 | 15% | 40% | 75% | 100% | 30% | ||
| a740 Relaciones formales. | 0 | 15% | 40% | 75% | 100% | 30% | ||
| a750 Relaciones sociales informales. | 0 | 15% | 40% | 75% | 100% | 30% | ||
| a760 Relaciones familiares. | 0 | 15% | 40% | 75% | 100% | 30% | ||
|
Limitación Total del Dominio (% LTD) |
||||||||
| Áreas principales de la vida | 0 | 1 | 2 | 3 | 4 | 8 | 9 |
% limitación resultante |
|---|---|---|---|---|---|---|---|---|
| a825 Formación profesional. | 0 | 15% | 40% | 75% | 100% | 30% | ||
| a850 Trabajo remunerado. | 0 | 15% | 40% | 75% | 100% | 30% | ||
| a860 Transacciones económicas básicas. | 0 | 15% | 40% | 75% | 100% | 30% | ||
| a870 Autosuficiencia económica. | 0 | 15% | 40% | 75% | 100% | 30% | ||
|
Limitación Total del Dominio (% LTD) |
||||||||
| Vida comunitaria social y cívica | 0 | 1 | 2 | 3 | 4 | 8 | 9 |
% limitación resultante |
|---|---|---|---|---|---|---|---|---|
| a910 Vida comunitaria. | 0 | 15% | 40% | 75% | 100% | 30% | ||
| a920 Tiempo libre y ocio. | 0 | 15% | 40% | 75% | 100% | 30% | ||
|
Limitación Total del Dominio (% LTD) |
||||||||
Escala Actividades y tareas específicas Infancia y Adolescencia:
| Actividades incluidas | 0 | 1 | 2 | 3 | 4 | 8 | 9 |
% limitación resultante |
|---|---|---|---|---|---|---|---|---|
| a140 Aprender a leer. | 0 | 15% | 40% | 75% | 100% | 30% | ||
| a145 Aprender a escribir. | 0 | 15% | 40% | 75% | 100% | 30% | ||
| a150 Aprender a calcular. | 0 | 15% | 40% | 75% | 100% | 30% | ||
| a160 Centrar la atención. | 0 | 15% | 40% | 75% | 100% | 30% | ||
| a250 Manejo del comportamiento. | 0 | 15% | 40% | 75% | 100% | 30% | ||
| a815 Educación preescolar. | 0 | 15% | 40% | 75% | 100% | 30% | ||
| a820 Educación escolar. | 0 | 15% | 40% | 75% | 100% | 30% | ||
| a880 Participación en el juego. | 0 | 15% | 40% | 75% | 100% | 30% | ||
|
Limitación Total del Dominio (% LTD) |
||||||||
Tabla 3. Porcentaje para determinar la limitación en las Actividades en relación al ciclo vital
| Autocuidado | Vida Preescolar | Vida Escolar | Vida Laboral | Vida Comunitaria |
|---|---|---|---|---|
| a510 Lavarse. | 15% | 15% | 15% | 15% |
| a520 Cuidado de partes del cuerpo. | – | 5% | 5% | 5% |
| a530 Higiene personal relacionada con los procesos de excreción. | 25% | 20% | 20% | 20% |
| a540 Vestirse. | 20% | 20% | 20% | 20% |
| a550 Comer. | 20% | 15% | 15% | 15% |
| a560 Beber. | 10% | 5% | 5% | 5% |
| a570 Cuidado de la propia salud. | 10% | 20% | 20% | 20% |
| Movilidad | Vida Preescolar | Vida Escolar | Vida Laboral | Vida Comunitaria |
|---|---|---|---|---|
| a410 Cambiar las posturas corporales básicas | 25% | 10% | 10% | 15% |
| a415 Mantener la posición del cuerpo | 10% | 5% | 5% | 10% |
| a430 Levantar y llevar objetos | 5% | 5% | 5% | 5% |
| a440 Uso fino de la mano | 10% | 10% | 10% | 5% |
| a450 Caminar, andar | 30% | 10% | 10% | 10% |
| a4600 Desplazarse dentro de la casa. | 20% | 20% | 20% | 20% |
| a4602 Desplazarse fuera del hogar y de otros edificios. | – | 25% | 25% | 25% |
| a4702 Utilización de transporte público con motor. | – | 15% | 10% | 10% |
| a4751 Conducción de vehículo con motor. | – | – | 5% |
| Aprendizaje y aplicación del conocimiento | Vida Preescolar | Vida Escolar | Vida Laboral | Vida Comunitaria |
|---|---|---|---|---|
| a140 Aprender a leer. | 30% | 30% | – | |
| a145 Aprender a escribir. | 20% | 20% | – | – |
| a150 Aprender a calcular. | 20% | 20% | – | – |
| a160 Centrar la atención | 10% | 10% | – | – |
| a166 Leer. | – | – | 30% | 30% |
| a170 Escribir | – | – | 30% | 30% |
| a175 Resolver problemas | 20% | 20% | 40% | 40% |
| Tareas y demandas generales | Vida Preescolar | Vida Escolar | Vida Laboral | Vida Comunitaria |
|---|---|---|---|---|
| a210 Llevar a cabo una única tarea | 20% | 20% | 20% | |
| a230 Llevar a cabo rutinas diarias | 40% | 40% | 50% | 50% |
| a240 Manejo del estrés y otras demandas psicológicas | 20% | 20% | 30% | 50% |
| a250 Manejo del comportamiento | 20% | 20% | – | – |
| Comunicación | Vida Preescolar | Vida Escolar | Vida Laboral | Vida Comunitaria |
|---|---|---|---|---|
| a310 Recepción de mensajes hablados | 30% | 25% | 20% | |
| a315 Recepción de mensajes no verbales. | 20% | 15% | 10% | 10% |
| a330 Hablar | 30% | 25% | 20% | |
| a350 Conversación | – | 20% | 30% | 60% |
| a360 Utilización de dispositivos y técnicas de comunicación | 20% | 15% | 20% | 30% |
|
Vida doméstica |
Vida Preescolar | Vida Escolar | Vida Laboral | Vida Comunitaria |
|---|---|---|---|---|
| a6200 Comprar. | – | 30% | 30% | 30% |
| a630 Preparar comidas. | – | – | 40% | 40% |
| a640 Realizar los quehaceres de la casa. | – | 70% | 30% | 30% |
| Interacciones y relaciones interpersonales | Vida Preescolar | Vida Escolar | Vida Laboral | Vida Comunitaria |
|---|---|---|---|---|
| a730 Relacionarse con extraños. | 10% | 10% | 20% | 20% |
| a740 Relaciones formales. | 20% | 20% | 20% | – |
| a750 Relaciones sociales informales. | 30% | 40% | 30% | 40% |
| a760 Relaciones familiares. | 40% | 30% | 30% | 40% |
| Áreas principales de la vida | Vida Preescolar | Vida Escolar | Vida Laboral | Vida Comunitaria |
|---|---|---|---|---|
| a815 Educación preescolar. | 40% | – | – | – |
| a820 Educación escolar. | – | 40% | – | – |
| a825 Formación profesional. | – | 30% | 20% | 20% |
| a850 Trabajo remunerado. | – | – | 50% | – |
| a860 Transacciones económicas básicas. | – | 20% | 10% | 30% |
| a870 Autosuficiencia económica. | – | – | 20% | 50% |
| a880 Participación en el juego. | 60% | 10% | – | – |
| Vida comunitaria, social y cívica | Vida Preescolar | Vida Escolar | Vida Laboral | Vida Comunitaria |
|---|---|---|---|---|
| a910 Vida comunitaria. | 40% | 50% | 50% | 50% |
| a920 Tiempo libre y ocio. | 60% | 50% | 50% | 50% |
Tabla 4. Porcentaje para determinar la limitación en las Actividades en el listado simplificado o de Primer Nivel
| Autocuidado: | % LTD | |
| a510 Lavarse. | 15% | |
| a520 Cuidado de partes del cuerpo. | 5% | |
| a530 Higiene personal relacionada con los procesos de excreción. | 20% | |
| a540 Vestirse. | 20% | |
| a550 Comer. | 15% | |
| a560 Beber. | 5% | |
| a570 Cuidado de la propia salud. | 20% | |
| Movilidad: | % LTD | |
| a410 Cambiar las posturas corporales básicas. | 15% | |
| a415 Mantener la posición del cuerpo. | 10% | |
| a430 Levantar y llevar objetos. | 5% | |
| a440 Uso fino de la mano. | 5% | |
| a450 Caminar, andar. | 10% | |
| a4600 Desplazarse dentro de la casa. | 20% | |
| a4602 Desplazarse fuera del hogar y de otros edificios. | 25% | |
| a4702 Utilización de medios de transporte público con motor. | 10% | |
| a4751 Conducción de vehículo con motor. | – | |
| Aprendizaje y aplicación del conocimiento. | % LTD | |
| Tareas y demandas generales. | % LTD | |
| Comunicación. | % LTD | |
| Vida doméstica. | % LTD | |
| Interacciones y relaciones interpersonales. | % LTD | |
| Áreas principales de la vida. | % LTD | |
| Vida comunitaria, social y cívica. | % LTD |
4. Determinación de la Limitación Global de la Persona (LGP).
La puntuación final de las limitaciones en la actividad se obtiene mediante la «combinación» entre sí de la puntuación resultante de la evaluación de las distintas Actividades consideradas en cada dominio (LTD), redondeadas al entero más cercano, utilizando para ello la Tabla de Combinación de Valores incluida en el apéndice del Anexo III (Tabla de valores combinados del Baremo de evaluación de la Deficiencia Global de la Persona), ponderadas conforme a los pesos que se les asigna en la siguiente Tabla, conformando finalmente la Limitación Global de la Persona (LGP).
Tabla 5. Pesos de limitación asignados a cada dominio
| Actividades | Vida preescolar | Vida Escolar | Vida Laboral | Vida Comunitaria | Primer nivel | Total |
|---|---|---|---|---|---|---|
| Aprendizaje y aplicación del conocimiento. | 40% | 40% | 20% | 15% | 15% | |
| Tareas y Demandas Generales. | 20% | 20% | 15% | 15% | 15% | |
| Comunicación. | 40% | 40% | 40% | 40% | 40% | |
| Movilidad. | 50% | 45% | 45% | 45% | 45% | |
| Autocuidado. | 60% | 50% | 50% | 50% | 50% | |
| Vida Doméstica. | – | 5% | 25% | 35% | 35% | |
| Interacciones y relaciones interpersonales. | 35% | 35% | 35% | 35% | 35% | |
| Áreas principales de la vida. | 20% | 30% | 40% | 15% | 15% | |
| Vida Comunitaria, social y cívica. | 15% | 15% | 10% | 30% | 30% | |
|
Limitación Global de la Persona (LGP). (Combinación de los % LTD obtenidos en cada dominio). |
||||||
En el caso de que se evalúen otras actividades de la vida diaria no incluidas en los listados de su ciclo vital, el porcentaje asignado será de un 5% por cada actividad, el cual se combinará con el asignado a las otras actividades pertenecientes a su dominio, mediante la Tabla de Combinación de Valores incluida en el Anexo III (Tabla de valores combinados).
El porcentaje o grado final de las limitaciones en la actividad resultante de la combinación entre sí, de los porcentajes de limitación obtenidos en cada dominio (LTD), constituirá la «limitación global de la persona» (LGP), que ajusta el grado dentro de los intervalos de las clases de discapacidad (Anexo I Tabla 0.3) según el porcentaje de la deficiencia global de la persona (DGP) obtenido tras la aplicación del Baremo de Deficiencia Global de la Persona (Anexo III), que normalmente constituye el criterio principal (CP) de elección de clase.
En el supuesto de que la determinación del porcentaje de LGP obtenido asigne directamente el grado de discapacidad como CP, lo hará de conformidad con lo establecido en las «Normas generales para la determinación del grado discapacidad. Anexo I».
5. Determinación de la limitación de movilidad de las personas mediante el Baremo de Limitaciones en las Actividades de Movilidad (BLAM). Movilidad reducida.
Se evalúa directamente con los datos obtenidos en el dominio de movilidad del BLA manteniendo los «pesos de tareas» asignados en el mismo y su puntuación de limitación en dicho dominio (LTD) expresado de 0 a 100%, obteniéndose el sub-baremo «Baremo de Limitaciones en las Actividades de Movilidad» (BLAM).
El porcentaje asignado a la gravedad en la ejecución de la actividad o tarea, se multiplica por el peso asignado a la tarea dentro del dominio, constituyendo la puntuación de limitación de dicha tarea. La suma de las puntuaciones de todas las tareas dentro del dominio determina la puntuación total de las limitaciones de movilidad de la persona con discapacidad. Se distinguirá en relación al ciclo vital la aplicabilidad de dichas Actividades, con especial consideración al BLA de Vida preescolar en cuanto al calificador de demora y a la necesidad de dispositivos de ayuda específicos para la movilidad.
Cuando una vez evaluadas todas las actividades, el porcentaje de limitación obtenido en el dominio de movilidad asigne una limitación final de movilidad igual o superior al 25% se determinará que la persona tiene Movilidad reducida y Dificultades de movilidad para utilizar transportes colectivos
6. Determinación de la limitación grave y total en el dominio de autocuidado (BLGTAA).
Las normas generales de graduación de la discapacidad incorporan en su apartado 6.3.1 como criterio objetivo de gravedad de la discapacidad las situaciones que precisen de ayudas significativas de otra persona, y en concreto, mediante el criterio de «ajuste por la repercusión objetivada en la limitación grave o total en el dominio de las actividades de autocuidado» concretado en el baremo BLGTAA.
Las clases de limitación grave y total (clases 3 y 4) del BLA y por la propia definición de las mismas, podrán incluir situaciones en las cuales se den situaciones de necesidad de ser ayudado por otra persona. La evaluación específica y diferenciada de estas dos clases 3 y 4, exclusivamente en el dominio de autocuidado, intentará identificar estas situaciones y conformará el sub-baremo denominado «Baremo de Limitación Grave y Total para realizar Actividades de Autocuidado» (BLGTAA).
Las puntuaciones del BLGTAA de 25% o más, reflejaran situaciones de necesidad de apoyo de otra persona significativas (por lo menos de grado moderado) en el dominio del autocuidado y se utilizará en el ajuste de grado de la discapacidad en puntuaciones iguales o superiores a 75%.
A efectos del BLGTAA por tanto, se tendrá en cuenta exclusivamente la puntuación en las clases 3 y 4 de grave limitación o imposibilidad para realizar las tareas descritas en el dominio de autocuidado del Baremo de Limitación de Actividades (BLA), situación que previsiblemente precisará de ayudas o apoyos personales y/o técnicos importantes para llevarlas a cabo o mejorar su rendimiento, tal y como se desprende del texto de las clases de gravedad 3 y 4 de dicho baremo:
[3] Limitación Grave: 50 al 95%.
– Realiza la mayoría de las tareas de la actividad con mucha dificultad, incluidas las de dificultad moderada.
– Precisa de Productos de Apoyo y/o dispositivos de ayuda específicos y adaptaciones del entorno importantes en la mayoría de las tareas y acciones de la actividad, y se incrementa en más del 50% el tiempo de realización.
– Requiere de más del 100% de tiempo para realizar la actividad.
– Presenta dificultad completa o requiere el apoyo de otra persona al menos una vez al día en alguna de las tareas diarias.
[4] Limitación Completa. 96 al 100%.
– Incapacidad completa o casi completa para la realización de la mayoría de las tareas y acciones de la actividad, incluso para las más sencillas.
– Requiere de apoyo de otra persona para la mayoría de las tareas de las actividades diarias.
A efectos del BLGTAA y en función de que dentro de la puntuación asignada a la clase 3 de limitación grave, según la propia definición de la misma, pueden encontrarse situaciones de no necesidad de ser ayudado por otra persona se le asigna un 60% del valor de la actividad (rebajándose un 15% de lo considerado en el BLA). Considerándose solo el 100% a la puntuación en la clase 4 de limitación total, en la que se presupone que la necesidad de ayuda o apoyo por otra persona se dará en todos los casos.
El BLGTAA se expresa en un porcentaje de 0 a 100% y se obtendrá directamente con los datos obtenidos durante la realización del Baremo de Limitación de Actividades, manteniendo los «pesos de tareas» del dominio, con la característica específica del valor de la puntuación en clase 3 de 60% mencionada anteriormente.
7. Perfil de evaluación de las capacidades / limitaciones en la actividad.
Baremo de evaluacion de las capacidades / limitaciones en la actividad (BLA)
| Dominios y actividades (CIF) | Constructo | Graduación (CIF) | ||||||
|---|---|---|---|---|---|---|---|---|
| 0 | 1 | 2 | 3 | 4 | 8 | 9 | ||
| 1. Aprendizaje y aplicación del conocimiento: | ||||||||
| a140 Aprender a leer. | a | 0 | 1 | 2 | 3 | 4 | 8 | 9 |
| a145 Aprender a escribir. | a | 0 | 1 | 2 | 3 | 4 | 8 | 9 |
| a150 Aprender a calcular. | a | 0 | 1 | 2 | 3 | 4 | 8 | 9 |
| a160 Centrar la atención. | a | 0 | 1 | 2 | 3 | 4 | 8 | 9 |
| a166 Leer. | a | 0 | 1 | 2 | 3 | 4 | 8 | 9 |
| a170 Escribir. | a | 0 | 1 | 2 | 3 | 4 | 8 | 9 |
| a175 Resolver problemas. | a | 0 | 1 | 2 | 3 | 4 | 8 | 9 |
| 2. Tareas y Demandas Generales: | ||||||||
| a210 Llevar a cabo una única tarea. | a | 0 | 1 | 2 | 3 | 4 | 8 | 9 |
| a230 Llevar a cabo rutinas diarias. | a | 0 | 1 | 2 | 3 | 4 | 8 | 9 |
| a240 Manejo del estrés y otras demandas psicológicas. | a | 0 | 1 | 2 | 3 | 4 | 8 | 9 |
| a250 Manejo del comportamiento. | a | 0 | 1 | 2 | 3 | 4 | 8 | 9 |
| 3. Comunicación: | ||||||||
| a310 Comunicación-Recepción de mensajes hablados. | a | 0 | 1 | 2 | 3 | 4 | 8 | 9 |
| a315 Comunicación-Recepción de mensajes no verbales. | a | 0 | 1 | 2 | 3 | 4 | 8 | 9 |
| a330 Hablar. | a | 0 | 1 | 2 | 3 | 4 | 8 | 9 |
| a350 Conversación. | a | 0 | 1 | 2 | 3 | 4 | 8 | 9 |
| a360 Utilización de dispositivos y técnicas de comunicación. | a | 0 | 1 | 2 | 3 | 4 | 8 | 9 |
| 4. Movilidad: | ||||||||
| a410 Cambiar las posturas corporales básicas. | a | 0 | 1 | 2 | 3 | 4 | 8 | 9 |
| a415 Mantener la posición del cuerpo. | a | 0 | 1 | 2 | 3 | 4 | 8 | 9 |
| a430 Levantar y llevar objetos. | a | 0 | 1 | 2 | 3 | 4 | 8 | 9 |
| a440 Uso fino de la mano. | a | 0 | 1 | 2 | 3 | 4 | 8 | 9 |
| a450 Caminar, andar. | a | 0 | 1 | 2 | 3 | 4 | 8 | 9 |
| a4600 Desplazarse dentro de la casa. | a | 0 | 1 | 2 | 3 | 4 | 8 | 9 |
| a4602 Desplazarse fuera del hogar y de otros edificios. | a | 0 | 1 | 2 | 3 | 4 | 8 | 9 |
| a4702 Utilización de transporte público con motor. | a | 0 | 1 | 2 | 3 | 4 | 8 | 9 |
| a4751 Conducción de vehículo con motor. | a | 0 | 1 | 2 | 3 | 4 | 8 | 9 |
| 5. Autocuidado: | ||||||||
| a510 Lavarse. | a | 0 | 1 | 2 | 3 | 4 | 8 | 9 |
| a520 Cuidado de partes del cuerpo. | a | 0 | 1 | 2 | 3 | 4 | 8 | 9 |
| a530 Higiene personal relacionada con los procesos de excreción. | a | 0 | 1 | 2 | 3 | 4 | 8 | 9 |
| a540 Vestirse. | a | 0 | 1 | 2 | 3 | 4 | 8 | 9 |
| a550 Comer. | a | 0 | 1 | 2 | 3 | 4 | 8 | 9 |
| a560 Beber. | a | 0 | 1 | 2 | 3 | 4 | 8 | 9 |
| a570 Cuidado de la propia salud. | a | 0 | 1 | 2 | 3 | 4 | 8 | 9 |
| 6. Vida doméstica: | ||||||||
| a620 Comprar. | a | 0 | 1 | 2 | 3 | 4 | 8 | 9 |
| a630 Preparar comidas. | a | 0 | 1 | 2 | 3 | 4 | 8 | 9 |
| a640 Realizar los quehaceres de la casa. | a | 0 | 1 | 2 | 3 | 4 | 8 | 9 |
| 7. Interacción y relaciones interpersonales: | ||||||||
| a730 Relacionarse con extraños. | a | 0 | 1 | 2 | 3 | 4 | 8 | 9 |
| a740 Relaciones formales. | a | 0 | 1 | 2 | 3 | 4 | 8 | 9 |
| a750 Relaciones sociales informales. | a | 0 | 1 | 2 | 3 | 4 | 8 | 9 |
| a760 Relaciones familiares. | a | 0 | 1 | 2 | 3 | 4 | 8 | 9 |
| 8. Áreas principales de la vida: | ||||||||
| a815 Educación preescolar. | a | 0 | 1 | 2 | 3 | 4 | 8 | 9 |
| a820 Educación escolar. | a | 0 | 1 | 2 | 3 | 4 | 8 | 9 |
| a825 Formación profesional. | a | 0 | 1 | 2 | 3 | 4 | 8 | 9 |
| a850 Trabajo remunerado. | a | 0 | 1 | 2 | 3 | 4 | 8 | 9 |
| a860 Transacciones económicas básicas. | a | 0 | 1 | 2 | 3 | 4 | 8 | 9 |
| a870 Autosuficiencia económica. | a | 0 | 1 | 2 | 3 | 4 | 8 | 9 |
| a880 Participación en el juego. | a | 0 | 1 | 2 | 3 | 4 | 8 | 9 |
| 9. Vida comunitaria, social y cívica: | ||||||||
| a910 Vida comunitaria. | a | 0 | 1 | 2 | 3 | 4 | 8 | 9 |
| a920 Tiempo libre y ocio. | a | 0 | 1 | 2 | 3 | 4 | 8 | 9 |
|
Constructos (CIF): (a) Capacidad: Describe la aptitud de un individuo para realizar una actividad, tarea o acción. Indica el máximo nivel probable de funcionamiento que una persona puede alcanzar en un dominio, en un momento dado y un entorno normalizado. Limitaciones en la actividad: Son las dificultades que una persona puede tener para realizar actividades, comparándola con la manera, extensión o intensidad que se espera que la realizaría sin esa condición de salud. Calificadores de gravedad (CIF): 0 = Insignificante; 1 = Leve; 2 = Moderado; 3 Grave; 4 = total; 8 = No especificado; 9 = No aplicable. |
||||||||
3. movilidad reducida y dificultad de movilidad para utilizar transporte colectivo.
Baremo de Limitaciones en el Dominio de las Actividades de Movilidad (BLAM) ______
Cuestionario sobre las dificultades en el desempeño de actividades habituales de la vida diaria (QD)
Baremo de segundo nivel
Contenido:
1. Introducción.
2. Cuestionarios de evaluación y perfil de evaluación del desempeño.
2.1 Cuestionario de segundo nivel.
2.1.1 BRP-QD (S) simplificado.
2.1.2 Perfil de evaluación del desempeño / restricciones en la participación. BRP-QD (S).
2.1.3 Determinación de la puntuación.
1. Introducción.
El Desempeño según la CIF, «describe lo que la persona hace en su contexto o entorno real en el que vive».
Las Restricciones en la Participación, son los problemas que experimenta una persona para realizar actividades e implicarse en situaciones vitales. Viene determinada por la comparación con la participación esperable de una persona sin discapacidad en esa cultura o sociedad.
Siguiendo la metodología empleada en baremos de anteriores Anexos, se proponen dos niveles de profundización en la evaluación del desempeño y las restricciones en la participación: Un segundo nivel BRP-QD (S) con un cuestionario de preguntas simplificado, con el objetivo de que sea realizado preferentemente en formato autorrealizado. Y un tercer nivel o BRP-QD (A) ampliado, con un cuestionario de preguntas algo más complejo en su implementación, que pretende profundizar sobre los factores contextuales ambientales que pueden estar interactuando en el desempeño, este último se realizará preferentemente a modo de entrevista semiestructurada.
No obstante lo anterior, ambos pueden realizarse, según la preferencia y/o el grado de conocimiento de la persona y de su entorno, en formato auto o heteroaplicado. E incluso proporcionárselo a la persona para que se lo lleve a casa y pueda analizarlo tranquilamente.
Así mismo, ambos serán de carácter voluntario y en todo caso sujetos a los criterios de validez expuestos en apartado E.6 de las normas generales de evaluación de la discapacidad.
2. Cuestionarios de evaluación y perfil de evaluación del desempeño.
2.1 Cuestionario de segundo nivel.
2.1.1 BRP-QD (S) simplificado.
Baremo de Evaluación de las Restricciones en la Participación (BRP). Cuestionario sobre las dificultades en el desempeño de actividades habituales de la vida diaria QD simplificado.
Mediante el presente cuestionario se pretende conocer y recoger su opinión sobre las dificultades concretas que ha presentado a la hora de realizar las actividades cotidianas de su vida diaria en su entorno habitual y en los últimos 30/60 días como consecuencia de sus problemas de salud / discapacidad.
Estas preguntas representan una lista resumen de las actividades más significativas que propone la CIF-OMS 2001 para el estudio del funcionamiento y la discapacidad de las personas en cualquier cultura, una actividad puede ser cualquier cosa que usted hace de forma habitual a lo largo de un día, desde hablar con una amistad, concentrarse leyendo el periódico, hasta cocinar o bañarse.
Este cuestionario está diseñado para ser autorrealizado, en el caso de que usted no pudiera contestar por sí mismo/a o necesite ayuda para interpretarlo, puede ser ayudado por una persona de su confianza que conozca su situación real de funcionamiento y el entorno en el que vive actualmente (familiar, persona cuidadora, trabajador/a social, terapeuta ocupacional, personal de enfermería, médico/a de familia, personal de una asociación, etc.).
La cumplimentación del mismo es voluntaria y por ello si quiere puede no hacerlo. En algunas preguntas puede que usted considere que se incluyen algunas cuestiones y apreciaciones personales, pero es importante que responda a la mayor cantidad posible. Le informamos de que nadie fuera de las personas que participen en su evaluación tendrá acceso a esta información.
Para poder responder a las preguntas que le vamos a realizar le iremos dando una serie de instrucciones y ejemplos encaminados a la mejor comprensión del problema planTGD/TEAdo en las preguntas y a facilitar su respuesta.
Contenido del cuestionario:
Lo que nos interesa es conocer la sensación personal, acerca de la dificultad que ha tenido a diario en el último mes, para realizar estas actividades, debido a su discapacidad.
Tener una dificultad en la realización de una tarea o actividad quiere decir, que usted ha experimentado en la misma, una o varias de las siguientes afirmaciones; dificultades para entender qué tiene que hacer, aumento de esfuerzo, carga psico-física, malestar o dolor, lentitud o cambios en el modo en que realizaba esa actividad. También puede comparar si su forma de realizar la tarea difiere de forma significativa con la forma de hacer esa actividad por otras personas de su entorno y de su edad.
Le recordamos que estas dificultades tienen que ser siempre derivadas de un problema de salud / discapacidad y no por otros motivos.
Una vez finalizado el cuestionario de dificultades en el desempeño de actividades en el último mes, le preguntaremos nuevamente, mediante otro pequeño cuestionario acerca de la mejoría que, en su opinión, se podría tener en su funcionamiento diario en el caso de que se pudiera hacer alguna intervención en su entorno.
Modo en que se deben graduar las dificultades:
La forma de responder al cuestionario es sencilla: se trata de poner una cruz en una de las respuestas posibles para cada una de las preguntas.
Después de cada una de las preguntas, se encontrará con una escala con cinco cuadriculas numeradas de 0 a 4 para graduar la gravedad de la dificultad para realizar la actividad a la que se refiere cada pregunta, y una sexta para la respuesta: No Aplicable (NA), cuando no procede contestar, si es una actividad que no ha realizado en el último mes.
Para cada actividad debe marcar la cuadrícula que mejor represente la dificultad que ha tenido para realizar esta actividad en concreto en el último mes.
En alguna ocasión es probable que haya precisado la ayuda de otra persona o de ayudas técnicas como elemento facilitador para comprender o poder realizar correctamente la actividad, pero el objetivo de este cuestionario no es graduar la necesidad de estas ayudas técnicas, ni las que le proporcionan otras personas.
En la contestación a estas preguntas deberá tener en cuenta la dificultad psico-física que ha tenido en el último mes para realizar las actividades de la lista, con las ayudas tanto técnicas como personales.
Por ejemplo: Cuando responda sobre las dificultades para usar transporte público con motor, si su situación es que ha tenido que desplazarse con gran dificultad en el exterior de su vivienda, en silla de ruedas propulsada por otra persona, tendrá que intentar graduar la dificultad concreta que ha tenido con esa situación descrita, en su entorno real en el mes anterior. En este ejemplo se podría considerar que su dificultad es total (tiene una gran dificultad para desarrollar toda la actividad a pesar de disponer de una silla de ruedas y la ayuda de otra persona).
En todo caso, es previsible que en la mayoría de las situaciones en las que ha precisado de alguna ayuda de otra persona para poder realizar la actividad, considere su dificultad como grave, y si siempre le ha tenido que ayudar otra persona en la mayor parte de la actividad la dificultad sea total.
El que una dificultad sea total no quiere decir que no ha realizado la actividad, sino que la ha realizado pero con una dificultad extrema en toda la realización de la misma.
Por ejemplo: Dificultad total para ducharse, no significa que en el último mes no se ha duchado, si no que se ha duchado, pero con dificultad extrema, a pesar de las ayudas que haya podido tener.
Si la pregunta hace referencia a una actividad que no ha realizado en el último mes, bien sea por causa de su discapacidad o bien porque dicha actividad no tiene ninguna relación con las actividades que realiza habitualmente, debido a su edad, sus preferencias, su situación y entorno social, o simplemente porque no entiende la pregunta, marque la cuadrícula de la columna No Aplicable (NA) o no la conteste y deje la pregunta en blanco y pase a la siguiente pregunta.
Los niveles de gravedad pretenden ser «orientativos» por lo que frecuentemente tendrá dudas en su graduación. En el caso de duda entre dos niveles de gravedad, elija el nivel mayor (por ejemplo si duda entre ligero y moderado elija moderado).
Le recordamos que se le pedirá que responda a cada pregunta teniendo en cuenta la dificultad que ha tenido para llevar a cabo las actividades cotidianas que realmente ha realizado en los últimos 30 días y en el entorno donde vive. Si es una actividad que no ha realizado no responda la pregunta y pase a la siguiente.
Para orientarse sobre como graduar el nivel de gravedad de la dificultad para realizar una actividad deberá de medir el problema, según su criterio, en una escala porcentual de 0 a 100%, basadas en la graduación de los problemas propuestos por la OMS y tomando como referencia los siguientes porcentajes aproximados:
0. No hay dificultad, ninguna insignificante, inferior al 5% (del total teórico para realizar esa actividad correctamente, sin ninguna dificultad ni molestia, en un tiempo adecuado).
1. Dificultad ligera, leve, poco..., entre 5 y 24% (del total teórico para realizar esa actividad correctamente, sin ninguna dificultad ni molestia, en un tiempo adecuado).
2. Dificultad moderada, entre 25 y 49% (del total teórico para realizar esa actividad correctamente, sin ninguna dificultad ni molestia, en un tiempo adecuado).
3. Dificultad grave, mucho, muy..., entre 50 y 95% (del total teórico para realizar esa actividad correctamente, sin ninguna dificulta ni molestia, en un tiempo adecuado).
4. Dificultad total, completa..., mayor del 95% (del total teórico para realizar esa actividad correctamente, sin ninguna dificultad ni molestia, en un tiempo adecuado).
NA. No Aplicable (actividad no realizada en el último mes).
| Graduación de la dificultad* | |||||
|---|---|---|---|---|---|
| Ninguna | Ligera | Moderada | Grave | Total | No aplicable |
| 0 | 1 | 2 | 3 | 4 | NA |
| 0%-4% | 5%-24% | 25%-49% | 50%-95% | 96%-100% | No realizada |
|
* Puede que le resulte más familiar graduar sus dificultades del 1 al 10. En este caso, las correspondencias con la anterior graduación serán: Si contesta 0: equivale a NINGUNA dificultad (0): Si contesta 1 o 2: equivale a Dificultad LIGERA (2); Si contesta 3 o 4: equivale a dificultad MODERADA (3); Si contesta entre 5 y 9: equivale a dificultad; GRAVE Si contesta 10: equivale a dificultad TOTAL (4). |
|||||
Ejemplo de graduación de la dificultad en desempeñar una actividad:
Ejemplo de graduación de dificultad para vestirse:
Si la pregunta al problema planTGD/TEAdo hace referencia a la dificultad que ha tenido diariamente durante el último mes para la actividad concreta de «vestirse la ropa». Veamos varias posibilidades de respuesta según el nivel de dificultad.
☐ Si en su caso se ha vestido toda la ropa sin esfuerzo, dolor o lentitud su nivel de dificultad para este problema es 0%. No hay dificultad. Contestaría marcando la casilla con el número 0.
☐ Si su dificultad se ha limitado exclusivamente a ponerse alguna prenda aislada, más o menos complicada, como atar unas botas o abrocharse alguna prenda, que no se viste habitualmente (solo una vez en los últimos 30 días) su problema se consideraría insignificante o mínimo (inferior en todo caso, al 5% del «total» teórico destinado a vestirse toda la ropa). Contestaría también marcando en la casilla con el número O.
☐ Si su dificultad se ha producido para vestirse los zapatos y calcetines del pie derecho su nivel de dificultad para esta actividad sería leve (inferior en todo caso al 25% del «total» teórico destinado a vestirse). Contestaría marcando en la casilla con el número 1.
☐ Si su dificultad se ha producido para vestirse los zapatos y calcetines, (inferior en todo caso, al 50% del «total» teórico destinado a vestirse) y ha ocurrido habitualmente en los últimos 30 días su nivel dificultad para esta actividad sería moderado. Contestaría con marcando en la casilla con el número 2.
☐ Si por el contrario usted calcula que ha tenido dificultad para vestirse más de un 50% de la ropa (como puede ser toda la ropa de la parte inferior y alguna de la parte superior) y el tiempo dedicado a vestirse ha sido mayor del 50% del previsto, y que le ha ocurrido esto frecuentemente en los últimos 30 días, o que le han tenido que ayudar frecuentemente en los últimos 30 días para realizar alguna parte de la tarea, su dificultad se consideraría grave. Contestaría marcando en la casilla con el número 3.
☐ Si ha tenido graves dificultades para vestirse toda la ropa diariamente o le han tenido que ayudar diariamente en los últimos 30 días y en más del 50% de la tarea su problema sería total. Contestaría marcando en la casilla con el número 4.
Cuestionario sobre mejora del entorno:
Nos gustaría que indicase qué aspectos considera que se podrían modificar en el entorno dónde usted vive que mejorarían su vida diaria y su participación en la sociedad y los posibles apoyos que necesitaría (Servicios, Políticas, Ayudas...).
Le indicamos a continuación algunas posibles propuestas, señale la opción que considere o en su caso, utilice el espacio en blanco para indicar lo que usted proponga.
☐ Ayudas para disponer de dispositivos técnicos de ayuda para el uso personal en las actividades diarias: Para la movilidad, la marcha, para la comunicación, diseño de objetos cotidianos (como jarras botellas, latas...) para otras actividades como educación, empleo, actividades culturales, deportivas, recreativas...
– Otras:
☐ Ayudas para mejorar las condiciones de habitabilidad de su vivienda (p.ej, quitar bañera y poner ducha, barras, pasamanos, señales luminosas, pictogramas...).
– Otras:
☐ Ayudas para mejorar en la accesibilidad del entorno, como: instalar ascensor, eliminar escalones, rebaje de aceras, mejora en la accesibilidad de los transportes públicos, plazas reservadas para personas con movilidad reducida, prioridad en las colas...
– Otras:
☐ Apoyo y relaciones de otras personas para la realización de las Actividades de la Vida Diaria, por parte de familiares, amistades, personas del trabajo, personas vecinas, Servicios de Ayuda a Domicilio, Asistente personal o persona de apoyo.
– Otras:
☐ Modificación de las Actitudes de la sociedad sobre la forma de comprender, comunicarse o reaccionar ante sus problemas, por parte de familiares, amistades, personas del trabajo, personas vecinas, profesionales,...
– Otras:
☐ Fomento de Servicios, Sistemas o Políticas inclusivas que favorezcan la igualdad de oportunidades y la participación de las personas con discapacidad para cualquier actividad, como programas de empleo, transporte, ocio, servicios especializados de rehabilitación, fomento de asociaciones, polideportivos, pensiones, educación, ...).
– Otras:
Mensaje final:
Le recordamos que la realización de este cuestionario es voluntario y tiene como objetivo principal el de promocionar su autonomía personal a la hora de evaluar sus problemas de funcionamiento y discapacidad. El conocimiento de su opinión particular sobre las dificultades para realizar actividades y la influencia del entorno que le rodea, nos será de gran ayuda y se tendrán en cuenta tanto a la hora de evaluarlos, como para poder proponerle las posibles orientaciones para su mejoría.
Muchas gracias.
2.1.2 perfil de evaluación del desempeño / restricciones en la participación. BRP-QD (S).
Cuestionario de dificultades en el desempeño de las actividades de la vida diaria en los últimos 30 días
BRP-QD (S)
| Dominios y actividades | Graduación | ||||||
|---|---|---|---|---|---|---|---|
| Autocuidado: | |||||||
| Lavarse (bañarme, ducharme, secarme, lavarme las manos, etc.). | 0 | 1 | 2 | 3 | 4 | NA | |
| Cuidado de las partes del cuerpo (cepillarme los dientes, afeitarme, peinarme, cortarme las uñas, etc.). | 0 | 1 | 2 | 3 | 4 | NA | |
| Higiene personal relacionada con los procesos de excreción (usar el servicio incluyendo el indicar la necesidad, acudir al lugar adecuado, el poder adoptar la postura correcta, limpiarme, manipular mi ropa, cambio de compresas o pañales en caso de usarlos). | 0 | 1 | 2 | 3 | 4 | NA | |
| Vestirse (elegir la ropa que quiero ponerme y poder alcanzarla, ponerme y quitarme la ropa y el calzado). | 0 | 1 | 2 | 3 | 4 | NA | |
| Comer (poder comer de manera adecuada los alimentos ya servidos en la mesa). | 0 | 1 | 2 | 3 | 4 | NA | |
| Beber (obtener y servirme bebida desde diferentes recipientes para poder beber, abrir botellas y latas). | 0 | 1 | 2 | 3 | 4 | NA | |
| Cuidado de la propia salud (solicitar citas médicas, tomar la medicación necesaria, ser capaz de evitar riesgos, poder pedir ayuda ante una urgencia). | 0 | 1 | 2 | 3 | 4 | NA | |
| Movilidad: | |||||||
| Cambiar las posturas corporales básicas (poder ponerme de pie, tumbarme, sentarme). | 0 | 1 | 2 | 3 | 4 | NA | |
| Levantar y llevar objetos (como una maleta, un niño, un vaso, una cacerola). | 0 | 1 | 2 | 3 | 4 | NA | |
| Desplazarse (Llegar hasta el lugar donde quiero ir, ya sea de forma independiente o utilizando algún tipo de equipamiento (como silla de ruedas, muletas, andador, bastón, perro guía etc.). | 0 | 1 | 2 | 3 | 4 | NA | |
| Utilización de medios de transporte (llegar hasta el lugar donde quiero ir siendo capaz de utilizar medios de transporte como el autobús, metro, taxi, etc.). | 0 | 1 | 2 | 3 | 4 | NA | |
| Conducción (Conducir vehículos como un coche, triciclo a motor, bicicleta, moto...). | 0 | 1 | 2 | 3 | 4 | NA | |
| Aprendizaje y aplicación del conocimiento: | |||||||
| Resolver problemas (poder identificar, analizar y resolver los distintos aspectos, opciones y soluciones de un problema, como por ejemplo, qué hacer si se va la luz en casa, o como intentar resolver una discusión...). | 0 | 1 | 2 | 3 | 4 | NA | |
| Tomar decisiones (poder decidir sobre qué comida tomar en un restaurante, qué producto comprar teniendo varios similares, ir a un determinado espectáculo...). | 0 | 1 | 2 | 3 | 4 | NA | |
| Leer y escribir (leer un libro, periódico, escribir un texto o una carta). | 0 | 1 | 2 | 3 | 4 | NA | |
| Tareas y Demandas Generales: | |||||||
| Llevar a cabo una tarea (iniciar una tarea, concentrarme en ella y finalizarla de forma y tiempo adecuados). | 0 | 1 | 2 | 3 | 4 | NA | |
| Llevar a cabo rutinas diarias (planificar y completar las diversas actividades y tareas que realizo a lo largo del día, ser capaz de llevar a cabo todas las actividades de un día normal desde que me levanto hasta que me acuesto). | 0 | 1 | 2 | 3 | 4 | NA | |
| Manejo de estrés y otras demandas psicológicas (ser capaz de llevar a cabo actividades que requieren de responsabilidad, como tener una entrevista de trabajo, conducir en tráfico denso o cuidar menores o una persona mayor). | 0 | 1 | 2 | 3 | 4 | NA | |
| Comunicación: | |||||||
| Conversación (comunicarme con otras personas mediante lenguaje oral, escrito, de signos). | 0 | 1 | 2 | 3 | 4 | NA | |
| Utilización de aparatos y técnicas de comunicación (como teléfonos fijos, móviles, ordenadores, sistemas alternativos y aumentativos de comunicación, etc.). | 0 | 1 | 2 | 3 | 4 | NA | |
| Vida doméstica: | |||||||
| Adquisición de bienes y servicios (hacer la compra, transportar y almacenar los productos de la compra). | 0 | 1 | 2 | 3 | 4 | NA | |
| Preparar comidas (cocinar platos sencillos y complejos y servir en la mesa). | 0 | 1 | 2 | 3 | 4 | NA | |
| Realizar los quehaceres de la casa (limpiar la casa, lavar los platos y la vajilla, lavar y guardar la ropa etc.). | 0 | 1 | 2 | 3 | 4 | NA | |
| Interacción y relaciones interpersonales: | |||||||
| Relaciones sociales informales (relacionarme y llevarme bien con amistades, personas vecinas o conocidas, personas que tenemos cosas en común). | 0 | 1 | 2 | 3 | 4 | NA | |
| Relaciones familiares (relacionarme y llevarme bien con los diferentes familiares). | 0 | 1 | 2 | 3 | 4 | NA | |
| Relaciones íntimas (mostrar afecto en mis relaciones como abrazos, caricias, besos, etc., tanto sentimentales, conyugales, sexuales, etc.) | 0 | 1 | 2 | 3 | 4 | NA | |
| Áreas principales de la vida: | |||||||
| Educación no reglada y/o escolar (ocuparme de mis responsabilidades como estudiante y/o cursos de formación laboral). | 0 | 1 | 2 | 3 | 4 | NA | |
| Trabajo remunerado (poder llevar a cabo las obligaciones del puesto de trabajo). | 0 | 1 | 2 | 3 | 4 | NA | |
| Transacciones económicas básicas (manejar mis finanzas usando el dinero, gestionando la economía doméstica, mis cuentas bancarias...). | 0 | 1 | 2 | 3 | 4 | NA | |
| Vida comunitaria, social y cívica: | |||||||
| Vida comunitaria (participar en asociaciones, clubes sociales, ceremonias, fiestas, ...). | 0 | 1 | 2 | 3 | 4 | NA | |
| Tiempo libre y ocio (realizar actividades que me ayuden a relajarme y disfrutar como hacer deporte, acudir al cine, o al fútbol, ver la televisión o ir de excursión...). | 0 | 1 | 2 | 3 | 4 | NA | |
| Religión y espiritualidad (realizar de forma satisfactoria las actividades relacionadas con mis valores y creencias). | 0 | 1 | 2 | 3 | 4 | NA | |
|
Problema a responder (desempeño): Dificultad para realizar actividades en su contexto y entorno real en el que vive en el último mes. Grados de dificultad: 0 = Ninguna (insignificante); 1 = Poco (ligero); 2 = Mediano (moderado); 3 = grave (mucho); 4 = Completo (total); NA = No aplicable (actividad no realizada en el último mes). |
|||||||
2.1.3 Determinación de la puntuación.
2.1.3.1 Puntuación de cada ítem.
La puntuación se realizará para cada actividad conforme la siguiente escala.
| Ninguna dificultad (0): | Puntuación de 0% |
| Leve dificultad (1): | Puntuación de 15% |
| Moderada dificultad (2): | Puntuación de 40% |
| Grave dificultad (3): | Puntuación de 75% |
| Total dificultad (4): | Puntuación de 100% |
| No especificado (8): | Puntuación de 30% |
| No aplicable (9): | se descarta en la fórmula* (o puntuación 100%) |
2.1.3.2 Puntuación parcial de cada dominio.
Se expresará la ponderación por separado en cada uno de los nueve dominios en una escala de 0 a 100, siguiendo la siguiente fórmula.
Suma de la puntuación válida obtenida en el dominio / Puntuación válida máxima posible en su dominio (descartando los No Aplicables) × 100.
A la puntuación del dominio le corresponderá un peso ponderado, en relación a la puntuación total del baremo, que será similar al empleado en el BLA según el ciclo vital (CV) correspondiente (Tabla 5. Pesos de limitación asignados a cada dominio) según la siguiente «tabla de pesos ponderados según el ciclo vital»:
| Dominio | Vida preescolar | Vida Escolar | Vida Laboral | Vida Comunitaria | Primer nivel |
|---|---|---|---|---|---|
| 1. Aprendizaje y aplicación del conocimiento. | 40% | 40% | 20% | 15% | 15% |
| 2. Tareas y Demandas generales. | 20% | 20% | 15% | 15% | 15% |
| 3. Comunicación. | 40% | 40% | 40% | 40% | 40% |
| 4. Movilidad. | 50% | 45% | 45% | 45% | 45% |
| 5. Autocuidado. | 60% | 50% | 50% | 50% | 50% |
| 6. Vida Doméstica. | – | 5% | 25% | 35% | 35% |
| 7. Interacciones y relaciones interpersonales. | 35% | 35% | 35% | 35% | 35% |
| 8. Áreas principales de la vida. | 20% | 30% | 40% | 15% | 15% |
| 9. Vida Comunitaria, social y cívica. | 15% | 15% | 10% | 30% | 30% |
Se puntuará el total de actividades evaluadas validas (Npv) distribuidas de forma variable en cada en cada dominio, dividido por la puntuación máxima posible de actividades validas en cada dominio (Npvmax), multiplicado por 100 y por el peso de dicho dominio sobre el total del baremo (los mismos pesos que en el BLA).
Siguiendo la fórmula:
Npv / Npvmax. × 100 × Ponderación dominio según el ciclo vital (BLA) = Valor del dominio%
| Dominio |
Puntuacion actividad Desempeño / participacion |
Puntuacion máxima valida de dominio | Peso sobre total** | Total dominio |
|---|---|---|---|---|
| 1. Aprendizaje y aplicación del conocimiento. | p1.1 + p1.2 + p1.3 | / Nplvmax | X 100 x CV%** | = % |
| 2. Tareas y demandas generales. | p2.1 + p2.2 | / Np2vmax | X 100 x CV%** | = % |
| 3. Comunicación. | p3.1 + p3.2 | / Np3vmax | X 100 x CV% | = % |
| 4. Movilidad. | p4.1 + p4.2 + p4.3 + p4.5 + p4.6 + p4.7 | / Np4vmax | X 100 x CV%** | = % |
| 5. Autocuidado. | p5.1 + p5.2 + p5.3 + p5.4 + p5.5 + p5.6 + p5.7 | / Np5vmax | X 100 x CV%** | = % |
| 6. Vida Doméstica. | p6.1 + p6.2 + p6.3 + p6.4 | / Np6vmax | X 100 x CV%** | = % |
| 7. Interacciones y relaciones interpersonales. | p7.1 + p7.2 + p7.3 | / Np7vmax | X 100 x CV% ** | = % |
| 8. Áreas principales de la vida. | p8.1 + p8.2 + p8.3 + p8.4 | / Np8vmax | X 100 x CV%** | = % |
| 9. Vida Comunitaria, social y cívica. | p9.1 + p9.2 + p9.3 + p94 + p95 | / Np9vmax | X 100 x CV%** | = % |
| Puntuación final tras combinación de mayor a menor de cada dominio. | = % | |||
|
** % variable según el ciclo vital (CV). |
||||
2.1.3.3 puntuación final del BRP-QD.
Finalmente se combinarán con la tabla de valores combinados (apéndice A de Anexo III) según la fórmula ([(100 ‒ A) x B] / 100]) + A ‒ los valores obtenidos, de mayor a menor, en cada uno de los 9 dominios, obteniendo la Puntuación Final del Baremo de Restricción en la participación-Cuestionario de desempeño (BRP-QD) que tendrá un valor comprendido entre 0 y 100.
Baremo de segundo nivel
Contenido:
1. Introducción.
2. Puntuación global por barreras en el entorno.
3. Tabla y perfil de funcionamiento del BFCA: Evaluación de los factores contextuales que actúan como barreras.
1. Introducción.
Según la Clasificación Internacional del Funcionamiento de la Discapacidad y de la Salud (CIF), los Factores Contextuales constituyen el conjunto de circunstancias que conforman la vida de una persona. Incluye los Factores Ambientales y los Factores Personales, y su presencia o ausencia afectan positiva o negativamente al funcionamiento de la persona.
1. Los Factores Ambientales constituyen el entorno físico, social y actitudinal en el que las personas viven y desarrollan su proyecto vital. Son factores externos a las personas, y pueden tener una influencia positiva (facilitadores) o negativa (barreras) en la realización de la persona como miembro de la sociedad.
2. Los Factores Personales constituyen el trasfondo particular de la vida de una persona y de su estilo de vida. Están compuestos por las características de la persona, que no forman parte de una condición o estados de salud Estos factores pueden incluir aspectos tales como el sexo, la raza, la edad, los hábitos y estilos de vida, la educación, la profesión, las creencias religiosas o las experiencias vitales, entre otras. Tanto todas ellas en conjunto, como alguna de ellas individualmente, pueden desempeñar un papel en la discapacidad a cualquier nivel, motivo por el que deben ser recogidos y tenidos en cuenta por el/la profesional que realice la evaluación de los 3. Barreras son todos aquellos factores en el entorno de una persona que, cuando están presentes o ausentes, limitan el funcionamiento tanto a nivel físico como psicológico, y generan discapacidad. Entre ellos se incluyen aspectos tales como que el ambiente físico sea inaccesible, la falta de tecnología asistencial adecuada, actitudes negativas de la población respecto a la discapacidad, y también servicios, sistemas y políticas que bien, no existen o dificultan la participación de las personas con una condición de salud en todas las áreas de la vida.
4. Facilitadores son todos aquellos factores en el entorno de una persona que, cuando están presentes o ausentes, mejoran el funcionamiento tanto a nivel físico como psicológico, y reducen la discapacidad. Entre ellos se incluyen aspectos tales como que el ambiente físico sea accesible, la disponibilidad de tecnología asistencial adecuada, las actitudes positivas de la población respecto a la discapacidad, y también los servicios sistemas y políticas que intenten aumentar la participación de las personas con una condición de salud en todas las áreas de la vida.
En este sentido, la sociedad puede dificultar el desempeño de una persona tanto porque cree barreras físicas e intangibles (Ej. edificios inaccesibles) o porque no proporcione elementos facilitadores (Ej. baja disponibilidad de dispositivos de apoyo. Por tanto, un entorno con barreras, o sin facilitadores, restringirá la participación social y el desempeño / realización de actividades de la persona, mientras que en otros, los facilitadores pueden incrementarlos.
Sobre esta base, se establece el siguiente baremo para evaluar los factores ambientales que una persona con una condición de salud dada puede tener en el contexto / entorno en el que vive, y que le suponen un efecto negativo en su funcionamiento (Barreras), cuyo resultado es una restricción en su participación social y en su desempeño / realización;
La evaluación se lleva a cabo por criterio de los/as profesionales tras el estudio de la situación específica de la persona en el que se describan los Factores Contextuales (Personales y Ambientales) y se delimiten y especificarán las barreras existentes, y se determine si son o no susceptibles de algún ajuste razonable, graduándolas, por la concurrencia de circunstancias que se describen en los apartados en que se estructura el baremo, conforme a la escala de cuantificación universal de los problemas propuesta por la CIF:
| 0 | Ninguna, insignificante. | No hay barrera. |
| 1 | Poca, escasa. | Barrera leve. |
| 2 | Media, regular. | Barrera moderada. |
| 3 | Mucha extrema. | Barrera grave. |
| 4 | Total. | Barrera completa. |
| 8 | Sin especificar. | Barrera no especificada. |
| 9 | No aplica. | Barrera no aplicable en el ciclo o proyecto vital de la persona. |
Y con las siguientes orientaciones para determinar la graduación de la barrera de conformidad con la escala referida:
0. Sin barrera quiere decir que la persona no tiene problemas.
1. Barrera leve significa que un problema está presente en menos del 25% del tiempo, con una intensidad tolerable en la vida diaria de la persona y que raramente ocurre en el último año.
2. Barrera moderada significa que un problema está presente en menos del 50% del tiempo, con una intensidad que interfiere, sin alterar significativamente, la vida diaria de la persona y ocurre frecuentemente en el último año.
3. Barrera grave significa que el problema está presente en más del 50% del tiempo con una intensidad que altera parcialmente la vida diaria de la persona y ocurre frecuentemente en el último año.
4. Barrera completa quiere decir que un problema está presente en más del 95% del tiempo, con una intensidad que altera totalmente la vida diaria de la persona y ocurre cada día en el último año.
8. Barrera no especificada quiere decir que no hay suficiente información para especificar la gravedad del problema.
9. Barrera no aplicable significa que es inapropiado a la situación de la persona un código particular de un factor ambiental en cuestión, conforme a lo señalado de no aplicable en el ciclo o proyecto vital de la persona.
2. Puntuación global por barreras en el entorno:
En cada capítulo se evalúan todos los ítems recogidos en el baremo, y se sumaran hasta obtener el máximo de puntos posibles por cada capítulo. Cada ítem tiene un valor dentro de su capítulo en función de la graduación del problema:
| Grado de restricción | Puntuación |
|---|---|
| 0 | 0 |
| 1 | 1 |
| 2 | 2 |
| 3 | 3 |
| 4 | 4 |
| 8 | 1,5 |
| 9 | 0 |
A cada uno de los 5 capítulos se le asigna el mismo valor: 8 puntos máximo (20% del total posible: 40 puntos posibles) independientemente del número de ítems que contengan.
Finalmente se sumarán las puntuaciones obtenidas en de cada capítulo afectado que se multiplica por 6 y se divide entre 10, y se redondea al entero más próximo. Total a sumar al grado de discapacidad resultante en la aplicación de las relaciones jerárquicas de los otros constructos evaluados: Anexo III (BDGP) y Anexo IV (BGLA). El máximo de puntos posibles a sumar es 24.
En aquellos casos que a criterios de los/as profesionales se considere oportuno y siempre de manera argumentada, se podrá aplicar un criterio de provisionalidad al resultado del BCFA.
3. Tabla y perfil de funcionamiento del BFCA: Evaluación de los factores contextuales que actúan como barreras.
Baremo de evaluacion de los factores contextuales que actuan como barrera (BFCA)
| Dominios y barreras del entorno (CIF) | Constructo | Graduación (CIF) | |||||||||||||
|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|
| 0 | 1 | 2 | 3 | 4 | 8 | 9 | |||||||||
| 1. Productos y tecnología: | |||||||||||||||
| e110 Para el consumo personal. | e | 0 | 1 | 2 | 3 | 4 | 8 | 9 | |||||||
| e115 Para uso personal de la vida diaria. | e | 0 | 1 | 2 | 3 | 4 | 8 | 9 | |||||||
| e120 Para la movilidad o transporte personal en espacios cerrados y abiertos. | e | 0 | 1 | 2 | 3 | 4 | 8 | 9 | |||||||
| e125 Productos y tecnología para la comunicación. | e | 0 | 1 | 2 | 3 | 4 | 8 | 9 | |||||||
| e130 Productos y tecnologías para la educación. | e | 0 | 1 | 2 | 3 | 4 | 8 | 9 | |||||||
| e135 Productos y tecnologías para el empleo. | e | 0 | 1 | 2 | 3 | 4 | 8 | 9 | |||||||
| e150 Diseño y construcción de edificios de uso público. | e | 0 | 1 | 2 | 3 | 4 | 8 | 9 | |||||||
| e155 Diseño y construcción de edificios de uso privado. | e | 0 | 1 | 2 | 3 | 4 | 8 | 9 | |||||||
| e165 Pertenencias. | e | 0 | 1 | 2 | 3 | 4 | 8 | 9 | |||||||
| e198 y e199 Otros productos y tecnologías especificados y no especificados por la CIF como actividades culturales, deportivas, espirituales, etc. | e | 0 | 1 | 2 | 3 | 4 | 8 | 9 | |||||||
| 2. Entorno natural y actividad humana: | |||||||||||||||
| e-210 Geografía física. | e | 0 | 1 | 2 | 3 | 4 | 8 | 9 | |||||||
| e-225 Clima. | e | 0 | 1 | 2 | 3 | 4 | 8 | 9 | |||||||
| e-230 Desastres Naturales. | e | 0 | 1 | 2 | 3 | 4 | 8 | 9 | |||||||
| e-235 Desastres causados por la humanidad. | e | 0 | 1 | 2 | 3 | 4 | 8 | 9 | |||||||
| e298 y e299 Entornos naturales y cambios en el entorno derivados de la actividad humana especificados y no especificados. | e | 0 | 1 | 2 | 3 | 4 | 8 | 9 | |||||||
| 3. Apoyo y relaciones: | |||||||||||||||
| e310 Familia. | e | 0 | 1 | 2 | 3 | 4 | 8 | 9 | |||||||
| e325 Red informal: Apoyo de amistades, compañeros/as, colegas, personas vecinas o conocidas y de la comunidad. | e | 0 | 1 | 2 | 3 | 4 | 8 | 9 | |||||||
| e340 Cuidadores/as y personal de ayuda. | e | 0 | 1 | 2 | 3 | 4 | 8 | 9 | |||||||
| e355 Profesionales de la salud. | e | 0 | 1 | 2 | 3 | 4 | 8 | 9 | |||||||
| e398 y e399 Otros apoyos especificados o no especificados. Según la CIF: profesionales (de trabajo social, profesorado), animales domésticos, personas con cargos de autoridad, otros. | e | 0 | 1 | 2 | 3 | 4 | 8 | 9 | |||||||
| 4. Actitudes: | |||||||||||||||
| e410 Actitudes de integrantes de la familia. | e | 0 | 1 | 2 | 3 | 4 | 8 | 9 | |||||||
| e425 Actitudes: de amistades, compañeros/as, colegas, personas vecinas o conocidas y de la comunidad. | e | 0 | 1 | 2 | 3 | 4 | 8 | 9 | |||||||
| e440 Cuidadores/as y personal de ayuda. | e | 0 | 1 | 2 | 3 | 4 | 8 | 9 | |||||||
| e450 Actitudes individuales de profesionales de la salud. | e | 0 | 1 | 2 | 3 | 4 | 8 | 9 | |||||||
|
e498 y e499 Otras Actitudes especificados o no especificados. Según la CIF: Extraños, personas con cargos de autoridad, cuidadores/as y personal de ayuda, otros/as profesionales, actitudes sociales, normas, costumbres e ideologías sociales. |
e | 0 | 1 | 2 | 3 | 4 | 8 | 9 | |||||||
| 5. Sistemas, servicios y políticas: | |||||||||||||||
| e515 Servicios, sistemas y políticas de arquitectura y construcción. | e | 0 | 1 | 2 | 3 | 4 | 8 | 9 | |||||||
| e520 Servicios, sistemas y políticas de planificación de espacios abiertos. | e | 0 | 1 | 2 | 3 | 4 | 8 | 9 | |||||||
| e525 Servicios sistemas y políticas de vivienda. | e | 0 | 1 | 2 | 3 | 4 | 8 | 9 | |||||||
| e530 Servicios, sistemas y políticas de utilidad pública, (Instituciones públicas, asociaciones, entidades privadas...). | e | 0 | 1 | 2 | 3 | 4 | 8 | 9 | |||||||
| e540 Servicios, sistemas y políticas de Transporte. | e | 0 | 1 | 2 | 3 | 4 | 8 | 9 | |||||||
| e560 Servicios, sistemas y políticas de medios de comunicación. | e | 0 | 1 | 2 | 3 | 4 | 8 | 9 | |||||||
| e570 Servicios, sistemas y políticas de seguridad social. | e | 0 | 1 | 2 | 3 | 4 | 8 | 9 | |||||||
| e575 Servicios, sistemas y políticas de apoyo social general. | e | 0 | 1 | 2 | 3 | 4 | 8 | 9 | |||||||
| e580 Servicios, sistemas y políticas sanitarias. | e | 0 | 1 | 2 | 3 | 4 | 8 | 9 | |||||||
| e585 Servicios, sistemas y políticas de educación y formación. | e | 0 | 1 | 2 | 3 | 4 | 8 | 9 | |||||||
| e590 Servicios, sistemas y políticas de empleo. | e | 0 | 1 | 2 | 3 | 4 | 8 | 9 | |||||||
| e598 y e599 Servicios, sistemas y políticas otros especificados y no especificados: como: artículos de consumo, de protección civil, legales, de asociación y organización, económicas, de gobierno. | e | 0 | 1 | 2 | 3 | 4 | 8 | 9 | |||||||
|
Constructo (CIF): Factores Contextuales como Barreras (e): Factores en el entorno de una persona que, cuando están presentes o ausentes, limitan el funcionamiento y generan discapacidad. Graduación de la barrera: 0 = Ninguna (insignificante); 1 = Poca (ligera); 2 = Mediana (moderada); 3 = Grave (mucho); 4 = Completa (total); 8 = No especificado; 9 = No aplicable. |
|||||||||||||||
Este documento es de carácter informativo y no tiene valor jurídico.
Ayúdenos a mejorar: puede dirigir sus comentarios y sugerencias a nuestro Servicio de atención al ciudadano
State Agency Official State Gazette
Avda. de Manoteras, 54 - 28050 Madrid